在身体微妙的平衡中,尿酸虽然不出名,却是个厉害角色,一旦体内尿酸水平增高,会引发一种疾病——高尿酸血症,进而引发一系列疾病,给健康带来一连串的烦恼。
糖尿病患者的尿酸水平升高,那更是雪上加霜。
今天,我们一起来学习尿酸和高尿酸血症的健康知识,如何防治早知道。
什么是高尿酸血症
根据《中国高尿酸血症与痛风诊疗指南(2019)》,高尿酸血症的诊断标准为:
正常嘌呤饮食状态下,无论男女,非同日2次测定空腹血清尿酸水平超过420μmol/L(约7mg/dL),即为高尿酸血症,是嘌呤代谢紊乱引起的代谢综合征[1]。
嘌呤有两种来源
1.人体的细胞死亡后,细胞内的核酸(生物界上一代与下一代传递遗传信息的物质)会分解并转变为嘌呤;
2.一些含嘌呤多的食物,比如动物内脏和海鲜等在体内消化的过程中也会产生嘌呤。
嘌呤在肝脏中合成为尿酸,正常情况下,尿酸经过肾脏随尿液排出体外,一般人体内尿酸的生成量和排泄量大致是平衡的,维持在一个正常范围内。
高尿酸血症——不容忽视的隐形杀手
高尿酸血症作为一种代谢性疾病,其可能引发的并发症包括:痛风、糖尿病、肾脏疾病以及心血管疾病等,这些并发症均属于严重的健康挑战[2]。
特别值得注意的是,在2型糖尿病患者群体中,高尿酸血症的患病比例可达21.24%-31.5%。
此外,有研究表明,当2型糖尿病患者同时患有高尿酸血症时,其面临的心血管不良事件、糖尿病肾病、糖尿病周围神经病变以及糖尿病视网膜病变等风险将明显增加[3]。
所以说,高尿酸血症是不容忽视的隐形杀手。一旦发生高尿酸血症,应该怎么办呢?

图:艾科·精益佳Plus尿酸测试仪
5个方法,帮你与尿酸和平共处
面对高尿酸,我们并非束手无策,以下5个方法可以帮你与尿酸和平共处[2]。
1.饮食革命
限制高嘌呤食物:如猪脑、动物内脏等,如果特别想吃,就先煮,弃汤后再吃。同时限制含糖饮料、鲜榨果汁等含果糖的摄入。
拥抱低嘌呤饮食:每天全谷类食物占主食量的1/3-1/2,膳食纤维摄入量达到25-30克,每天喝300毫升奶或相当量的乳制品,每天蔬菜不少于500克,水果200-350克。
2.体重管理
通过吃动平衡,维持健康体重。根据自己的减重目标,在现有饮食的基础上,每天减少500千卡左右的能量摄入。
3. 戒酒宣言
任何含酒精的食物,都不利于尿酸的控制。所以不建议饮酒或含酒精的饮料,尤其是不要喝啤酒。
4. 水分补足
建议每天喝水达2000毫升-3000毫升,根据自身情况调整,优选白开水,也可以喝柠檬水。
建议早中晚有3次饮水量达到500毫升以上。
5. 避免诱因
注意保暖、避免过度劳累和精神紧张,这些都能减少尿酸的波动,让身体更加稳定。
3种情况下,加用药物降尿酸
虽然生活方式调整是控制尿酸的首选方案,但在某些情况下,药物干预也是必不可少的。以下情况需起始药物治疗[1,4]:
1. 高尿酸血症,无其他合并症,尿酸≥540µmol/L时。
2. 血尿酸≥480µmol/L,有下列合并症之一:高血压、脂代谢异常、糖尿病、肥胖、脑卒中、冠心病、心功能不全、尿酸性肾石病、肾功能损害(≥慢性肾脏病2期)。
3. 发生痛风的患者出现以下情况需要立即开始药物降尿酸治疗:痛风性关节炎发作≥2次;或痛风性关节发作1次且同时合并下述任何一项:年龄<40岁、血尿酸>480µmol/L、有痛风石或关节腔尿酸盐沉积证据、尿酸性肾石症或肾功能损害、高血压、糖耐量异常或糖尿病、血脂紊乱、肥胖、冠心病、脑卒中、心功能不全。
降尿酸治疗的总原则是:最小剂量的药物维持血尿酸水平持续达标。
控制好尿酸,守护健康每一天
如果你的尿酸升高,一定要在医生的指导下通过生活方式及药物干预(必要时)把尿酸控制在正常范围内。
不同人群的尿酸控制目标[1,5,6]
人群
目标值
无合并症
<420µmol/L
合并高血压、脂代谢异常、糖尿病、肥胖、脑卒中、冠心病、心功能不全、尿酸性肾石病、肾功能损害(≥慢性肾脏病2期)
<360µmol/L
严重痛风患者,如有痛风石或痛风频繁急性发作
300µmol/L以下
对于高尿酸血症,需要长期、甚至是终生的病情监测与管理,始终将尿酸水平控制在理想范围。
为了更好地掌握尿酸的动态变化,我们可以借助尿酸测试仪进行自我监测。
监测方法很简单:以艾科品牌尿酸测试仪为例,像测血糖一样采指尖血,仅需要3微升血样,10秒就可以看到尿酸值,操作简单,在家自己就能测。
这不仅方便快捷,还能帮助我们及时调整生活方式和治疗方案。

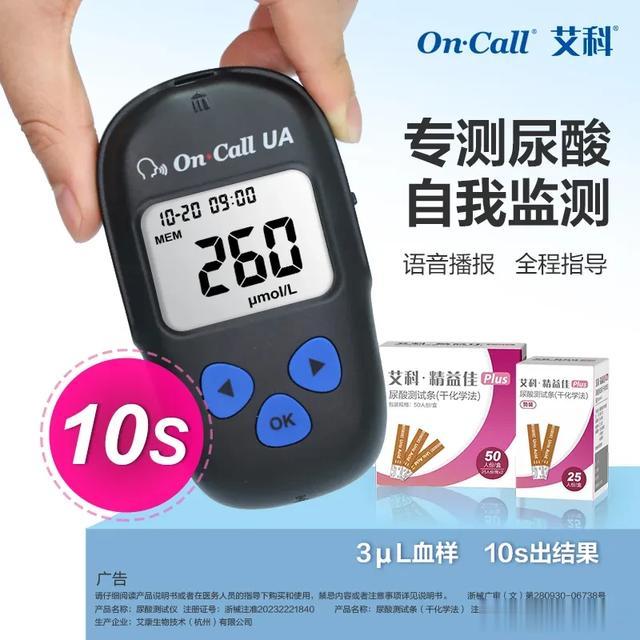
图:艾科·精益佳Plus尿酸测试仪
高尿酸血症并非洪水猛兽。只要我们提高警惕、积极应对、科学管理,就能将其控制在可控范围内,定期复查,就可以守护我们的身体健康。
参考文献
1. 中华医学会内分泌学分会. 中国高尿酸血症与痛风诊疗指南(2019)[J]. 中华内分泌代谢杂志,2020,36(1):1-13.
2. 高尿酸血症营养和运动指导原则(2024年版).
3. 刘枝鑫,段滨红,王丹. 2型糖尿病及高尿酸血症的相关KAP研究进展[J]. 国际内分泌代谢杂志,2024,44(03):194-197.4. 朱小霞,邹和建,凌光辉,等.痛风相关知识问答(三)[J].中华内科杂志,2018,57(11)848-849.
5. 段宇,刘超. 《高尿酸血症和痛风治疗中国专家共识》解读[J]. 国际内分泌代谢杂志,2013,33(6):376-378.
6. 黄叶飞,杨克虎,陈澍洪,等. 高尿酸血症/痛风患者实践指南[J]. 中华内科杂志,2020,59(7):519-527.
