当糖尿病肾病进展到尿毒症阶段,身体会发出一些不容忽视的“警报”,如持续的食欲不振、身体水肿、莫名乏力以及贫血加重。此时,医生通常会郑重地提出建议:需要开始准备透析治疗了。
面对这个转折点,许多患者和家属会感到迷茫和恐惧。但请记住,透析并非“末日审判”,而是一条重要的“生命线”。充分的准备是平稳过渡、保证透析效果和生活质量的关键。以下四件大事,必须提前知晓并行动起来。
一、生命线的奠基:尽早建立血管通路透析治疗需要一条稳定、可靠的“生命通道”,将血液引出体外净化后再输回体内。对于多数患者而言,前臂的“动静脉内瘘” 是首选的理想通路。
为何首选内瘘? 因为它利用自身血管,护理方便、感染等并发症少,且使用寿命长,能为长期的透析治疗打下坚实基础。为何必须提前? 内瘘手术完成后,并不能立即使用,需要等待4-8周的“成熟期”,让静脉在动脉血的冲击下变得足够粗壮。糖尿病患者常伴有血管条件不佳的问题,更需未雨绸缪。切记不可等到病情危急、需要紧急透析时再做,届时可能错失最佳时机,只能选择临时导管,增加痛苦和风险。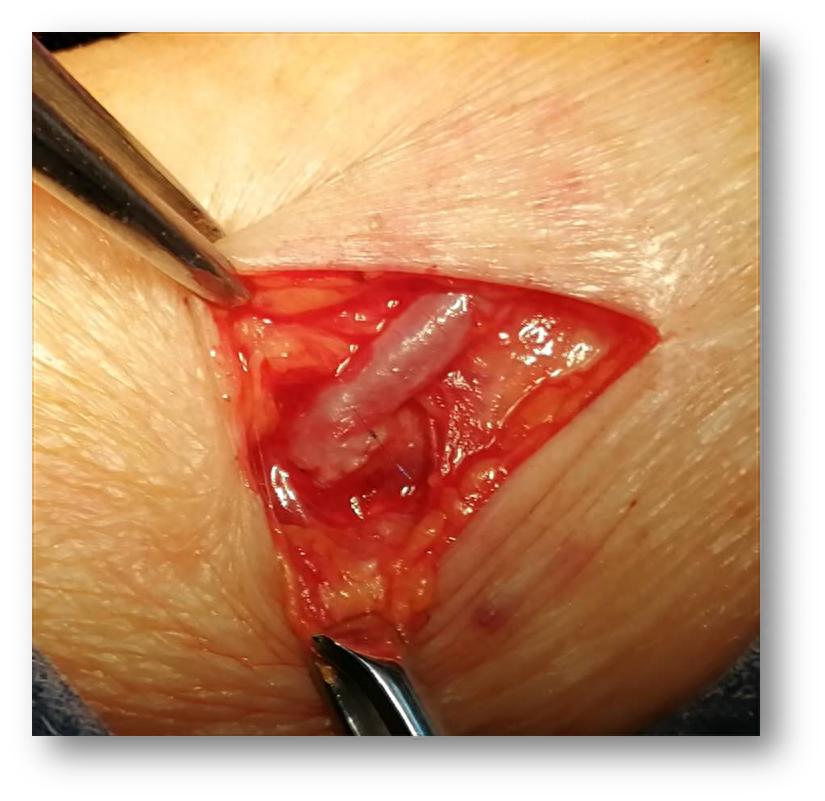
术后即可的动静脉内瘘
二、治疗的基石:严控血糖与血压
对于糖尿病肾病患者而言,即使是进入到透析阶段,控制好血糖和血压依然是透析能否顺利进行、效果能否最大化的基石。
血糖管理是“技术活”:进入透析阶段,血糖管理变得更加复杂。警惕低血糖:透析本身会清除部分糖分,易导致血糖下降,甚至出现晕厥等危险情况。保障通路通畅:血糖波动过大会损伤血管内皮,影响内瘘的长期通畅和使用寿命。因此,在透析前,务必与医生详细沟通近期的血糖控制情况,由医生评估并调整胰岛素或口服降糖药的方案。血压稳定是“安全阀”:血压过高会增加心脏负担,引发心脑血管意外;过低则可能在透析过程中导致低血压、肌肉痉挛等不适。将血压维持在医生建议的稳定范围内至关重要。三、生活的艺术:掌握透析饮食法糖尿病透析患者的饮食管理,堪称“戴着双镣铐跳舞”,需要同时兼顾糖尿病饮食和透析饮食的要求,难度升级。
控糖依旧:主食需定量,避免甜食及含糖饮料。严控钾、磷:肾功能衰竭导致排钾、排磷障碍。需严格限制高钾食物(如香蕉、橘子、土豆、深绿色叶菜)和高磷食物(如坚果、动物内脏、火锅汤、加工食品)。管理水钠:尿量减少后,必须严格计算每日液体摄入量(包括饮水、汤、牛奶等),以防水分潴留引发水肿、高血压乃至致命的肺水肿。同时坚持低盐饮食。强烈建议:请临床营养科的医生或营养师为您量身定制一份个性化的透析饮食方案,做到科学管理,既不“瞎控”导致营养不良,也不“放飞”加重病情。
四、安全的保障:积极配合全面评估在开始透析前,医生会为您安排一系列检查,进行全面身体状况评估,这是确保治疗安全的重要一环。
心脏评估:糖尿病患者是心血管疾病的高危人群,进行心电图、心脏彩超等检查必不可少。血糖监测:建立透析期间的血糖监测与胰岛素调整方案。并发症筛查:全面检查是否存在感染、糖尿病足、视网膜病变等其它并发症,并一并处理。主动沟通:务必将自己任何的不适,尤其是如视物模糊、手脚发麻、心慌、异常口渴、皮肤瘙痒等症状,清晰地告知医生,这些是调整治疗方案的重要线索。总结糖尿病肾病步入尿毒症期,开启透析治疗是延续生命、提高生活质量的必然选择。将这个过程视为一场需要精心准备的“战役”,提前建立血管通路、稳扎稳打控制血糖血压、精通饮食管理艺术、积极配合医生监测,方能让您的透析之路走得更顺、更稳,重新拥抱有品质的生活。