感谢您抽出宝贵的时间来阅读这篇文章。
在此,友情地向您作出提醒:本文内容仅供参考,如有不适请线下就医问诊。

应该没人会不喜欢长寿吧!
如果我告诉你中午小睡一会,寿命就可以长几年,你会作何感想?
近来哈工大的研究人员发现,与那些中午不休息的人相比,有规律午休习惯的人,全因死亡率将近低了一成。这效果,甚至都可以与他汀类药物在心血管疾病一级预防中的相媲美了,难道睡午觉真能延长寿命?
一、喜欢睡午觉的人,寿命比不睡午觉的人更长?
区别于外国友人,国人似乎十分喜欢睡午觉,这个从小养生的好习惯已经刻在了大多数的骨子里。在《中国国民健康睡眠白皮书》中提到,近八成的人都有睡午觉的习惯,其中一半以上经常睡午觉,而三分之一会睡一个小时以上,尤其是老年群体。
早在《黄帝内经》中就有提到午时乃归心经,此时休息可以“养心安神,调和阴阳”。确实,近现代同样有相当多的研究证实,睡午觉可以给人体带来诸多的益处。
首当其冲的肯定就是心血管方面了,适当的睡午觉(<30min/次),可以通过降低压力激素(皮质醇、去甲肾上腺素)浓度,来减少血管紧张素的分泌,使血管壁的平滑肌变得松弛,收缩压便可以平稳下降。
同时,血管内皮细胞也可以得到一定的修复,释放出更多的一氧化氮(NO)来扩张血管,增加血管的弹性,降低粥样硬化的发生风险;还会释放出大量生长因子,修复破损血管,促进微血管网络的再生。
而午觉期间,一些炎性因子水平也会相应的降低,使血管受到氧化攻击减少。心脏在午觉状态下,心脏的耗氧量会随之下降,有更多的时间进行自我修复。
尤其是对于一些血管状态本来不是很好的人,比如老年人、高血压患者等,这种短暂的修复调节,会大大的降低晨间心脑血管急性事件的发生风险。
而我们每天工作的效率来看,只要午觉半小时,就可以很好的提升记忆能力,并增强对事物的认知能力。这种效果是单纯的靠咖啡提神难以实现的,毕竟咖啡虽然同样会让我们瞪大双眼保持清醒。
但却不能真正的去代谢大脑废物(如β-淀粉样蛋白、tau蛋白等),修复大脑损伤,整合处理信息片段,将短时记忆转化为永久记忆,提升专注力。
同时,还有研究者发现,那些拥有这一规律习惯的人群,他们的认知储备能力更强,颅内容积也更大,发生阿尔茨海默病(AD)、额颞叶痴呆(FTD)等脑神经退行性疾病的风险也就越低。

同时,对于现代人普遍存在的熬夜问题,午觉更是自带修复程序。
长期的熬夜会增加机体氧化应激反应,去甲肾上腺素水平可能会增加到两倍以上,这时候机体就会面临心率、血压都异常的情况。
它还会激活炎症反应,白细胞介素 6等因子的水平也会相应的增加,这就会使机体免疫力下降,面临多种健康风险,甚至是恶性肿瘤的发生;而短暂的午觉,却可以弥补前一天的睡眠不足,适当调节激素水平变化,使它们趋于正常。

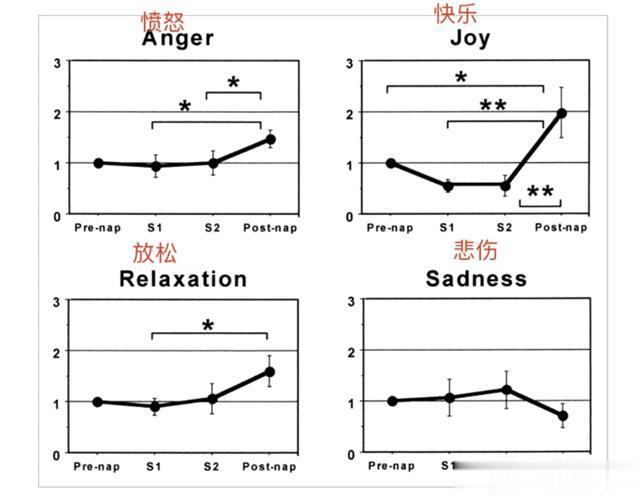
午觉还可以给人带来意想不到的快乐。发表在《精神病学与临床神经科学》的一项研究提到,半小时的午间小憩,可以有效提升参与者的快乐、放松以及愤怒(斗志昂然)的情绪水平,使他们在下午的工作中更加富有激情。而且,经常适度午觉的人面对压力的时候,会表现出更强的情绪控制能力,甚至可以将不良反应情绪降低约三分之二。使他们的情绪更加稳定,出错的概率更低,工作效率更高。
如此来看,喜欢睡午觉的人,似乎综合健康风险更低一些,寿命确实自然也会比不睡午觉的人长。但前提是要睡对,尤其是在午觉的时间上,还需要精准把控。
 二、午觉也要“精准时间”!
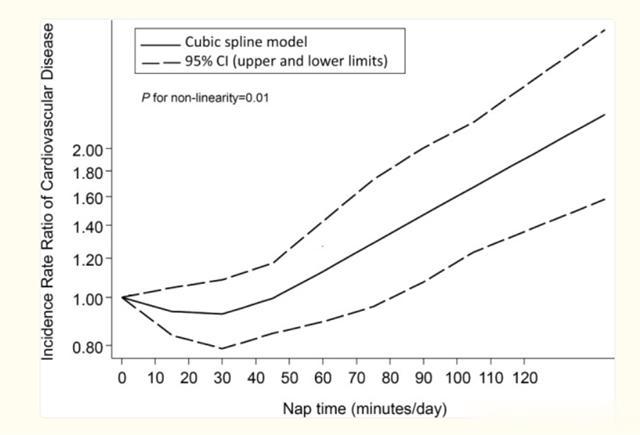
二、午觉也要“精准时间”!发表在《Sleep》上的一项荟萃研究,通过对超15万名参与者,长达11年的数据跟踪(午觉时长、心血管疾病、全因死亡率)。发现在排除了年龄、性别、吸烟、运动等干扰因素后,午觉的时间长短与健康风险并非线性关系,而是呈“先降后升”的J型曲线关系。
当午觉的时间在0-30分钟之间的时候,健康风险是随着午觉时间的延长而降低的;当午觉的时间在35分钟到45分钟的时候,健康风险会有轻微的回升;当午觉的时间超过45分钟之后,健康风险就会快速的上升,全因死亡率也会随着时间的延长而变高。
当每天午觉的时间超过一个小时,心血管疾病(如心脏病、卒中等)的发生风险比不睡觉的人甚至高出82%,全因死亡风险增加约27%。
研究者认为,这主要还是与“长时间的午觉会影响到夜间正常睡眠节律”相关。
就好比,日常生活中经常遇到的,尤其是一些退休后的老年人,时间比较宽裕,经常一睡就是一下午。睡的时间越久,反而越不容易清醒过来。
等睡醒后,天都要快黑了,到了本该夜间入睡的点反而却很有精神,毫无睡意。
就算睡着了,夜间也睡得很浅,容易惊醒,早晨更是早早就醒来。由于早晨醒的太早,白天又开始新一轮的困倦。就这样频繁的“白天犯困,晚上失眠”,长期下去就会形成恶性循环,影响正常的睡眠节律。
夜间的睡眠时间是褪黑素分泌的高峰期,一旦分泌不足就会使睡眠碎片化。
这又会引起血压的波动及代谢紊乱(如血脂、血糖异常),这种周期性的紊乱会激活下丘脑-垂体-肾上腺轴,使皮质醇分泌量增加,最终引发胰岛素抵抗和血管内皮功能障碍。同时,也会增加心脏负担,自然也就提升了糖尿病、心血管疾病的患病风险。
通常我们的睡眠会经历NREM(浅睡-深睡)和REM(快速眼动)周期,每个大约需要90分钟左右。前半个小时候会停留在浅睡阶段,一旦超过这个时间限制,就会转入深睡期。在此期间被迫清醒,就会出现认知功能暂时性障碍,就会出现“睡懵了”的感觉。
多项国际研究显示,当午觉的时间超过半个小时,会使代谢综合征的发病风险增加约十分之四,尤其影响身体质量指数(BMI)、腰围、血脂、血糖及血压等各项指标。特别是高血压患者,午觉时间超过半个小时,发生脑卒中的风险会增加约四分之一,当超过一个小时后,风险将相应的增加约三分之一。即便的健康群体,半小时以上的午觉会将房颤风险增加约90%,阿尔兹海默症风险增加约40%。

要想通过午觉延长寿命,那就要精准控制午觉时间,建议最好控制在半小时以内。
研究证实,即便的闭目养神,短暂的放空,脑电波也会近乎于睡眠状态。也就是说中午睡不着,闭眼休息会也可以事半功倍。而仅5分钟的短睡就可以达到巩固记忆的效果,10分钟的短睡则可以让机体快速恢复精力,24分钟左右就可以完成组织的修复,达到机体最好状态。不过,大家还要注意午觉的习惯,也会影响午觉质量。
 三、普通人该如何“高质量”睡午觉?
三、普通人该如何“高质量”睡午觉?想要“睡”出长寿命,除了“时间短”之外,还要注意睡眠环境的温度调节。
当室温持续在29℃以上的时候,人们平均要多花半个小时才能进入睡眠状态。因为在高温环境中,人体需要不断的通过提高心率和代谢率去维持恒温。这种体温调节会干扰正常的睡眠状态,如果再叠加工作压力等心理因素,只会让人更加难以入睡,且睡眠质量变差。所以,午觉前尽量将室温调控在22℃至26℃的舒适区间。

同时,睡姿也很有讲究,对于健康群体来说最优选择肯定是仰卧位平卧姿,身体自然伸直,全身可以得到放松。
但对于血压偏高的人群来说,可以头稍微高一些,呈斜坡式睡姿,这样可以降低颅内压(ICP)的波动风险及颈静脉压力,减少脑梗等高血压脑病发生风险。
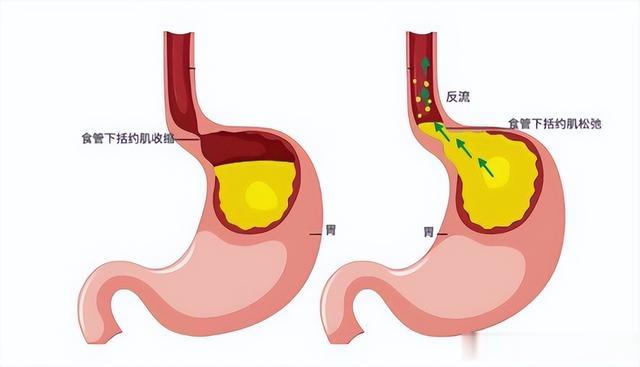
常感觉烧心,或是胃食管反流的人群则可以选择右侧卧的睡姿,这样胃大弯朝下,可以有效降低胃酸倒流、胆汁反流的风险,如果再将上半身抬高一些,效果会更加明显。
如果是腹部手术或是心力衰竭患者,严禁平卧姿,最好是将床头抬高30°以上,采用半卧位进行休息。
需要特别注意的就是,多数上班族,受周围环境影响,为了方便就习惯于趴着睡觉。但如果每天如此,椎间盘所承受的压力会比正常坐姿增加两倍以上,而颈椎长时间处于异常前屈的状态,这会使周围软组织过度拉伸,正常的生理曲度逐渐消失,增加了腰椎病、颈椎病的发生风险。还可能压迫视神经,影响视力;压迫面部、上肢神经,导致大小脸、麻木等问题。
建议就算没有条件躺着睡,也可以创造条件。比如折叠床,又或者带腰托的办公椅配合U型枕,再不济可以靠在墙上,短暂的小眯一会。

而且,不要一吃完饭就立即开始睡。
食物消化是需要很多的血液供给胃肠系统的,立刻入睡的话就会干扰到这个过程,使消化酶分泌减少,肠道蠕动变慢,引起腹胀、反酸等消化不良问题。
尤其是一些中老年群体,吃饭后血压一般会自然的下降,这个时候直接躺下,很容易就会出现体位性低血压,增加脑卒中的发病风险。

同时,直接进入睡眠状态,胰岛素分泌也会减弱。餐后本身就容易血糖升高,尤其是吃了大量碳水化合物之后,长期如此反而会增加胰岛素抵抗的风险。
并且,还容易脂肪的囤积,增加肥胖、糖尿病等代谢综合征风险。
建议在午餐后至少间隔半个小时再休息,如果是吃的比较丰盛,最好间隔一个小时。

总而言之,适度的午觉,对于多数人来讲都是有益身心健康的,甚至是可以达到延寿的效果。但这又需要建立在正常的生理节律中,并非睡的越久越好,久了反而会减寿。
一个优质的睡眠包括合适的时间(<30min)、温度(22℃—26℃)、睡姿以及与进食间隔(>30min)等。只有依照个体情况,精细化调节才能达到最优解。
同时,需要注意的是,这个小小的习惯并不是所有人都适合,比如夜间睡眠质量不好、总失眠的人群、血压平时比较偏低的人群、严重肥胖人群、阻塞性睡眠呼吸暂停(OSA)者以及晚上睡的特别多(超过9h)的人群,或是年龄大于80岁的高龄老人等都不建议午觉。
 参考文献:
参考文献:[1]苏飞.养成中午午睡习惯有什么好处[J].方圆, 2020, No.580(17):10-10.DOI:CNKI:SUN:FAYN.0.2020-17-007.
[2]张红月,俞彤,夏仲.中国老年人午睡时间与抑郁的风险因素研究[J].牡丹江医学院学报, 2023, 44(4):59-65.
[3]范洁怡,杨克俭,宁致博,等.不同午睡时长对认知功能的影响[C]//第二十届全国心理学学术会议--心理学与国民心理健康摘要集.2017.
[4]王大可.千万别把午睡变"误睡"[J].家庭科学·新健康, 2022(6):39-39.