很多患者或家属咨询:“我/孩子最近晕倒了几次,是不是癫痫?”、“当地医院做了脑电图和头颅CT,说不能确定,到底要不要吃药?”更有甚者,仅凭一段不完整的发作视频就在网上寻求诊断意见。那么,癫痫真的能通过简单的检查或视频就确诊吗?答案是否定的。
癫痫的确诊,远比大家想象的要复杂。它不仅依赖于辅助检查,更需要系统、规范的临床评估。仅凭某些有限的检查结果来草率下结论,极可能导致误诊。
一、癫痫的定义与诊断核心
根据国际抗癫痫联盟(ILAE)的定义,癫痫是一种由大脑神经元异常放电引起的慢性脑部疾病,其特征是反复、刻板发作性的痫性发作。要确诊癫痫,通常需满足以下条件之一:
✔ 至少两次非诱发性(即无明确诱因如高热、酒精戒断、电解质紊乱等)的痫性发作,间隔时间超过24小时;
✔ 一次非诱发发作,但未来再发作的风险≥60%;
✔ 已被诊断为某种癫痫综合征。
由此可见,单凭一次发作或模糊症状,并不能轻易下“癫痫”的结论。
二、癫痫诊断的标准:为什么不能仅凭网络咨询?癫痫诊断有相应的标准,诊断过程通常包括三个关键环节:详细病史采集、脑电图检查和神经影像学评估。再次强调:任何单一检查都不能确诊癫痫。
❶ 病史询问:
医生需要通过询问、追问、举例等方式了解病史情况,这些信息仅通过网上咨询往往无法全面获取:
✔ 发作细节:发作诱因(如劳累、情绪激动、饮酒、睡眠不足、闪光刺激等)、发作频率、每次发作持续时间(几秒 / 几分钟)、发作时的具体表现(是否意识丧失、肢体是否抽搐、是否有口咽部自动症等)、先兆症状(如感觉异常或意识模糊等)、发作后状态(是否嗜睡、头痛、肢体无力等);
✔ 既往史:有无脑外伤、脑炎、脑膜炎、卒中、脑血管病史,是否有早产、出生窒息、家族史等高危因素;
✔ 家族史:直系亲属是否有癫痫或癫痫样发作史;
✔ 用药史:是否曾服用抗癫痫药,用药后的反应的。
例如,强直-阵挛发作可能表现为四肢抽搐,而失神发作则可能仅表现为短暂“发呆”。如果仅通过口头描述,医生可能无法了解这些细节,导致与癔病、晕厥或偏头痛等其他疾病混淆。
❷ 脑电图检查:
脑电图是诊断癫痫的 “重要工具”,但并非 “做了就有结果”。很多患者拿着 1-2 小时的脑电图报告(甚至是普通门诊几分钟的脑电图)来咨询,结果一般误差很大, “未见明显异常” 并不代表排除癫痫。 规范的脑电图检查,需要满足两个核心要求:
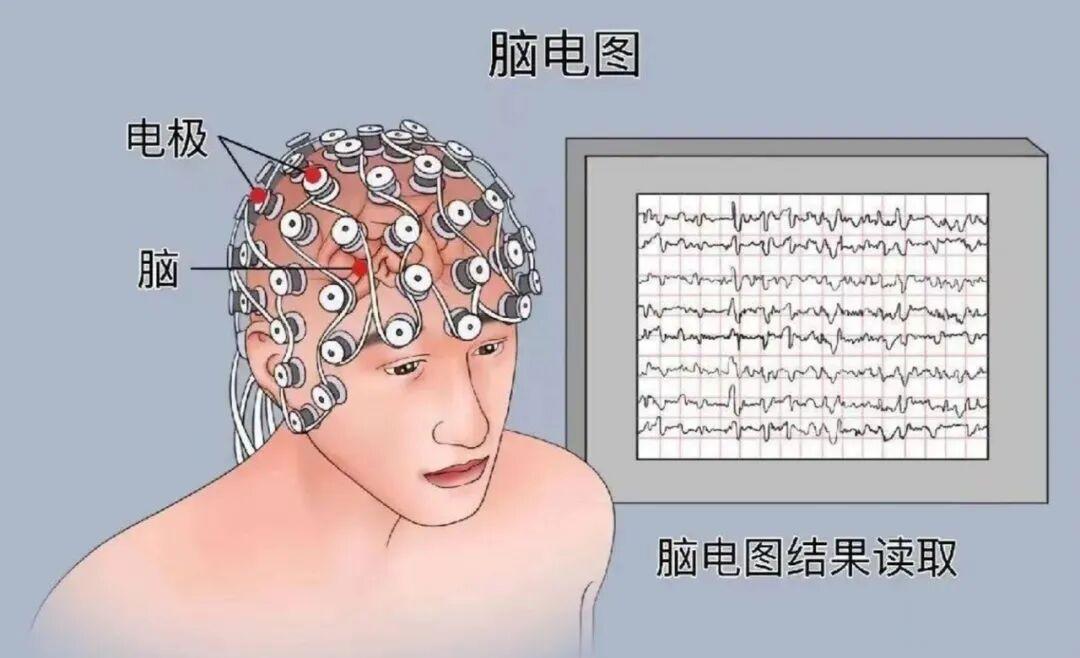
✔ 检查时长:至少 4 小时起步,首选 24 小时长程视频脑电图。癫痫发作具有随机性,短程脑电图可能恰好错过异常放电的 “窗口期”,而长程视频脑电图(包含睡眠期的记录)能将阳性检出率从 30%-40% 提升至 80% 以上,同时还能记录异常放电时的具体症状;
✔ 技术保障:脑电图检查是个主观检查,不同类型的癫痫(如局灶性、全面性)对应的脑电图差异很大,负责脑电图的技师需要具备丰富经验,避免电极放置不当导致信号干扰;读片需能识别各类型的癫痫样放电。避免误判导致的误诊。
✩ 需要特别提醒:脑电图正常≠排除癫痫,部分患者在发作间歇期脑电图可能无明显异常,需结合病史和其他检查综合判断。
❸ 影像学检查:
很多患者会拿着 CT 检查来咨询,但 CT 在癫痫诊断中的价值有限。癫痫诊断首选核磁,而非 CT,同时还需满足以下要求:
✔ 检查项目:首选头颅核磁共振(MRI)。CT 对急性出血、颅骨骨折敏感,但对脑实质微小病变的分辨率低;而核磁能清晰显示脑结构的异常,如海马硬化(颞叶癫痫最常见病因)、皮质发育不良、脑肿瘤、脑血管畸形等,这些往往是导致癫痫比较多的病因;
✔ 必选序列:要加做 “冠状位 flair 像”,还要加做癫痫专用序列(如T2*、DWI等)。常规核磁平扫可能遗漏海马区域的微小病变,而冠状位 flair 像能显示海马硬化的信号改变,大幅提高致痫灶的检出率。
三、诊断难点:这些情况最容易误诊,尤其女性患者需警惕大多数典型癫痫诊断并不困难,但有些情况易出现诊断模糊,甚至误诊:
❶ 癫痫与癔病的鉴别:女性患者高发,症状易混淆
癔病(分离性障碍)的发作表现与癫痫极为相似,均可能出现肢体抽搐、意识 “丧失”、牙关紧闭等症状,但二者本质完全不同:
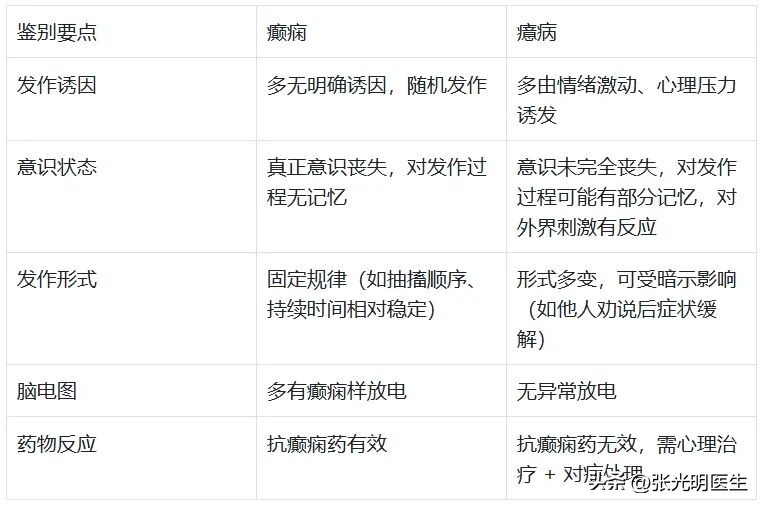
这类鉴别仅靠网络咨询无法完成,必须通过面诊时的详细问诊、体格检查,结合长程视频脑电图结果才能判断。
❷ 不典型癫痫发作:症状隐蔽,易被忽视
部分癫痫发作形式不典型,如:

● 失神发作:仅表现为短暂愣神(持续数秒),目光呆滞,对外界呼唤无反应,事后无记忆,易被误认为 “走神”;
● 自动症:表现为口咽部不自主吞咽、咂嘴、自言自语,手不停摸索、来回踱步(走动、转圈)、开关抽屉等,容易被忽视;
● 部分性发作:仅表现为单侧肢体轻微抽搐(我们接诊过就一个手指头抽的患者)、麻木,或口角抽搐,意识清醒,易被误认为 “颈椎病”、“神经炎”等;
● 睡眠相关性癫痫:仅在睡眠中发作,表现为夜间肢体抽搐、惊醒,易被误认为 “睡眠障碍”。
这类情况需要结合长程视频脑电图(包含完整睡眠周期)和详细病史,才能排除其他疾病,明确诊断。
四、不要轻信“远程确诊”或“视频诊断”目前网络医疗平台普及,不少患者上传发作视频并附上当地检查报告,希望医生“一眼定乾坤”。然而,这种做法风险极高。
首先,视频无法反映脑电活动;很多非癫痫性事件(如屏气发作、睡眠障碍、癔病、低血糖抽搐、心律失常等)在视频中与癫痫难以区分;再者,用药决策需基于完整的评估,包括患者体重、肝肾功能、药物相互作用、生育计划等,绝非简单“吃什么药”就能解决。
若将非癫痫患者误诊为癫痫,可能会长期服用抗癫痫药物,带来不必要的副作用;反之,若漏诊真正癫痫,则可能延误治疗,增加发作频率甚至引发癫痫持续状态。
五、何时需要面诊?去哪里就诊?如果当地医生无法给出确定的结论,或你对当前诊断有疑问,切勿自行查询资料对号入座,更不能擅自用药。以下是核心建议:
❶ 优先选择 “当面就诊”
癫痫的诊断需要 “病史 + 检查 + 体格检查” 的综合评估,网络咨询无法完成体格检查,也无法全面追问病史细节,更不能直观观察发作表现,因此不可能给出明确的确诊结论。即便医生通过网络初步判断 “高度疑似癫痫”,也必须要求患者面诊后再确诊。
如果条件允许,建议前往国家公立大医院,有中国抗癫痫协会授权的 “癫痫中心” 就诊,这里的医生在病史采集、检查解读、鉴别诊断方面更具经验,能最大程度降低误诊风险。
❷ 未确诊前,不要擅自用药
抗癫痫药是 “对症治疗” 药物,必须在诊断明确后,选择合适的药物治疗。不同发作类型用药方面也存在不少差异,且药物剂量需根据患者年龄、体重、肝肾功能个体化调整,千万不要听别人说某个药有效自己就买来吃。
最后癫痫的诊断是一门科学,它需要医生的经验、患者的配合以及完善的检查支持。面对疑似癫痫的情况,请保持理性,不要急于贴标签,也不要轻信碎片化信息。及时到正规医院神经内科或癫痫中心就诊,才是对自己健康最负责任的做法。
癫痫诊断是一项严谨的医学过程,网络咨询虽便捷,但无法替代面诊。它需要医生的经验、患者的配合以及完善的检查支持。患者应避免自行解读检查结果,积极寻求专业医生的帮助。如果出现疑似癫痫症状,请及时到正规公立大医院的神经科或癫痫中心就诊。