
当所有常规方法都已用尽,医生是否应该尝试那些非常规的、甚至带有潜在风险的疗法?
一个发表在权威医学期刊上的真实病例,记录了这样一个绝境求生的故事。
这位29岁女性,因为子宫内膜严重受损和宫腔粘连,经过多次流产和手术,使用了目前临床上所有的常用手段,内膜厚度始终无法达标。
在医学伦理与个体需求的边界上,治疗团队最终选了一个非常规方案,在严密监测下,短期使用了一种用于治疗肿瘤的药物。
下面我们将基于真实医学文献,从科学逻辑、风险评估与伦理边界三个维度,解析这场绝境中的选择。
 01这位患者的基本情况
01这位患者的基本情况患者年龄为29岁,就诊于云南省第一人民医院生殖医学科。
2018年至2021年5月间,因多囊卵巢综合征,她接受来曲唑联合尿促性腺激素促排卵治疗,期间经历3次孕8周流产。
最近一次妊娠的胎儿绒毛检测显示拷贝数变异,提示特纳综合征。
2019年至2020年间,她在其他医院接受过两次宫腔镜下粘连分离手术。
宫腔粘连于2019年宫腔镜检查时被第一次发现,可能源于2018年因流产清宫术造成的子宫内膜损伤。
她的AMH为9.66ng/ml,阴道超声显示子宫大小69mm✖️48mm✖️33mm,双侧卵巢呈多囊样改变。
患者染色体核型为46xx,对复发性流产相关病因,如免疫因素、血栓前状态、凝血功能、内分泌状态的筛查,未见显著异常。
丈夫的精液分析和染色体核型检查结果也是正常的。
02治疗的挑战与决策患者面临的问题是,到底先促排取卵,还是先治疗宫腔粘连?
2021年12月至2022年5月间,患者已经接受了三次宫腔镜下粘连分离手术。
手术后,粘连非常容易复发,而等待有可移植的好胚胎(试管婴儿)也需要时间。
如果先做手术松解粘连,在等待胚胎的几个月里,粘连可能又长上了,手术白做。
于是医生采取了先取卵,后处理粘连的策略。
这位姐妹试管方案是拮抗剂方案,共获卵21枚,最后形成8个囊胚,经遗传学检测后有4个囊胚可供移植。
这时候医生才着手处理这个患者的粘连问题,这样手术一恢复,马上就可以移植胚胎,最大限度地缩短了土壤恢复好到播种之间的等待时间,防止粘连复发。
03患者的粘连处理过程2021年12月至2022年5月间,患者接受了三次宫腔镜下粘连分离术。
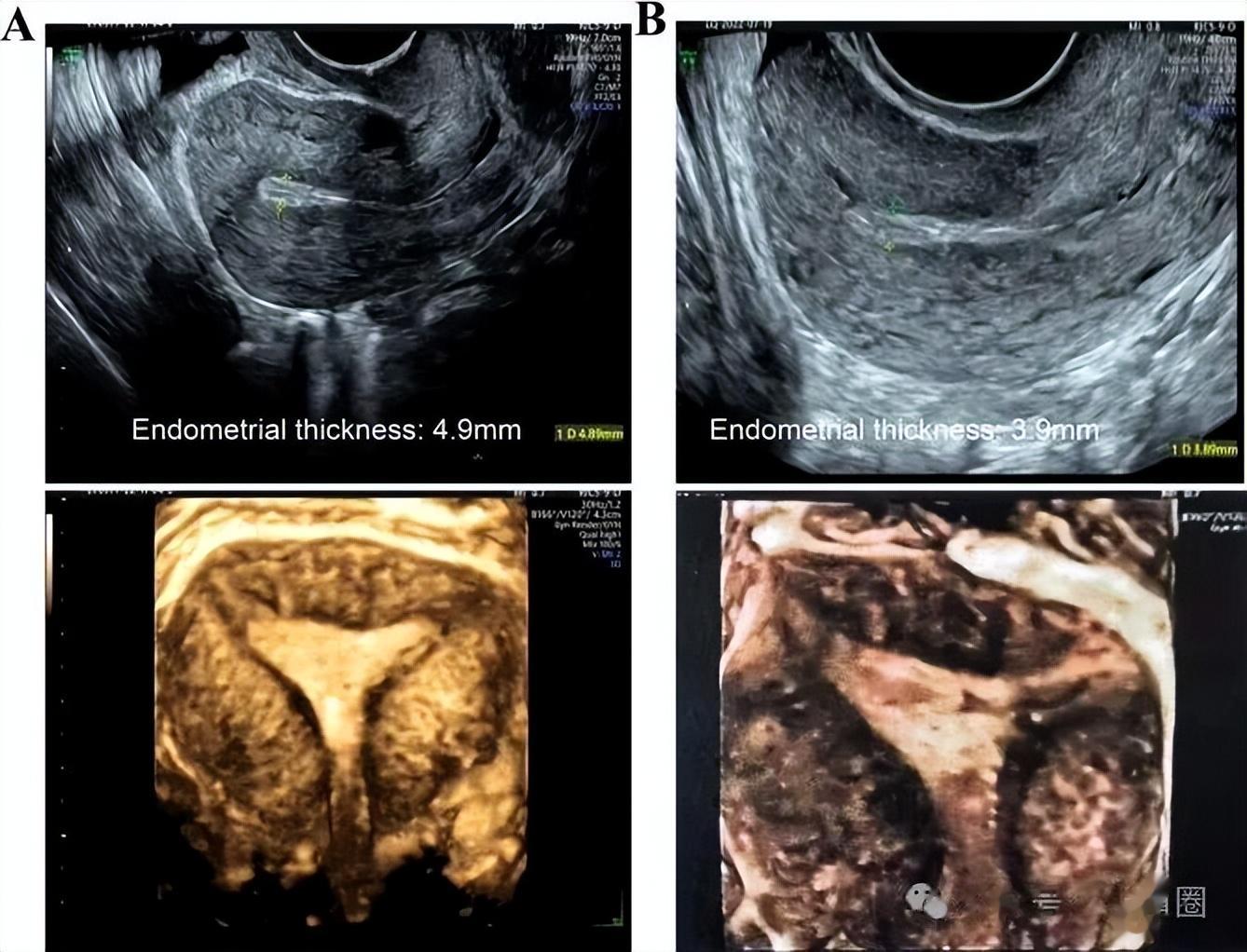
2022年7月,开始口服芬吗通,阴道使用西地那非,月经第18天内膜仅4.9mm,没有达标终止该周期治疗,尽管超声显示宫腔形态正常,内膜三线征清晰。
2022年10月,又继续下一个周期,月经第三天开始口服戊酸雌二醇和芬吗通,月经结束后加用西地那非、阿司匹林、宫腔灌注自体富血小板血浆及盆底电刺激。
所以,姐妹们可以看到这位患者基本把临床上所有能用到的办法都用上了,结果如何呢?
月经第14天,阴道三维超声显示内膜厚度仅3.9mm,另外提示宫腔粘连可能复发,只能停止治疗。
2022年11月至2023年3月期间,共行宫腔镜检查4次,前三次行粘连分离术,第四次检查宫腔形态正常。
患者做完粘连手术还放置了三角球囊支架(放置40天),在预防粘连方面发挥了作用。
另外用透明质酸凝胶隔开创面,也起到了一定的预防再次粘连的作用。
04新的内膜准备方案当宫腔形态恢复正常后,就要用药物让内膜长到足够厚,足够肥沃来迎接胚胎。
我们目前常用的方案主要有三种:
自然周期,这适用于本身月经、排卵都正常的女性,顺其自然,最接近自然怀孕;
刺激周期,用口服药比如来曲唑、克罗米芬,或者打尿促来温和刺激卵泡生长,卵泡分泌雌激素让内膜自然生长;
激素替代周期,完全用外源性雌激素药物,如补佳乐、芬吗通来浇灌内膜,不依赖自身卵泡,这通常用于排卵不好或内膜本身有问题的患者。
这位患者是多囊,排卵不规律,又有严重的薄型内膜,按理说最适合直接用激素替代周期,但她过往用过这个方案,内膜根本涨不起来,第一次4.9mm,第二次仅3.9mm。
这说明她的内膜对单纯外用雌激素反应很差,很可能因为内膜受过伤,雌激素受体功能已经变得很差了。
这时候,医生换了一个思路,采用刺激周期,但采用了一个特别的药物——他莫昔芬。
05为何是他莫昔芬?他莫昔芬在传统上是治疗乳腺癌的药物,起到雌激素抵抗的作用。
但是,它在子宫内表现为选择性雌激素受体调节剂。
它不仅能促进卵泡发育(产生优质的内源性雌激素),还能在子宫内膜局部扮演雌激素的角色,直接刺激内膜细胞增殖,这实现了内外双修。
传统促排药克罗米芬因其在子宫内膜的抗雌激素副作用,可能导致内膜变薄,显然不适用。
来曲唑会降低总体雌激素水平,对内膜生长也无益。相比之下,他莫昔芬成为了理论上能既促卵泡,又养内膜的更优解。
研究表明,在月经期短期使用(如5天),并在排卵或移植前停药,其促内膜增生的收益明确,且未增加胎儿畸形或子宫内膜病变的风险,为临床短期应用提供了安全依据。
他莫昔芬用在子宫上,它却表现为类雌激素作用,能直接刺激内膜细胞生长。
它既能产生内源性雌激素,促进卵泡发育,又能直接在子宫里模拟雌激素作用,双重加厚内膜。
因为用药时间极短,且移植前已代谢完毕,所以不会对胎儿产生影响,安全有保障。
医生让这位患者在月经期先服用他莫昔芬5天,启动卵泡生长和内膜自身的雌激素受体,之后再联合尿促性腺激素和戊酸雌二醇。
内外结合,双管齐下,最终将内膜从不足5mm增厚到7mm的移植标准。
2023年5月11日,患者移植一枚4bb级囊胚,移植14天血清hcg水平为1065mIU/ml。
移植后30天,超声可见胎心后,停用戊酸雌二醇及黄体酮注射液,孕10周时停用黄体酮阴道缓释凝胶,地屈孕酮片减量至每周一次,直至孕12周。
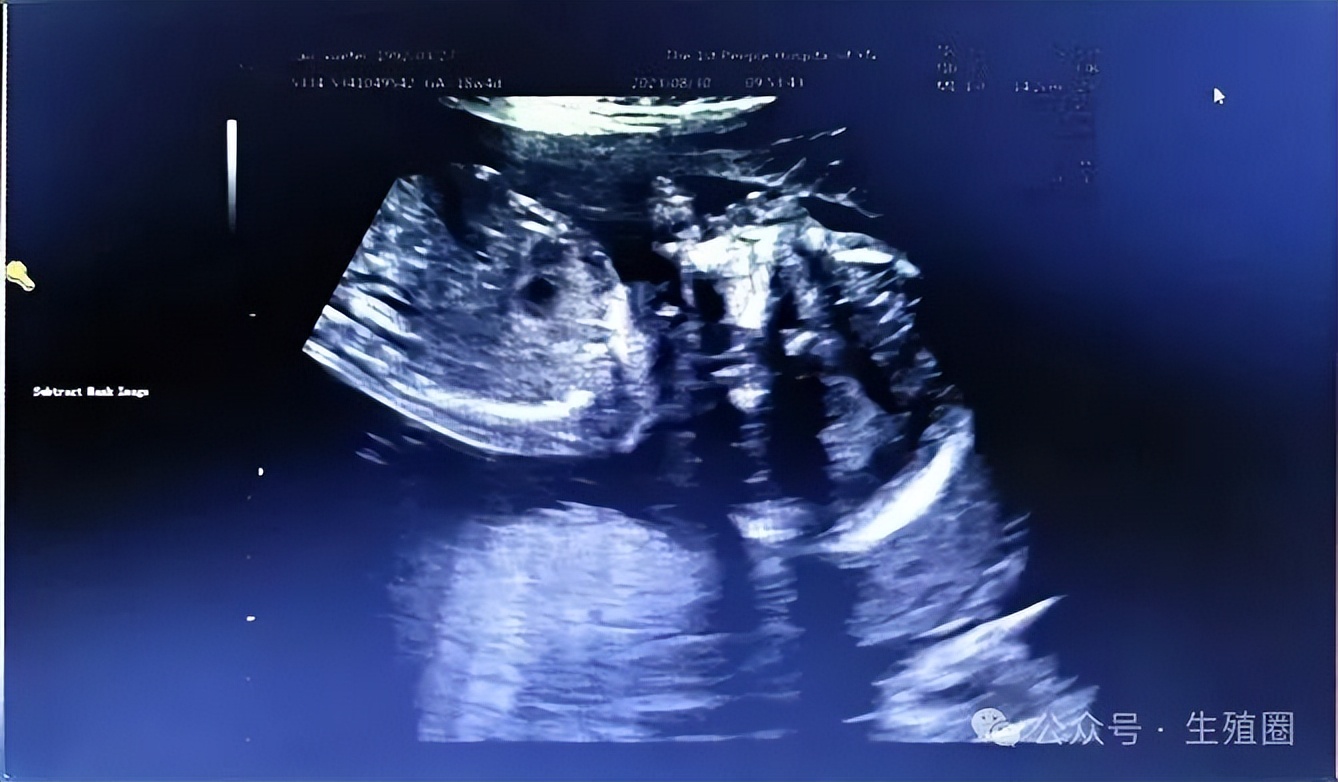
2024年2月1日,患者于孕40周自然分娩一个健康男婴。
06这个案例带给我们的启发这个艰难的成功案例,为我们提供了几点关键启示:
①治疗顺序的优化
对于重度宫腔粘连且需行试管婴儿助孕的患者,需要先完成促排卵和胚胎培养冷冻,再进行宫腔粘连分离手术,术后尽快移植的策略。
这样能最大程度减少粘连复发的时间窗,是现代生殖外科与胚胎学协同的重要策略。
②个体化方案的突破
当标准疗法(激素替代周期)失效时,需深入探究失败原因(如内膜受体功能低下)。
基于病理生理机制,他莫昔芬+促性腺激素+雌激素的联合方案,通过多靶点作用,为这类顽固性薄型子宫内膜提供了新的解题思路。
③跨界用药需极度审慎
他莫昔芬在此的成功应用,是建立在短期、精准、严密监测的基础之上。
这属于超说明书用药,必须在充分知情同意、权衡利弊,并由经验丰富的医疗团队执行下开展,绝非可以自行尝试的常规选项。
④成功是多维度的
本案例的成功,是精准宫腔手术(恢复结构)、创新药物方案(改善容受性)与胚胎筛选技术(确保胚胎质量)三者缺一不可的结果。
总结而言,这个案例是生殖医学在个体化治疗上一次精彩的破局。
它告诉我们,面对复杂难题,答案有时存在于不同学科知识的交叉点上。
然而,每一位患者的情况都是独特的,任何非常规方案都必须在专业医生的全面评估与严密监护下进行。
科学的进步,正是源于对这些特殊个案的深入研究和谨慎探索,希望这个案例对大家有启发。
全文完!现在流量为王的年代,围观也是一份力量,转发就是一份担当,希望动动您发财的小手,给我点个赞,如果您能转发到微信群或朋友圈,就会让更多孕育困难的小家庭受益,谢谢您!
郑重声明
本账号发表的内容仅作为科普分享,不对所引用文献的准确性和完整性作出任何承诺和保证,亦不承担因该内容已过时、所引用资料可能的不准确或不完整等情况引起的任何责任,请相关各方在采用或者以此作为决策依据时另行核查。本账号不做任何形式的营销推广,在采取任何预防或治疗措施前,请与你的医疗保健提供者沟通。
不传小道消息和谣言
不做只为转发量而存在的公众号
永远在意真实数据和文献论证
抱娃路上,我愿意陪你一起走过最无助的岁月
——THE END——
参考文献
Xu Q, Li L, Li B, Tang Z, Ma Y, Tao L, Ma R, Zhuan L. Live birth following multimodal therapy in a patient with asherman's syndrome, recurrent pregnancy loss, and polycystic ovarian syndrome: a case report and literature review. Contracept Reprod Med. 2025 Aug 7;10(1):45. doi: 10.1186/s40834-025-00384-1.