
在泌尿外科临床中,低级别非肌层浸润性膀胱癌(LG-NMIBC)的管理具有独特的挑战。虽然这类肿瘤的侵袭性和死亡率较低,但因其复发率较高,长期消耗大量随访资源,并持续为患者和医生带来额外的管理负担。

图源:CMT
2025年9月,Nature Reviews Urology在线发表了一篇综述,系统回顾了LG-NMIBC的自然病程、生物学特征及现行管理策略,并提出一个值得深入讨论的问题——在这样一种“高复发、低进展”的疾病中,我们真正需要控制的究竟是什么?
高复发率:LG-NMIBC最显著、也最容易被放大的特征从流行病学角度看,低级别非肌层浸润性膀胱癌(LG-NMIBC)的高复发特征十分明确。多项长期随访研究显示,约40–50%的患者在诊断后5年内会出现至少一次复发,且复发风险主要集中于随访的前5年。部分患者甚至会经历多次复发,这也使得复发成为临床随访过程中最为常见、最具标志性的事件之一。在这一背景下,当前临床实践逐渐形成了一种以密集膀胱镜随访为核心的管理路径:在常规随访中发现复发病灶后,往往倾向于通过经尿道膀胱肿瘤切除术(TURBT)进行处理。在这种管理逻辑中,“是否复发”常常被赋予较高的临床权重,并在很大程度上主导了后续干预决策。
低进展风险:被复发掩盖的核心事实然而,综述反复强调的另一组关于膀胱癌复发和进展数据,恰恰与上述直觉形成鲜明对比:无论是前瞻性临床试验还是大型回顾性队列研究,LG-NMIBC进展为肌层浸润性膀胱癌(MIBC)的比例始终维持在较低水平。
就于“膀胱癌复发和进展数据”展开,在SWOG 0337等研究中,尽管超过半数患者在随访期间出现复发,但进展为MIBC的比例仅约1–2%。即使在国际膀胱癌研究组(IBCG)定义的高风险低级别亚组中,3年进展率也多为个位数。换言之,在LG-NMIBC中,复发无病生存(RFS)较差,并不意味着进展无病生存(PFS)同样不佳。
“发现就切”的惯性:复发管理中的隐性代价作者指出,LG-NMIBC的相当一部分复发并非由症状驱动,而是在计划性膀胱镜检查中被“偶然发现”。这些复发一旦被识别,往往会迅速转化为再次TURBT的指征,形成一种几乎不加区分的反射性处理流程。
问题在于,这种做法的长期获益并未被充分证实。现有证据并不能清楚表明:针对每一次低级别复发实施TURBT,能够改善PFS或降低远期进展风险。相反,TURBT并非低风险操作,围手术期出血、感染、尿潴留等并发症并不少见,且风险随重复手术次数累积。此外,长期高强度随访与反复干预,也不可避免地增加了患者心理负担和医疗系统成本。
标准不清:复发与风险判断中的“系统性不确定性”除疾病本身的生物学特征外,作者在综述中还反复指出,低级别NMIBC管理中的另一项核心问题,在于现行标准之间存在显著差异,且界定模糊。这一问题不仅是细节方面的分歧,更能直接影响临床对复发风险的评估、随访策略的规划以及治疗路径的选择,构成一个系统性的临床决策难题。
首先,在病理分级与风险分层层面,不同标准之间长期并存且界限并不完全一致。无论是世界卫生组织(WHO)1973分级体系、WHO 2004/2016分级体系,还是近年更新的WHO 2022分类,在低级别与高级别的界定上均存在一定差异。这种分级体系的演变,虽然提高了整体病理学一致性,但也在现实世界中增加了纵向研究与临床实践之间的异质性。对于同一病灶,不同病理医师或不同时间点的判读结果,可能直接改变其风险归类,从而影响后续管理策略。
其次,在临床风险分层方面,目前并不存在一个被广泛接受、完全统一的框架。美国泌尿外科学会(AUA)、欧洲泌尿外科学会(EAU)以及国际膀胱癌研究组(IBCG)在低级别NMIBC的风险定义、复发风险评估以及“中危”患者的界定上均存在差异(表1)。这种差异并非纯粹的学术分歧,而是直接反映在随访频率、是否推荐膀胱灌注治疗以及何时升级干预等具体决策中。
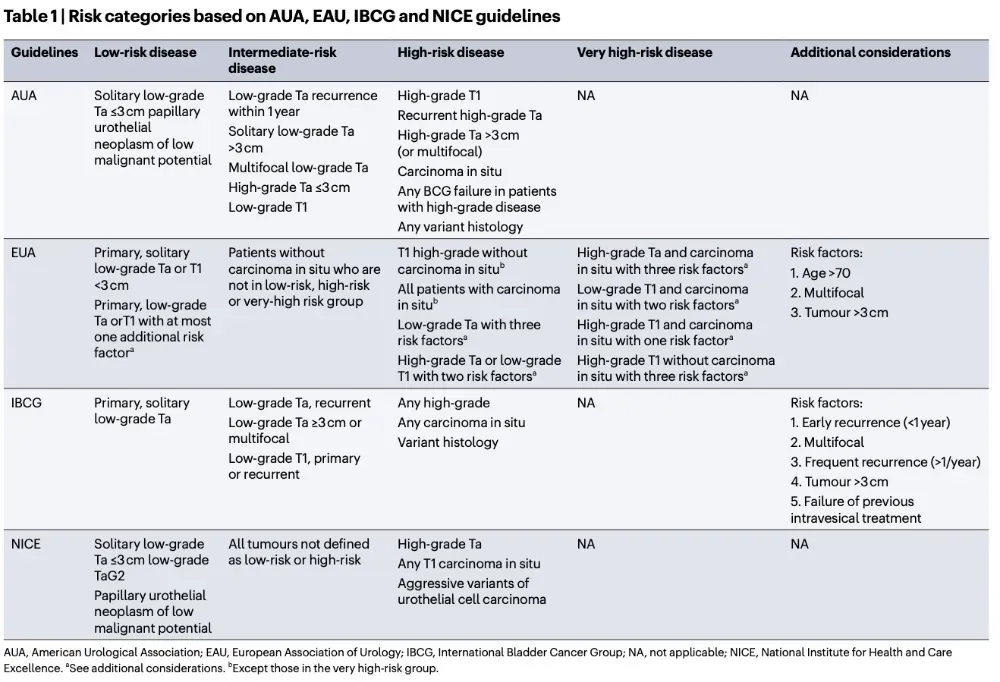
表1 基于AUA,EAU,IBCG和NICE等组织的风险(癌症)分类标准
注:该表系统比较了(AUA)、(EAU)、(IBCG)以及(NICE)在非肌层浸润性膀胱癌(NMIBC)风险分层中的定义差异。可以观察到,不同指南在低风险、中风险及高风险疾病的界定上,尤其是在低级别Ta肿瘤的复发、肿瘤大小、多灶性及复发频率等因素的权重分配方面,存在明显不一致。这种分层标准的差异,直接影响临床中对复发风险的判断、随访频率的设定以及是否升级治疗策略,亦是低级别NMIBC管理实践中异质性的重要来源之一。
在这种背景下,“复发”本身的临床意义也容易被放大或误读。当缺乏统一、稳定的风险参照体系时,复发事件往往被赋予过高的警示意义,从而在不同中心、不同医生之间引发截然不同的处理策略。综述认为,这种由标准不清所带来的判断差异,本身就是低级别NMIBC过度治疗和管理不均的重要推手之一。
正因如此,作者强调,未来低级别NMIBC管理策略的优化,不仅依赖于新型治疗手段或分子标志物的发展,也同样依赖于更清晰、更一致的分级与风险分层标准。只有在风险定义更加稳定和可重复的前提下,关于“去强化管理”的讨论,才可能在更大范围内安全落地。
初始TURBT不可替代,但并非所有TURBT都等价综述明确指出,在LG-NMIBC全程管理里,首次TURBT的基石地位无可替代:通过一次充分、规范的初始TURBT,临床医生才能明确肿瘤分级、判断浸润深度,并排除原位癌,从而为后续管理策略奠定基础。因此,当前讨论的问题并不在于是否进行TURBT,而在于:在肿瘤生物学行为已被反复证实相对惰性的前提下,是否仍有必要对每一次小而无症状的复发采用同等强度的侵入性手术干预。这一问题,构成了对LG-NMIBC管理“重新思考”的核心。
生物学视角:为何低级别NMIBC更像一种“慢性病”在分子生物学层面上,综述为上述临床观察提供了重要支撑。LG-NMIBC通常具有较低的肿瘤突变负荷(TMB),其常见驱动事件主要多局限于纤维细胞生长因子受体3(FGFR3)、RAS及磷脂酰肌醇3激酶通路(PIK3CA)等促进细胞增殖的信号轴线。相对而言,TP53、RB1等与高级别或侵袭性的关键突变在LG-NMIBC中则相对缺乏(图1)。
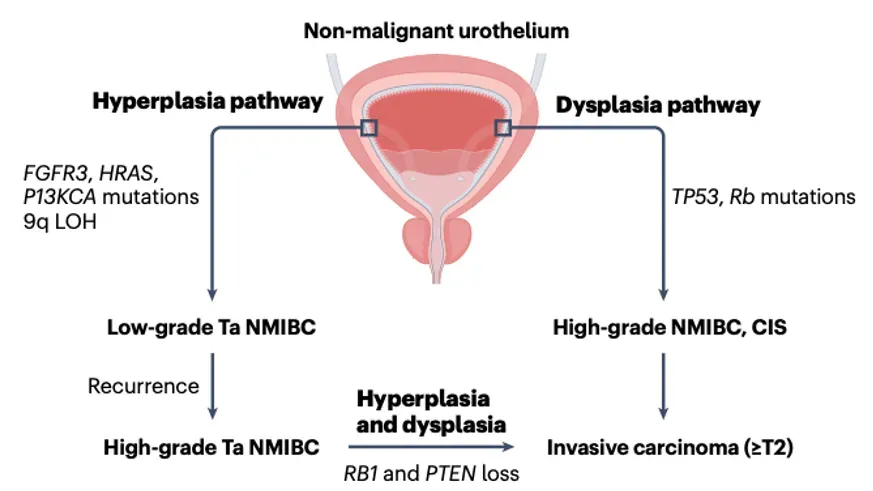
图1 LG-NMIBC与高级别膀胱癌在分子发生路径上存在显著差异。
注:低级别NMIBC多由FGFR3、RAS、PIK3CA等促进细胞增殖相关通路的异常驱动,呈现出以表浅生长和反复复发为主要特征的疾病过程;而高级别NMIBC及肌层浸润性膀胱癌(MIBC)则常伴随TP53、RB1等关键抑癌基因异常,进而表现出更强的侵袭性和进展倾向。该图强调低级别NMIBC并非高级别肿瘤的“早期阶段”,而是一条具有相对独立生物学特征的致癌通路。
从上述分子特征,可以得出一个重要结论:LG-NMIBC并非高级别膀胱癌的“早期阶段”,而是一条以复发为主要表现、进展风险较低的独立致癌通路。
临床启示:从“控制复发”到“防止进展”基于自然病程与生物学特征的再认识,作者在综述中逐步引出“去强化管理(de-escalation)”的理念。这一理念并非放松随访或忽视风险,而是在确保PFS安全的前提下,重新审视管理重点,避免因过度聚焦RFS而导致重复侵入性操作。
在严格的初始分期分级基础上,结合复发模式、风险分层及潜在分子标志物,部分LG-NMIBC患者或可在严密监测框架下,采用更为温和、个体化的处理策略,而非对每一次复发均行TURBT(图2)。
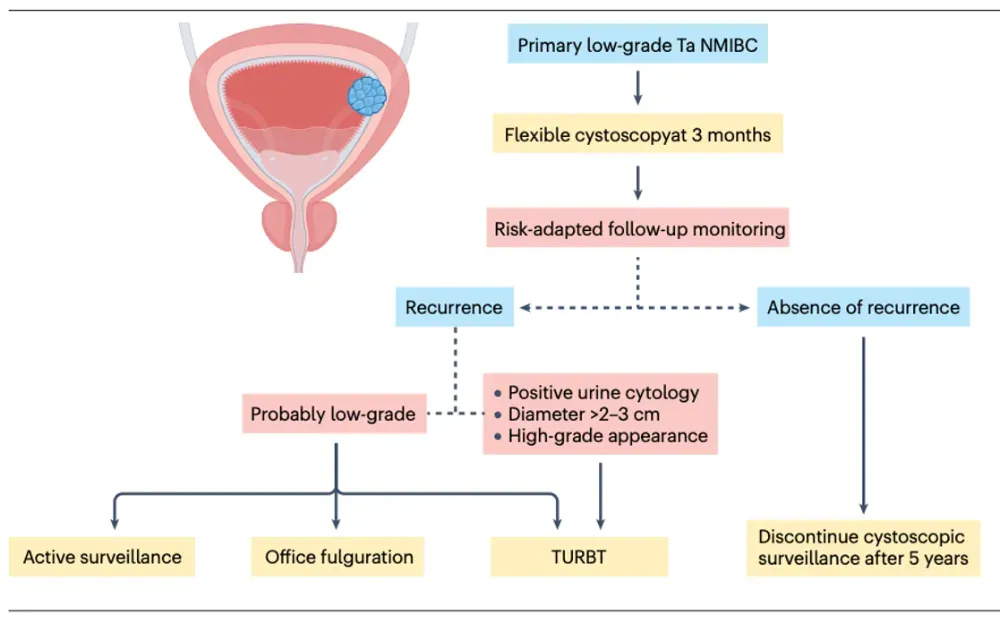
图2 LG-NMIBC的风险适配管理思路
注:在完成规范的初始经尿道膀胱肿瘤切除术(TURBT)并明确分期、分级后,患者可根据复发模式、风险分层及疾病行为接受差异化管理。对于生物学行为稳定、进展风险较低的患者,可在严格随访框架下采用主动监测、非手术局部治疗或延迟干预策略;而一旦出现提示进展风险升高的信号,则应及时升级治疗。该路径体现了在确保进展安全性的前提下,减少不必要侵入性操作的“去强化管理”理念。
结语:从“控制复发”到“定义风险”,是管理理念的升级低级别非肌层浸润性膀胱癌的管理争议,本质上并非技术层面的“做不做”问题,而是认知层面的“为什么做、为谁做、做到什么程度”的问题。这篇综述所传递的核心信息,并不是简单否定既有实践,而是提醒我们:当一种肿瘤被反复证明具有“高复发、低进展”的生物学特征时,管理目标本身就有必要被重新审视。
在缺乏统一、稳定风险标准的背景下,复发事件往往被赋予过高的临床权重,进而驱动重复干预和管理强度的不断升级。未来的挑战,并不在于进一步强化监测或手术本身,而在于如何更准确地区分真正需要被“严格控制”的进展风险,与可以被理性接受和管理的复发现象。当管理策略能够更好地与疾病生物学特性相匹配时,低级别NMIBC或许才真正从“反复处理的肿瘤”,走向“可长期管理的慢性疾病”。
参考文献
Wen, L., Miyagi, H., Spiess, P.E.et al.Low-grade non-muscle-invasive bladder cancer: molecular landscape, treatment strategies and emerging therapies.Nat Rev Urol22, 846–861 (2025). https://doi.org/10.1038/s41585-025-01072-0
“医学论坛网”发布医学领域研究成果和解读,供专业人员科研参考,不作为诊疗标准,使用需根据具体情况评估。
编辑:David Tian
审核:梨九
排版:白术
封面图源:CMT