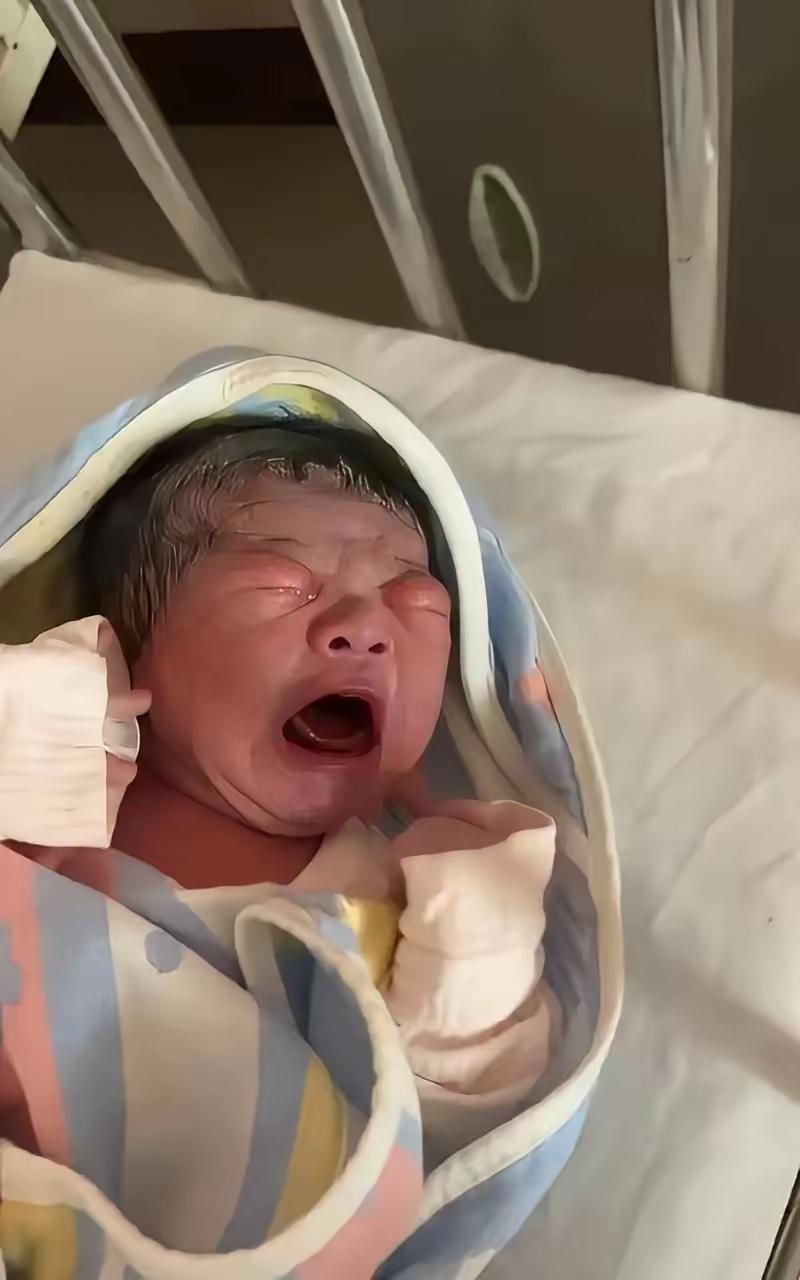
1985年2月,一个体重仅760克的早产儿在美国华盛顿来到人世。他叫杰弗里·劳森。
出生两周后,杰弗里诊断出早产儿常见的心脏问题——动脉导管未闭,需要手术。手术过程是这样的:医生在他的脖子两侧切开小口,插入导管;然后从胸骨到脊柱做了一道切口,将他的肉、肋骨和一侧肺拉到一边,结扎心脏附近多余的血管,最后缝合胸腔。整个过程持续了数小时。
杰弗里全程清醒。他唯一接受的药物是洋库溴铵,一种肌肉松弛剂。这让他浑身瘫痪,无法动弹,也无法哭喊。
图源:CMT
术后,杰弗里出现休克,心脏、肾脏、肝脏多器官衰竭,五周后死亡。当母亲吉尔·劳森质问麻醉师为何不用麻醉时,得到的回答是:“他病得太重,无法耐受强效麻醉剂。而且,从来没有人证明过早产儿能感觉到疼痛。”
如果我们把时间稍微往前推移几年,在德国,一个9岁男孩也有着相似的遭遇。
斯特凡·弗里德里西斯多夫因手指严重感染被送入医院。在手术室里,他被与父母分离,被护士按在床上,医生在没有麻醉、没有解释的情况下切开他的手指引流脓液。他尖叫到声嘶力竭,却听见两名医生在讨论:“你觉得他能感觉到疼痛吗?”
另一位医生回答:“不,他感觉不到。”

图:弗里德里西斯多夫后来从医,长期关注婴幼儿痛觉问题(图源:UCSF杂志)
一个婴儿,一个儿童,相隔数年,远隔重洋,却在手术台上共同经历着无声的酷刑。这并非孤立的医疗事故,在20世纪的大部分时间里,临床医学界对婴幼儿疼痛存在着系统性的、广泛的忽视。
这段历史,值得我们从头说起。
从“敏感体质”到“亚皮质动物”如果回到17世纪,医生们的看法与20世纪截然不同。
1656年,瑞士外科医生菲利克斯·维尔茨在《儿童之书》中写道:“如果老年人的新皮肤都是娇嫩的,那么新生儿的皮肤呢?手指上的一点小伤就让你如此疼痛,对一个全身被折磨、只有嫩新生肉的孩子来说,又该有多痛?”

图:维尔茨的著作(图源:Invaluable网站)
古希腊医师希波克拉底和索兰努斯都曾在著作中描述婴儿的疼痛反应,认为新生儿的皮肤和神经更娇嫩,因此更容易感受到疼痛。中世纪的阿拉伯医学集大成者阿维森纳在《医典》中专门讨论儿童疼痛的治疗,推荐使用蜂蜜和罂粟提取物来缓解。在古代和中世纪,婴儿的疼痛是被看见、被承认、被试图缓解的。
这种基于观察的朴素认知,在19世纪后期被“科学”彻底推翻。
1873年,德国研究者阿尔弗雷德·根茨默尔完成了一项“严谨”的实验。他用细针刺了大约60名新生儿的鼻子、上唇和手,刺得那么用力,“小血珠从刺口中渗出”。他观察到婴儿的眼眶有时会湿润,但他将这一现象解释为“不相关”。结论是:新生儿的痛觉“明显未发育完全”。

图源:CMT
这个在今天看来匪夷所思的结论,在当时却被视为严谨科学的产物。因为那个时代,科学主义正在确立自己的权威,研究者们极度谨慎,宁可怀疑一切无法“客观”验证的现象,也不愿做出看似“主观”的推断。
几乎同时,达尔文的进化论为这种怀疑提供了宏大的理论背书。在《人与动物的情绪表达》中,达尔文将婴儿的哭泣和面部表情解释为进化遗留的反射,而非有意识的疼痛体验。婴儿被归类为“低等生命形式”,与动物、原始人并列。他们的哭声不再被理解为痛苦的表达,而只是生物体的机械反应。
进入20世纪,这种倾向愈演愈烈。
行为主义心理学奠基人约翰·华生宣称,心理学是“自然科学的纯粹客观实验分支”。意识、感受这些“黑箱”被彻底摒弃,只有可观察的行为才是合法的研究对象。婴儿对针刺、电击的哭喊和躲避,被严格定义为“脊髓反射”——与是否感到疼痛毫无关系。正如后来一位学者所写:“科学权威剥夺了婴儿的哭声,将其称为‘随机声音’;剥夺了婴儿的笑容,将其称为‘肌肉痉挛’。”

图:约翰·华生(图源:维基百科)
与此同时,神经科学也在无意中为这一迷思提供了“佐证”。
心理学家默特尔·麦格劳对75名婴儿进行了长达数年的追踪,累计实施了2008次针刺实验。她发现新生儿对针刺的反应是“弥漫的、不定位的”,而年长婴儿的反应则更精准。结合当时“婴儿神经系统髓鞘化不完全”的理论,她得出结论:新生儿的感知运动反应“不会超过丘脑水平”,他们本质上是“亚皮质动物”。
这个结论被后来的麻醉学教科书奉为圭臬。1968年,麻醉医生斯瓦福德和艾伦在《北美医学诊所》上撰文,引用麦格劳的研究,宣称“儿科患者术后很少需要镇痛药物”,因为“婴儿的痛觉感知取决于皮质发育程度”。同年出版的一本麻醉学教科书更是直言:婴儿的疼痛反应只是“反射”,麻醉的目的不过是“减少对刺激的反射反应”。
有了这些“科学证据”,临床实践中的做法也就顺理成章了。1987年《纽约时报》的一项调查显示:1954年至1983年间,高达77%的早产儿动脉导管未闭手术仅使用肌肉松弛剂和笑气,没有任何真正的麻醉或镇痛。医生们的逻辑是:麻醉对婴儿的心脏和呼吸有高风险,与其冒着“把病人治死”的风险去缓解一种“不存在”的疼痛,不如干脆不用。

1987年11月24日《纽约时报》截图
一个持续百余年的医学迷思,就这样在科学主义的误读、哲学思潮的影响和临床实践的局限中,被层层加固,最终成为不容置疑的“常识”。
直到一位母亲和一位年轻学者的出现,才终于撬开了这道紧闭的门。
风暴中的觉醒——母亲的声音与科学的铁证1985年,婴儿杰弗里死后,他的母亲吉尔·劳森的世界也随之崩塌了。但悲痛很快被另一种情绪点燃——愤怒。
她无法接受“婴儿没有痛觉”的解释。每一个母亲都知道,孩子会疼。为什么医生不知道?她开始疯狂地写信,写给医院的领导,写给医学专家,写给政府机构,写给任何可能听她说话的人。她要一个答案:为什么我的儿子要在清醒中承受开胸手术?
回应是冷漠的,甚至是居高临下的。大多数机构拒绝帮助她,有些则明确支持麻醉师的做法。但吉尔没有放弃。1986年,她的努力终于撬开了一道缝隙——《华盛顿邮报》记者桑德拉·罗夫纳将杰弗里的故事搬上了版面,标题是:《没有麻醉的手术:早产儿能感受到疼痛吗?》
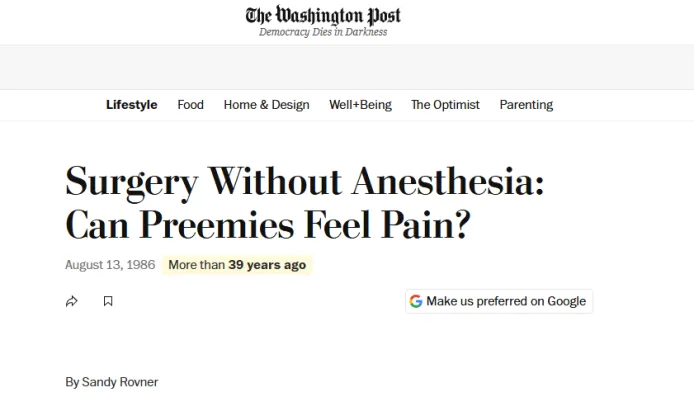
1986年8月13日《华盛顿邮报》文章
这篇文章像一颗炸弹投入平静的湖面。公众第一次知道,在他们信赖的医院里,成千上万的婴儿正在无麻醉的状态下接受手术。吉尔将“婴儿疼痛”这个原本只存在于学术会议和专业期刊的议题,变成了普通家庭的母亲们含着泪水的道德拷问。
几乎在同一时间,在大西洋彼岸的牛津大学,一位年轻学者正用完全不同的方式,向同一个坚冰发起冲击。
他叫坎瓦吉特·辛格·阿南德,一位来自印度的儿科医生。他没有去问“婴儿会不会疼”这个主观问题,而是换了一个角度:如果不给婴儿麻醉,他们的身体会发生什么?

图源:CMT
阿南德用微量采血技术,测量新生儿手术前后的应激激素水平——皮质醇、肾上腺素、血糖。这些数字不会哭,不会喊,但它们会说话。
1987年,阿南德在《柳叶刀》上发表了一篇注定载入史册的论文。他比较了两组早产儿在接受动脉导管结扎手术时的情况:一组使用强效麻醉剂芬太尼,另一组则采用当时通行的“利物浦技术”——仅用肌肉松弛剂让婴儿不动,不给予真正的麻醉。结果令人震惊:未接受麻醉的婴儿,术中应激激素水平飙升到灾难性的高度,术后并发症更多,死亡率更高。而那些接受了芬太尼的婴儿,应激反应显著降低,身体也更平稳地度过了手术期。
同年,阿南德与希基在《新英格兰医学杂志》发表综述,从神经解剖学和神经生理学的层面,系统性地摧毁了“婴儿无痛觉”的理论根基。他们指出:疼痛传导通路在孕晚期已经发育完善,神经递质系统也已具备功能;婴儿缺乏的不是感知疼痛的能力,而是抑制疼痛的能力——他们大脑中负责下行抑制的通路尚未成熟,这意味着婴儿对疼痛的体验可能比成人更强烈,而不是更微弱。

讽刺的是,这项本应获得掌声的研究,在英国却遭到了一场猛烈的攻击。一些反堕胎团体和议员指责阿南德“用婴儿做残酷实验”,媒体上也出现了耸人听闻的标题。但这场风波反而引发了一场更大范围的公共辩论。医学界站出来为阿南德辩护,指出正是这项研究揭示了以往做法的危险性,将拯救无数婴儿免受不必要的痛苦。1988年,最初发起攻击的议员公开道歉。
吉尔·劳森的泪水和阿南德的数据,一个来自母亲的直觉,一个来自科学家的严谨,从人性和理性两个层面,共同撬开了那个持续百年的坚冰。历史的天平,终于开始向真相倾斜。
从觉醒到规范——一场持续至今的变革1987年,在公众舆论和科学证据的双重压力下,美国儿科学会和麻醉医师协会先后发表正式声明:在不使用麻醉的情况下对新生儿进行手术是不道德的。这份迟来的“官宣”,宣告了那个黑暗时代的终结。
同年,美国疼痛学会设立了“杰弗里·劳森儿童疼痛倡导奖”,吉尔·劳森成为首位获奖者。这个奖项的设立,标志着“亲历者的声音”被正式纳入了医学专业体系。从此,母亲不再只是被“告知”的家属,而成为推动变革的力量。

美国疼痛学会官网截图
随之而来的,是学术研究的爆炸式增长。
数据显示,1980年代之后,关于婴儿疼痛的研究呈指数级上升。1981年至1990年间发表的儿科疼痛文章,数量远超过去三十年的总和。研究者们不再满足于回答“婴儿会不会疼”,而是追问:“如何评估他们的疼?”“如何更安全地止痛?”
评估工具的开发,是这场变革中最关键的技术突破之一。既然婴儿无法用语言表达疼痛,研究者便通过面部表情、生理指标、行为反应来“翻译”他们的痛苦。一系列量表相继问世:早产儿疼痛量表(PIPP),新生儿疼痛评分量表(NIPS),适用于2个月至7岁儿童的FLACC疼痛评估量表,以及适用于术后镇静评估的COMFORT量表。这些工具将疼痛这个主观体验,变成了可量化、可记录、可对比的客观数据。
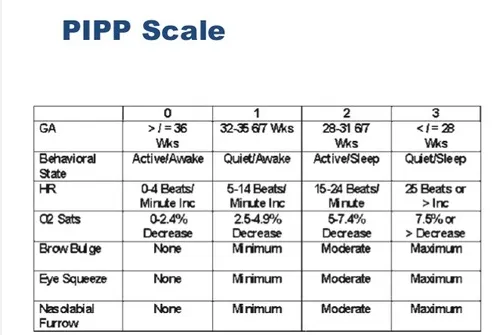
图:早产儿疼痛量表(图源:Quizlet)
管理手段也随之丰富起来。药物方面,从全身麻醉的普及,到术后镇痛的规范化使用,吗啡、芬太尼等阿片类药物在新生儿中的药代动力学被逐步阐明。医生们开始明白,给婴儿用麻醉不是“可有可无的选择”,而是与给成人用麻醉一样,是医疗的基本组成部分。
更具人文色彩的是,非药物镇痛手段被大量研究证实并引入临床。对于婴儿来说,疼痛的缓解不一定只来自药物。蔗糖溶液滴入口中,能激活内源性的镇痛机制;非营养性吸吮能让婴儿在安抚奶嘴中找到安慰;袋鼠式护理——让婴儿皮肤贴着母亲的胸口——不仅能稳定生理指标,还能显著降低疼痛行为评分。母乳喂养也被证实具有镇痛效果,在疫苗接种或足跟采血时,母亲的怀抱和乳汁就是最好的止痛药。
进入21世纪,儿童疼痛管理已经发展为一套成熟的规范化诊疗体系。
加州大学旧金山分校贝尼奥夫儿童医院的斯塔德中心,这个由当年那个在手术台上尖叫的9岁男孩——斯特凡·弗里德里希斯多夫教授领导的中心,如今代表着全球儿童疼痛管理的最高水平。这里的核心理念是“多模式镇痛”:药物治疗与非药物干预协同作用,用更少的副作用达到更好的镇痛效果。

图:按摩师(右)为婴幼儿进行轻柔按摩,以缓解其腹部疼痛(图源:UCSF杂志)
具体来说,这个模式包括七大维度:基础镇痛药(如对乙酰氨基酚)、阿片类药物(如吗啡、芬太尼)、辅助镇痛药(如氯胺酮、加巴喷丁)、区域麻醉、康复治疗、心理干预(如认知行为疗法)、以及整合医学手段(如催眠、引导想象、针灸、按摩)。对于新生儿的程序性疼痛,斯塔德中心推行“舒适承诺”:局部麻醉药膏、安抚体位(如皮肤接触)、蔗糖或母乳、适龄的分心策略——这四项措施,每次操作、每个孩子、每次都执行。
然而,进步的背面,是依然漫长的未竟之路。
即使在今天,新生儿重症监护室里的早产儿,每天仍可能经历7到17次致痛性操作,而其中许多并未得到充分的镇痛处理。儿童术后疼痛和程序性疼痛的缓解,在不同医院、不同国家之间仍存在巨大差异。一项调查显示,即使在发达国家,仍有约30%的住院儿童承受着未被充分缓解的疼痛。医学院校和住院医师培训中,疼痛医学的教育依然不足。很多已被证实有效的非药物疗法——如心理治疗、针灸、按摩——尚未被医保体系完全覆盖,只有少数像斯塔德中心这样依靠社会捐赠运行的机构,才能为患者提供全面的服务。
国际儿科疼痛研究领域的奠基人、加拿大临床心理学家帕特里克·麦格拉思曾说:“仅有科学,不足以将知识转化为实践。”而我们是否还需要再等30年,才能让充分的疼痛管理成为常态?
结语:科学、良知与未竟的旅程回望这段历史,我们看到的是一条曲折得令人心惊的道路。古代医者凭借朴素观察承认婴儿的疼痛,现代科学反而用严谨的方法构建起长达一个世纪的误解。科学本身并非万无一失。它可能被时代的偏见裹挟,被方法的局限误导,被操作的便利绑架。
打破这个坚冰的不是专业人士,而是一位母亲的眼泪和呐喊——以失去她的孩子为代价。推动进步的,从来不仅是实验室里的数据,还有社会良知的拷问,审慎学者的追问,以及那些拒绝接受“常识”的反叛者。真正的进步,是科学与人性的结合。
时至今日,我们仍处在这场变革之中。新生儿重症监护室里的每一次足跟采血,儿童病房里的每一次术后镇痛,医学院课堂上的每一次疼痛教学——都是这场变革尚未完成的注脚。每一个被我们奉为“常识”的医学信条,都值得我们用批判的眼光去审视。
医学的道路从来不会一帆风顺。它会犯错,会走弯路,甚至会酿成悲剧。但只要还有母亲愿意为孩子的痛苦呐喊,还有科学家敢于向权威发问,还有医者记得自己最初的使命——解除人类无论长幼的痛苦,守护生命无论贵贱的尊严——那么这条路,终究会通向光明。
这是一条永远在路上的旅程。而我们,才刚刚开始。
来源:医学论坛网
编辑:梨九
排版:蓝桉
封面图源:CMT