身体某处皮肤火烧火燎地疼,或是像针扎一样,随后冒出一簇簇晶莹剔透却令人心惊肉跳的小水疱,这种经历很多人都有过。最让人焦虑的并非疼痛本身,而是那种对未知的恐惧:这水疱怎么反反复复不好?是不是免疫系统彻底垮了?家里有老人小孩,会不会传染给他们?这种皮肤上的“小麻烦”,往往像是一个隐形的心理重担,让人在社交中畏手畏脚,甚至因为担心传染给至亲而产生深深的负罪感。
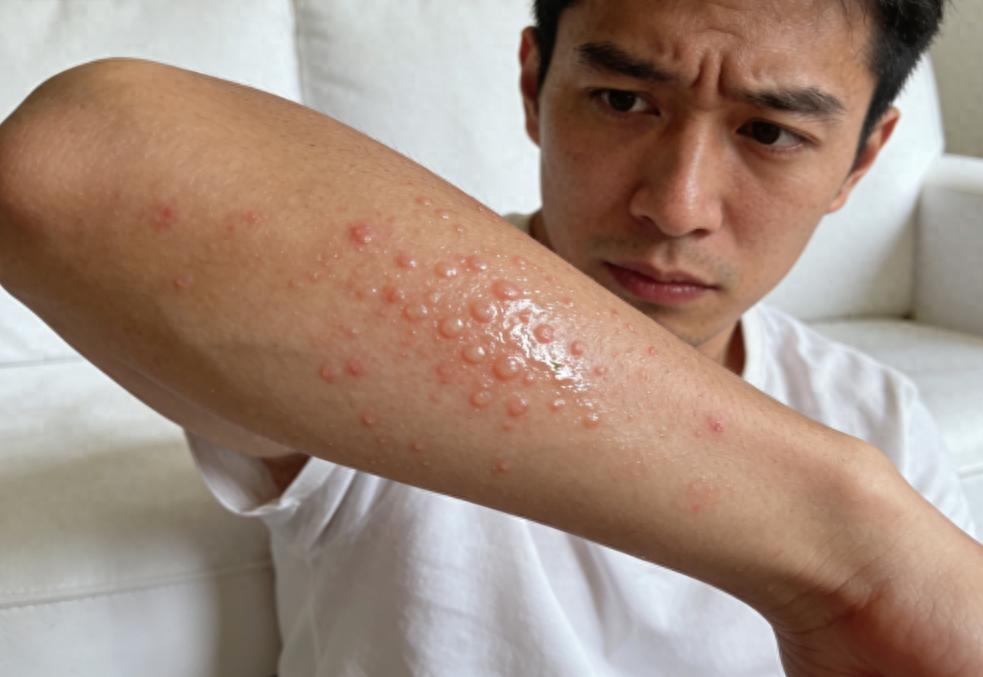
一、 潜伏期长、复发率高,病毒其实从未真正离开
很多人误以为皮肤表面光滑了,病就算彻底断根了,其实大错特错。这种引起水疱的病毒,最狡猾之处在于它的“潜伏性”。当你还是个孩子的时候,或许它曾以“水痘”的形式到访过你的身体,虽然水痘痊愈了,但残留的病毒并没有被完全清除,而是顺着神经纤维逆流而上,悄悄躲进了脊髓后根神经节或脑神经感觉神经节内,进入了一种长期的“冬眠”状态。
这种休眠可以持续数年甚至数十年,身体没有任何异样。一旦人体遭遇过度劳累、情绪剧烈波动、重感冒或者因为某种慢性消耗使得免疫防线出现缺口,这些沉睡的“潜伏者”就会被瞬间激活。它们会沿着感觉神经轴索下行,直达皮肤表层,在此过程中不仅会通过不断繁殖造成严重的神经损伤,引发剧烈神经痛,最终还会在皮肤表面形成标志性的簇集状水疱。所以,与其说是“新病”,不如说是旧敌的“苏醒”和“反攻”。

二、 为什么这种水疱容易“传人”?
一旦水疱破溃,流出的疱液中含有高浓度的活性病毒,这正是其传染性的核心源头。虽然成年人之间直接通过飞沫传播的概率相对较低,但特定的传播机制不容忽视:
接触传播是主因: 许多患者在疱疹结痂前,误以为只要不流血就没事。实际上,直接接触疱液,或者接触了被疱液污染的毛巾、衣物、床单,对于那些从未感染过该病毒或者体内抗体水平极低的人群来说,风险极大。
易感人群特殊性: 并非所有人都会被传染引发同样的带状疱疹。如果一个从未得过水痘的儿童(或未接种过疫苗的成人)接触了带状疱疹患者的疱液,他们大概率不会直接长“蛇盘疮”,而是会先爆发全身性的水痘。
气溶胶风险: 在封闭、空气不流通的环境中,如果患者正处于急性发作期且伴有呼吸道症状,高浓度的病毒有可能通过气溶胶形式短暂存在,这对于免疫力低下的孕妇、肿瘤患者或器官移植受者构成了潜在威胁。
无症状排毒期: 部分患者在皮疹完全显现之前的1-2天,可能已经具备了微弱的传染性,这种“隐蔽期”往往让家人防不胜防,等到看见水疱再隔离,往往已经发生了密切接触。

三、 疼痛与皮疹未必同步,警惕“无疹性”发作
很多人习惯于“见疱下药”,认为只有看到了皮肤上的小水珠才是发病,这其实是个危险的误区。在水疱真正浮出水面之前的数天,甚至一周前,病毒就已经在神经节内大肆破坏了。这时候身体往往会发出一些极易被混淆的信号:比如不明原因的半侧头痛、胸痛、肚子疼,或者是类似落枕后的肌肉酸痛。
如果不具备相关知识,很容易跑错科室。有的人捂着要命的胸口去查心脏,或者因为腰侧剧痛去照肾脏B超,结果一圈检查下来什么实质性病变都没有,直到几天后皮肤上冒出一串红斑水疱,才恍然大悟。这种“只痛不疱”或者“先痛后疱”的现象在50岁以上的中老年群体中尤为常见。更值得警惕的是,极少数患者即使到了发病后期,可能只有神经痛而始终不长水疱,医学上称为“无疹型带状疱疹”,这种情况若误诊漏治,遗留的后遗神经痛往往更为顽固棘手。

遇到小水疱别自己乱挑破,这不仅容易感染,还可能把病毒“种”得更深。保持皮肤干燥清洁,衣物尽量宽松透气,少吃辛辣刺激,多休息提高免疫力是对抗它的基础。