体检发现甲状腺结节,很多人第一反应是恐慌。做了细针穿刺(FNA)后,如果病理报告直接写着“良性”或“恶性”,大家心里反而踏实了——良性观察,恶性手术。
但临床上最让人纠结的,是那份"模棱两可"的报告:“意义不明确的细胞非典型病变(AUS/FLUS)”或“滤泡性肿瘤/可疑滤泡性肿瘤(FN/SFN)”。做手术切除吧,怕白挨一刀(因为可能是良性);不切除吧,又怕是恶性肿瘤而耽误了处理的时机。面对这种“灰色地带”,基因检测已成为打破僵局、辅助决策的“金钥匙”,只需利用穿刺剩下的细胞,就能帮医生和患者看清结节的“真面目”。
PART1
为什么穿刺结果会“模棱两可”?
甲状腺细胞的形态复杂,有些良性结节(如结节性甲状腺肿)和某些类型的甲状腺癌(如滤泡状癌)长得太像了,仅靠细胞形态很难区分。根据Bethesda系统(甲状腺细胞病理学报告系统),这类情况被归为Bethesda Ⅲ/Ⅳ类。其中,Bethesda Ⅲ类定义是意义不明确的细胞非典型病变(AUS/FLUS),恶性风险约10%-30%;Bethesda Ⅳ类定义是滤泡性肿瘤或可疑滤泡性肿瘤(FN/SFN),恶性风险约25%-40%(图1)[1]。
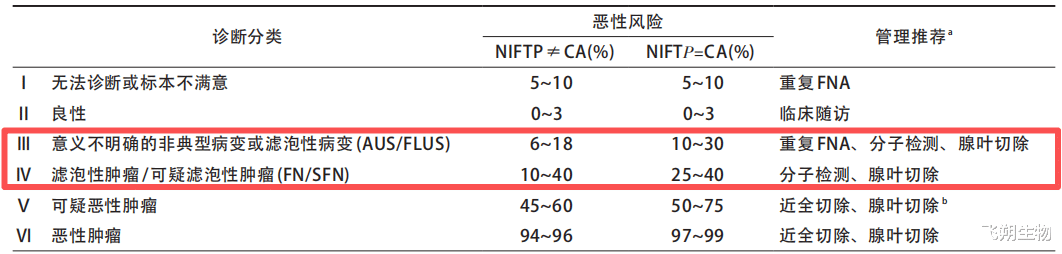
图1 TBSRTC 分类恶性风险与管理推荐
过去,面对这两类结果,医生往往只能建议患者一段时间后重复穿刺。这不仅增加了患者的身心负担,还可能导致过度治疗(切了良性结节)或治疗延误。
PART2
基因检测:给结节做“分子身份证”
基因检测是寻找那些只有癌细胞才有的特定基因变异。如果结节细胞里发现了这些“坏分子”,那它大概率就是恶性的;如果没有,良性的可能性就极大。
01.核心“嫌疑人”:BRAF基因突变
这是甲状腺乳头状癌(PTC,最常见的甲状腺癌)中最常见、最特异的标志物。BRAF基因突变中最常见的类型是BRAF V600E突变,占BRAF基因所有突变的90%以上。一旦检出,甲状腺结节恶性风险达到99.8%,基本可以确诊为甲状腺乳头状癌。对于Bethesda Ⅲ/Ⅳ类结节人群,如果检测出该突变,则通常建议直接手术治疗[2]。
02.其它关键线索
除了BRAF基因,还有一些基因也能提供重要信息:
①RET基因融合:也是PTC常见、特异性非常高的标志物,与RBAF基因突变之间互斥,高发于儿童或受过辐射影响人群。对于Bethesda Ⅲ/Ⅳ类结节人群,如果检测出该变异,则通常建议直接手术治疗[3]。
②RAS基因突变:这个比较特殊,它既可见于良性滤泡性腺瘤,也可见于恶性滤泡状癌。对于Bethesda
Ⅲ/Ⅳ类结节,虽然不能直接定性,但RAS基因突变提示该结节具有“肿瘤属性”,即使是良性也有潜在恶变风险,通常建议密切随访或预防性切除,而非完全放任[4-5]。
③TERT基因突变:这是一个“危险信号”,对于Bethesda Ⅲ/Ⅳ类结节,如果检测出该突变,则通常建议直接手术治疗。如果它与BRAF基因同时存在(双突变),提示肿瘤侵袭性更强、更易复发,需要更积极的手术范围[6]。
④RET基因突变:甲状腺髓样癌(MTC)中最常见、最特异的标志物。MTC具有一定的家族遗传倾向,几乎所有的遗传性MTC都携带有RET胚系突变,而散发MTC约有一半携带有RET体系突变。对于Bethesda Ⅲ/Ⅳ类结节人群,如果检测出该突变,可根据不同突变位点的风险程度采取不同的方案进行预防及治疗[3、7、8]。
此外,还有TP53基因突变、PIK3CA基因突变、PAX8-PPARγ重排等,也都可用于辅助评估结节良恶性。
03.“排他性”价值:阴性结果意义
如果上述常见驱动基因检测结果全是阴性,这意味着甲状腺结节很大概率是良性的!此时,可以放心地选择继续观察,避免不必要的手术。
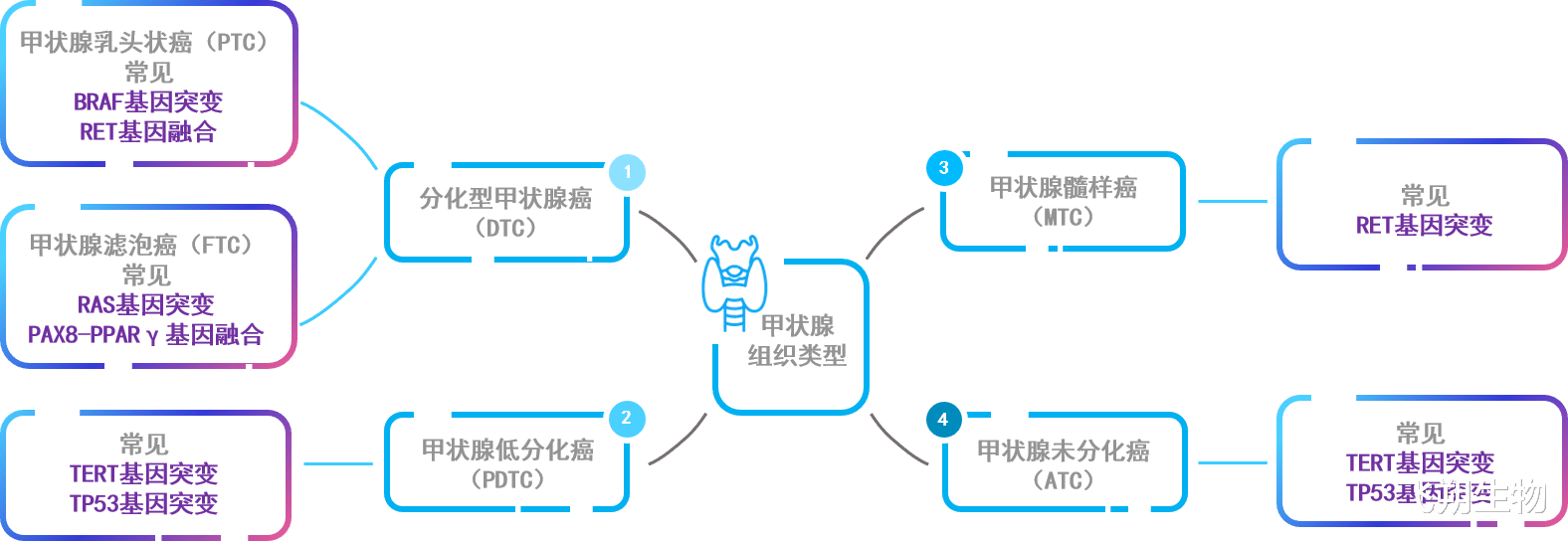
图2 甲状腺癌不同组织亚型常见基因变异类型
PART3
结语
随着技术的进步,基因检测为结节良恶性诊断提供了新的思路。甲状腺结节基因检测,不是为了制造焦虑,而是为了消除不确定性。在那个“切与不切”的十字路口,它就像一盏明灯,用分子层面的证据照亮前路(阳性:果断手术、阴性:安心观察)。在选择基因检测时,建议优先选择多基因NGS检测(至少要覆盖上述提到的基因),既能避免单基因检测的不足和漏检,又能提供更加全面的分析,从而更好地指导后续治疗方案的制定。
参考文献
[1]甲状腺癌基因检测与临床应用广东专家共识(2020版)
[2] Thyroid Carcinoma NCCN Guidelines 2025 V1
[3]甲状腺癌RET基因检测与临床应用专家共识(2021版)
[4] Head & neck,2022,44(6):1277-1300.
[5] The Oncologist,2013,18(8):926-932.
[6] Nat Commun 2018;9:579.
[7]甲状腺髓样癌诊断与治疗中国专家共识(2020版)
[8]甲状腺髓样癌诊疗CSCO指南(2022版)
声明:本文仅用于分享,如涉及版权等问题,请尽快联系我们,我们第一时间更正,谢谢!