每天夜晚入睡后,有人能一觉到天亮,从不起夜;有人却总被尿意唤醒,一晚要跑一两趟厕所,甚至更多。身边总有人说“夜里不起夜才是身体好,说明肾脏功能强”,也有人反驳“夜里有尿才正常,是身体在排毒”。夜里有尿 vs 夜里没尿,哪种情况才是真健康?
 一、“夜里有尿”和“夜里没尿”的人谁的身体更健康?
一、“夜里有尿”和“夜里没尿”的人谁的身体更健康?其实,“夜里有尿”和“夜里没尿”本身并没有绝对的健康之分,关键要看背后的原因。医学上,我们通常把夜间排尿次数≥2次定义为“夜尿增多”,但这并不意味着只要起夜就是不健康的。
谈到夜尿,首先要区分两个概念:什么是正常夜尿,什么是异常夜尿。医学上通常用“夜尿症”来描述夜间起床排尿的情况,一般标准是每晚起夜≥2次算异常。对成年人来说,每晚夜尿不超过 2 次都算正常,年轻人一般 0~1 次,老年人 0~2 次也不用过度紧张。

美国《国家健康与营养调查》(NHANES)数据显示,18岁以上成年人中,约57.5%的人夜间至少起夜1次,约24.7%的人夜间起夜≥2次,这说明夜里起夜本身很常见,并不等于生病。
别再以为夜里不起夜就是身体好!真相是:夜间完全不排尿,可能是正常的,也可能是身体发出的异常信号,也就是病理性的。在这里我们重点介绍病理性的,肾脏负责滤血、生成尿液,维持水盐平衡和代谢废物排泄。若肾脏受损,进入慢性肾功能不全或肾衰,尿液生成可能减少,夜里不再出现排尿信号。
发表于《科学报告》的一项横断面研究,基于 NHANES 2005–2018 数据库分析显示,肾小球滤过率(eGFR)降低与夜尿发生风险显著相关,提示肾功能下降可导致夜间排尿模式发生改变。系统性综述也指出,慢性肾病早期可能夜尿增多,但肾功能进一步下降后,肾脏浓缩尿液能力受损,夜尿模式随之改变。
临床上常见:患者既往夜尿 3-4 次,近期无夜尿且自认为好转,却出现血肌酐、尿素氮升高、24 小时尿量减少,这通常意味着肾脏代偿能力耗尽、肾单位减少。

医学上称这种状态为“无症状期肾功能衰竭”,即便肾小球滤过功能下降到30%,血液指标表面可能仍正常,但尿量和夜尿模式已明显变化。一旦夜里不起夜、夜尿完全消失,这往往说明肾功能已经明显变差了。血清肌酐、尿素氮升高和24小时尿量减少是关键警示信号,不能单纯认为“不尿就是肾好”。
再来说“夜里有尿”的情况,这同样可以分为生理性和病理性两类,其中绝大多数属于生理性,不需要过度焦虑。
生理性夜尿的一个最常见原因是睡前饮水量过多:比如睡前喝了一杯牛奶、一杯水,或晚餐喝了汤、吃了大量含水量高的食物,这会使身体在夜间产生更多尿液。当尿液生成量超过肾脏夜间浓缩的能力时,就会出现尿意,导致起夜。这本质上是正常的体液调节反应,只要控制睡前饮水量和含水量高的食物摄入,就能减少起夜次数。
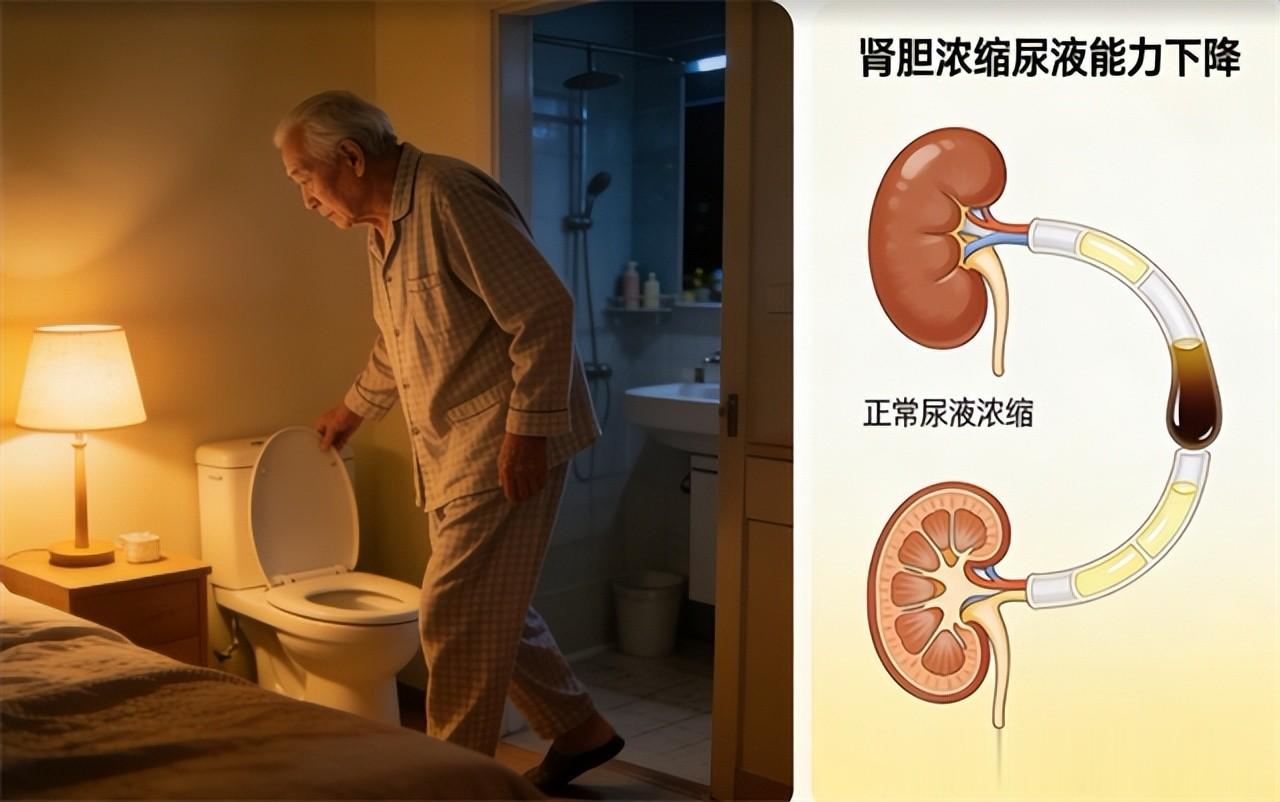
除了睡前喝水多不多,其实年龄也很关键,人上了年纪,晚上起夜这件事本身就会变多。根据《夜尿症临床诊疗中国专家共识》的总结,65岁以上的老人,大约有七成都会有夜里起夜的情况;到了90岁以上,几乎九成都要起夜。

为啥会这样?说白了,就是年纪大了以后,肾脏“浓缩尿液”的能力没年轻时那么强了,夜里生成的尿多一些,自然就容易被尿憋醒。这更多是身体老化的正常变化,不一定就是病。国际泌尿研究也表明,年龄>40岁的人群中,夜尿(≥2次/夜)的发生率随着年龄层升高呈上升趋势,说明老年生理性变化是主要因素之一。
另一方面,病理性夜尿则可能反映身体某些系统的疾病,需要结合其他症状判断:
如果是肾脏出了问题,比如肾小管受损,肾脏回收水分的能力就会变差。本来身体晚上会靠一种叫抗利尿激素的东西,把水分尽量留住,少生成尿液。但肾脏受损后,这套“省水机制”不灵了,水留不住,夜里尿自然就变多。
有临床荟萃显示,慢性肾病患者中超过六成在早期唯一的表现就是夜尿增多(尤其是≥2次/夜),这往往提示肾功能受损。比方说,有些临床研究使用夜尿占全天尿量比例来评价肾功能异常,发现当夜尿量占比超过35%时,可视为夜尿异常,这可能提示肾功能亟需评估。
如果是心脏方面的问题,比如慢性心衰,很多人白天会觉得小腿、脚踝肿胀,那其实是水分“淤”在下肢。等到晚上躺平了,这些水分又慢慢回到血液循环里,流到肾脏,肾脏一过滤,尿就多了,这种情况的夜尿实际上是心脏功能不全的信号。
内分泌和代谢问题也会让夜尿多,比如糖尿病,如果血糖控制不好,血里的糖太多,水分就会跟着糖一起排出去,所以晚上得起来尿尿;还有甲状腺功能亢进等情况,也可能通过影响肾脏或者体内的钙磷平衡,间接让夜里尿量增加。

泌尿系统出了问题,比如男性前列腺增生、女性尿路感染,或者膀胱太“敏感”,就容易出现尿不畅、尿急、尿痛,还经常半夜得起夜上厕所。
无论是有尿还是没尿,只要符合自身规律、没有异常表现,就无需过度纠结,而一旦出现异常变化,就需要及时警惕。
二、出现哪些异常情况,需要警惕?除了夜里起夜多,还有一些情况也得注意,它们可能是在提醒你身体有问题,下面我们看看几种比较常见的异常表现:
1、尿频、尿急、尿痛
老想上厕所、刚有点尿就憋不住、排尿时还刺痛发烧,这种尿频、尿急、尿痛,其实就是泌尿系统最常见的“报警信号”。很多时候,它们都和尿路感染脱不了关系,尤其是细菌感染膀胱或尿道时,这几种症状往往会一起出现。

《尿路感染全球多学科诊断标准共识》指出,当患者出现两个或更多主要症状时,尿路感染发生可能性明显增加,尤其在老年女性中更明显。
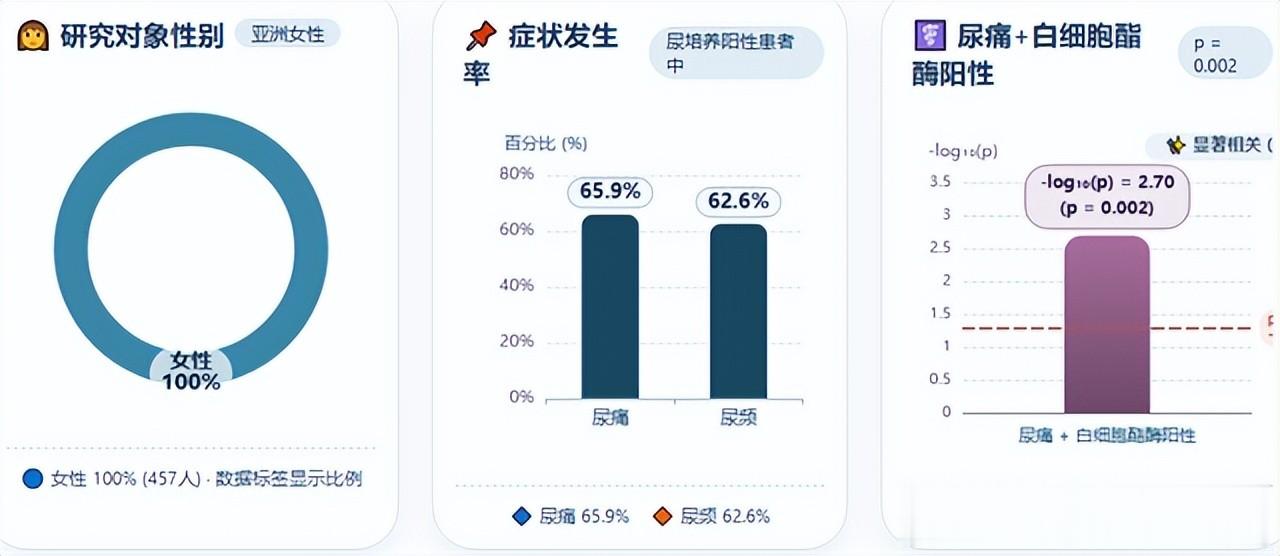
在国际研究方面,2019 年发表于《家庭医学》的亚洲女性横断面研究显示,457 名平均年龄 38 岁的患者中,尿痛出现在约 65.9% 的尿培养阳性患者,尿频出现在 62.6%,且尿痛联合尿液白细胞酯酶阳性时对诊断尿路感染具有显著价值(p=0.002),说明症状结合实验室指标可提高诊断信心。
病因上,最常见为急性非复杂性膀胱炎,致病细菌侵入尿路黏膜引起炎症,释放介质刺激膀胱和尿道感受器,导致逼尿肌过度兴奋和尿道痉挛,从而出现尿频、尿急、尿痛。如果感染上行至肾盂,可伴随腰痛、高热及血尿,提示可能发展为肾盂肾炎。
2、异常尿液颜色
正常的尿液颜色一般是淡黄色或者差不多无色,这主要跟尿里的一些色素,比如尿胆素的浓淡,还有你喝水多少、尿有多稀有关。如果尿液是红色的,大多是肉眼能看到的血尿,尿色可能是粉红、暗红或者像可乐色,这通常和尿路感染、结石、肾小球肾炎,甚至肿瘤有关,需要认真检查。
乳白色尿液可能为乳糜尿或脓尿,《尿道外科学》指出,淋巴管瘘等异常可致乳糜入尿;显微镜下可见大量白细胞或脂滴。

深黄色尿液多与脱水或胆红素代谢异常有关,《Cureus》报告提到,体液浓缩时尿胆素升高,尿色随之加深。酱油色或棕褐色尿则需警惕溶血或横纹肌溶解,因血红蛋白或肌红蛋白大量排出所致。
《国际临床研究杂志》2025年发表的《尿液有形成分分析在尿路感染与其他泌尿系统炎症鉴别诊断中的研究进展》指出,结合显微镜与自动化定量检测红细胞、白细胞和细菌,可显著提升鉴别诊断准确性。所以,尿液颜色不对的时候,别光看颜色,还得结合尿检和身体其他表现一起判断。

3、腰痛
腰痛其实很常见,但如果腰痛还伴着老想上厕所、尿急、尿痛这些症状,就得小心了,很可能和泌尿系统的问题有关,需要及时检查。
一项发表在《泌尿系统感染和治疗指南》的综合性医学综述指出,急性肾盂肾炎常表现为腰部疼痛、泌尿刺激症状(尿频、尿急、尿痛)以及系统性症状(发热、寒战、乏力)等,是细菌由膀胱上行感染至肾脏导致的典型表现。临床上,这些症状在细菌性上行泌尿道感染患者中十分常见,尤其是大肠杆菌感染者。
在一项大规模临床研究《急性肾盂肾炎患者的临床特征与结局分析》中,对1251例患者的分析显示,在确诊急性肾盂肾炎的病例中,尿频和排尿痛在20%~24%患者中出现,并且约43%患者存在肾区压痛(CVA压痛),表明腰痛与泌尿症状常同时存在。该研究同时发现,免疫抑制患者和医疗相关感染患者的症状表现,更为复杂。
因此,当出现持续性腰痛伴尿频、尿急、尿痛等泌尿症状时,应尽早进行包括尿液分析、肾功能检查及泌尿系统影像学评估等,以明确病因、尽早干预,避免因延误治疗而导致肾功能损害等严重后果。
说白了,夜里起不起来尿,不能光凭这个就判断肾脏好不好。夜尿 0~1 次多为正常,偶尔起夜不必焦虑,长期不起夜也别盲目乐观,突然从频繁起夜变成一觉到天亮,更要警惕肾功能变化。真正值得关注的,是夜尿次数突然增多、伴随尿频尿急、尿色异常、腰痛等信号。
参考资料1、美国《国家健康与营养调查》.自我报告的夜尿症与估计肾小球滤过率的相关性:一项基于2005-2018年NHANES数据的横断面研究.2023-8-25
2、青海大学研究生院.良性前列腺增生与下尿路症状.2022
3、传染病治疗杂志.由大肠杆菌和肺炎克雷伯菌引起的单纯性急性肾盂肾炎的临床特征.2024-03-09