人有没有糖尿病,看脚就知?血糖高的人,脚部多或有这5种表现
✅糖尿病相关足部改变——是长期高血糖导致神经病变、微血管病变与免疫功能下降的终末靶器官表现;
❌ 绝非“单凭脚相即可诊断糖尿病”(空腹血糖/OGTT/HbA1c才是金标准),但这些足部信号,是身体发出的不可忽视的代谢警报。
👣人有没有糖尿病,看脚就知?血糖高的人,脚部多或有这5种表现
“脚凉、脚麻、伤口老不愈合……是不是糖尿病?”
很多人直到脚上出现异常,才第一次走进医院查血糖——结果空腹血糖高达13.2 mmol/L,糖化血红蛋白(HbA1c)9.6%,已属明显高血糖状态。
脚部变化不能用于诊断糖尿病,但却是糖尿病并发症最早、最常暴露的“窗口”。
当你的脚开始“说话”,往往意味着高血糖已持续数月甚至数年,神经与血管正在沉默受损。
以下5种表现,并非孤立症状,而是高血糖引发的“三重损伤链”共同作用的结果:
🔹 周围神经病变(感觉/运动/自主神经)→ 感觉迟钝、肌肉萎缩、汗腺失衡;
🔹微循环障碍(基底膜增厚、毛细血管闭塞)→ 组织缺氧、修复延迟;
🔹 先天免疫抑制(高糖抑制中性粒细胞趋化与吞噬)→ 感染风险激增。
✅ 血糖升高者,脚部常见这5种表现(附机制与临床意义)
足部表现 核心病理机制 提示风险等级 应对建议
① 双足对称性“袜套样”麻木或针刺感
(夜间加重,触觉减退) 长期高血糖→山梨醇通路激活→神经细胞内水肿+轴突运输障碍→远端轴突变性 ⚠️ 中度风险
提示已存在明确周围神经病变(DPN),需立即启动血糖强化管理 ▪️ 查HbA1c、空腹+餐后血糖、神经传导速度(NCS)
▪️ 启动α-硫辛酸+甲钴胺联合神经修复
② 足背皮肤干燥、脱屑、无汗,趾甲增厚、浑浊、纵嵴 自主神经受损→足部小汗腺萎缩;微循环障碍→角质层更新减慢;真菌易定植 ⚠️中高风险
提示自主神经病变+皮肤屏障崩溃,感染与溃疡前兆 ▪️ 每日温水(≤37℃)泡脚≤5分钟+尿素乳膏保湿
▪️ 禁用鸡眼膏、自行剪嵌甲
③ 足跟或跖骨头处反复出现“胼胝”(老茧),边缘发黄、质地硬韧 感觉减退→压力感知缺失→局部持续高压→角质代偿性增生;常伴足弓塌陷或关节畸形 ⚠️ 高风险
是糖尿病足溃疡(DFU)最高危前兆,70% DFU始于胼胝下组织坏死 ▪️ 足病师专业减压修足(勿自行削割)
▪️ 定制减压鞋垫(需步态分析)
④ 小伤口(如水泡、剪伤)7天不结痂,或轻微红肿快速扩大、伴低热 高糖抑制中性粒细胞趋化/吞噬+微循环差→细菌清除能力下降10倍;常见金葡菌、铜绿假单胞菌感染 ❗ 紧急风险
提示早期糖尿病足感染(DFO),48小时内可进展为骨髓炎 ▪️ 立即就诊内分泌科/足病中心
▪️ 不自行涂双氧水、紫药水、土方
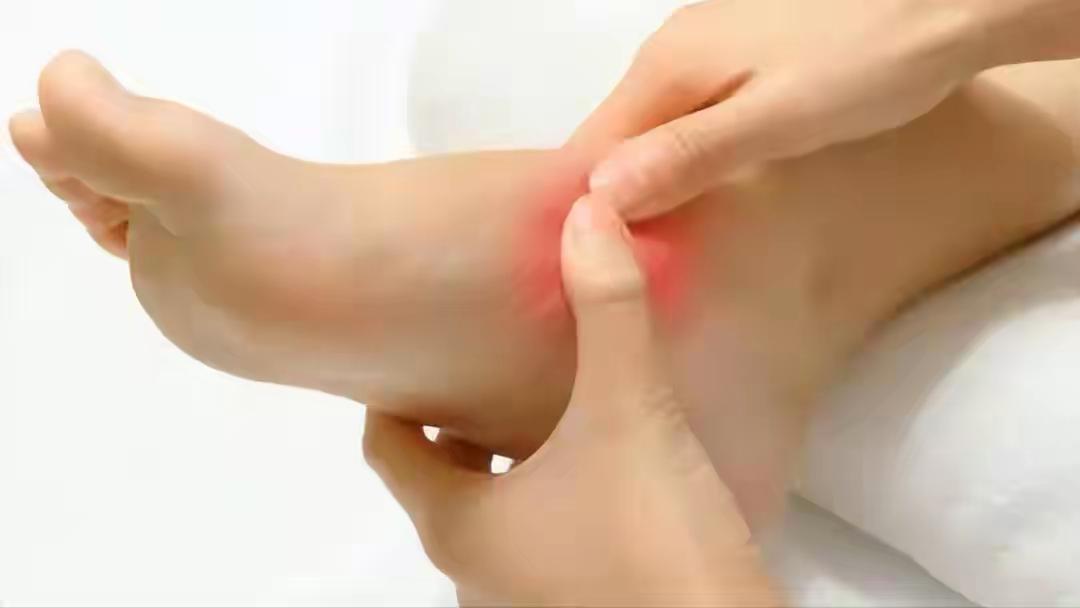
⑤ 足背动脉搏动减弱或消失,伴静息痛(平卧时足趾灼痛) 大中动脉粥样硬化+微血管床闭塞→下肢缺血;静息痛提示CLI(慢性肢体威胁性缺血) ❗ 危急风险
1年截肢率>20%,需血管外科紧急评估 ▪️ 下肢动脉超声+CTA
▪️禁烟、控制LDL-C<1.4 mmol/L、评估血运重建
📌 重要提醒:这些表现,不是“老年正常现象”
❌ “年纪大了脚麻点很正常”——错。65岁以上人群DPN患病率仅12%,而糖尿病患者达50%;
-❌ “脚干就抹点润肤露”——错。普通润肤霜无法修复神经源性无汗,且含香精可能刺激破损皮肤;
-✅ 所有糖尿病患者,每年必须接受1次由医生完成的“10g尼龙丝+音叉+足背动脉+视诊”糖尿病足风险分级评估(IWGDF标准)。
最后一句话送给每一位关注脚部变化的人:
脚不会说谎,但它需要你听懂它的语言。
那些被忽略的麻木、干燥、老茧与久不愈合的伤口,不是岁月的印记,
而是高血糖在神经、血管与免疫系统刻下的真实伤痕。
早识别,不是为了恐惧,而是为了——
把失控的代谢,重新拉回可控的轨道。
糖尿病足早期信号 血糖高脚部表现
评论列表