大家好,我是癫痫医生张光明。在药物难治性癫痫的手术治疗选项中,“疗效”始终是患者及家属最关心的核心问题。我就有话直说了,姑息性手术疗效远不如开颅手术!对于符合手术指征的患者,不要盲目选择姑息性治疗。
一、姑息性手术:只能缓解而非根治,疗效有限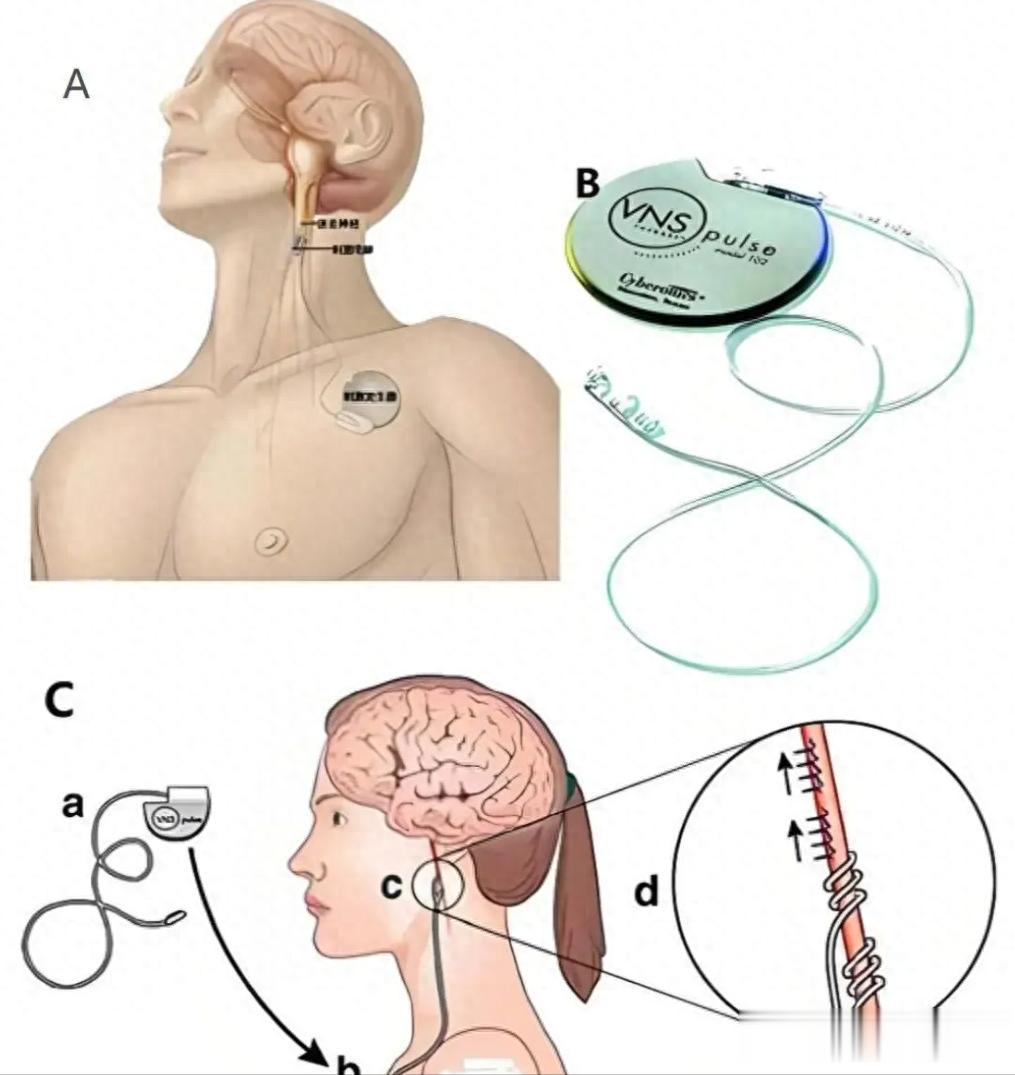
图为迷走神经刺激(VNS)手术原理
开颅手术(如海马-杏仁核切除术、病灶切除术、多脑叶切除等)的核心目标是彻底切除致痫灶,从而实现无发作甚至停药。在严格筛选评估的患者中,术后1年无发作率可达70%–85%,5年无发作率仍维持在65%以上。大部分患者术后可回归正常工作与生活,减药停药,实现真正的“临床治愈”。
而姑息性手术——无论VNS、DBS还是胼胝体切开,其设计初衷就不是根治。它们通过调节神经网络、阻断放电传播或降低皮层兴奋性,仅能减少发作频率或严重程度。例如,将每日10次大发作减少为每周3–4次。这种“减轻”虽有临床意义,但患者仍需长期服药,仍面临突发发作的风险,生活质量改善有限。
简单来说,姑息性手术不追求“根治”,只追求“减轻和改善”。比如原本一天发作10次,术后减到3-7次、发作强度减轻,就达到了目标。若期望通过这类手术实现“不再发作”,那可能会失望。长期随访显示,仅有5%左右的患者能达到无发作,有些医院或医生可能夸大他得效果,大家要小心甄别。
常见的癫痫姑息性手术有胼胝体切开术、脑深部电刺激(DBS)、迷走神经刺激(VNS)及生物反馈治疗等。这些术式的共同特点是无需精准定位致痫灶,适应症宽松,这也是其临床应用广泛的原因。
二、姑息性手术操作简单姑息性手术受部分医生青睐,核心是操作简单,无需投入大量精力精准定位和分析病情。但精准定位是手术疗效的核心前提,姑息性手术则没有这一环节,本质是“以牺牲疗效为代价的治疗妥协”。其具体特点如下,且均与疗效不足直接相关:
1. 适应症宽松,无需精确定位致痫灶
与开颅手术“必须精准定位致痫灶才能开展”不同,姑息性手术对定位要求极低,甚至无需定位。以VNS为例,只要药物治疗效果差,不管是部分性还是全面性癫痫,都可作为候选方案,医生无需分析发作传导路径、异常网络。其无法针对病因治疗,疗效大当然会大打折扣,这也是其远不如开颅手术的核心原因之一。
2. 操作简化,对医生经验要求不同
开颅手术对医生要求非常高,需精准定位、精细操作,深刻理解脑部解剖,避开功能区,正是“精准性”保障了高疗效。而VNS、DBS等姑息性手术操作流程简单,无需大面积切除脑组织,难度和风险低,对医生的病情分析、定位能力要求不高。也导致疗效远不如开颅手术。
三、疗效数据对比:差距一目了然
多项研究和国际指南表明,开颅手术在疗效上具有压倒性优势,比如常见的癫痫类型:
颞叶癫痫:行切除术后,约80%患者达到Engel I级,而VNS在此类患者中仅约5%–8%达到同等效果。
局灶性皮层发育不良:病灶全切后无发作率超70%;若行VNS,多数研究显示平均发作减少仅40%–50%,且极少数能实现无发作。
长期随访:开颅手术的疗效通常在术后早期即显现,并可持续多年无发作,从而减药停药;而VNS或DBS等姑息性手术常需6–12个月才起效,且效果随时间增长缓慢,部分患者后期出现耐受性下降。
费用问题:姑息性手术不管是VNS还是DBS或其他类型,患者的花费并不低,通常要十多万或数十万,很多可能还无法报销,术后必须长期服药,部分还需康复治疗,才能维持有限效果,患者需承担长期费用和精力。而开颅手术绝大部分可以报销,且术后可逐步减药停药,实现摆脱药物、回归正常生活的目标。
更关键的是,姑息性手术存在明确的无效人群。临床数据显示,约1/3患者对VNS几乎无反应(发作减少<25%),另有5%–10%可能出现发作加重或新发副作用。而开颅手术虽有风险,但获益是持久的。
四、为何姑息性手术仍被广泛使用?适应症宽泛
姑息性手术不要求精确定位致痫灶,适用于核磁阴性、全面性癫痫或多灶性癫痫患者。然而,“能做”不等于“有效”。许多患者可能因无法接受开颅而退而求其次。
技术门槛低
像VNS植入操作相对简单,无需复杂脑电图监测或定位致痫灶,基层医院亦可开展。相比之下,开颅手术需多学科团队(神经内外科、癫痫中心、神经心理、影像等)协作,对医院和主刀医生的综合能力要求高。这种“便利性”导致部分医生倾向于推荐姑息方案。
商业宣传夸大疗效
某些设备厂商或医疗机构在推广中强调“不开刀”“安全”“有效率高”,却淡化“仅部分缓解”“起效慢”“费用高昂”等事实。患者易产生“不用开颅也能治好”的误解,延误根治窗口。
五、优选开颅手术,理性看待姑息性手术
作为从事癫痫诊疗20多年的医生,我们接诊过不少在外院做完姑息性手术后效果不理想或无效的,来再次评估致痫灶切除手术的患者。我们在给患者诊疗时坚守“医者仁心”,客观告知各类手术的利弊,不夸大,不回避。结合临床经验,我们对癫痫患者,尤其是药物难治性癫痫患者有如下建议:
1. 优先评估根治性手术可能性
对于药物难治性癫痫患者,治疗的首要目标是“追求长期无发作”,因此必须优先评估根治性开颅手术的可能性。建议患者优先到公立大医院或中国抗癫痫协会授予的癫痫中心就诊,通过长程视频脑电图、脑部核磁、PET-CT、SEEG等检查评估,明确致痫灶的位置和范围。只要不存在手术禁忌、致痫灶可精准定位,就应优先选择开颅手术,其疗效是姑息性手术无法替代的。
2. 明确自身需求,理性看待疗效
仅当患者因致痫灶定位困难、多灶性癫痫、全面性癫痫等原因,无法进行根治性开颅手术时,再考虑姑息性手术。此时必须明确自身需求:若期望“彻底治愈”,姑息性手术无法满足;若仅希望“减轻发作痛苦、减少发作频率”,害怕开颅手术、经济条件允许的前提下尝试,但不可抱有过高期待。
3. 重视术前沟通,了解完整风险
术前应与医生充分沟通,了解手术的具体方式、术后可能的并发症、疗效预期、费用等所有关键信息。
4. 选择正规医疗机构和医生
无论选择哪种手术方式,都应选择公立大医院或中国抗癫痫协会授予的癫痫中心就诊。姑息性手术虽操作相对简单,但仍需规范的术前评估和术后管理,才能最大程度保障疗效、降低风险。
最后在癫痫外科领域,我们尊重并善用每一种为患者带来福祉的技术。姑息性手术,如同迷走神经刺激、脑深部电刺激等,为无数走入绝境的患者打开了另一扇窗,其价值不容否定。
但对于符合手术指征的患者,不要盲目选择姑息性治疗,在做出决定前,务必到公立大医院多走走看有没有做切除性手术的可能,不要被“不开刀”的表象迷惑。
提醒所有癫痫患者:药物治疗仍然是癫痫治疗的基础,规范药物治疗无效后再考虑手术治疗;无论是否手术,都应保持良好的生活习惯,避免诱发癫痫发作的因素,积极配合医生的治疗方案,才能更好地控制病情、提高生活质量。