如果你正在经历反复流产,你一定对胰岛素抵抗这个词不陌生。在诊室里,医生可能会建议你查一下,在病友群,它也是热门词汇。
但是,当你拿到检测报告时,真正的困惑可能才刚开始。
这个数字到底意味着多大的风险?我胎停的主要原因是不是它?我现在就需要管住嘴、迈开腿了吗?
它不像染色体问题那样一票否决,也不像宫腔粘连那样清晰可见。
胰岛素抵抗可能很多人都有,到底什么程度会造成反复流产,到底怎么造成流产,貌似没有人能够说得清。
刚刚中山大学孙逸仙纪念医院陈慧教授团队突破性研究,终于为我们揭开了这层迷雾。

他们不仅给出了一个惊人的风险倍数,更像一台高倍显微镜,让我们第一次看清了胰岛素抵抗在母胎界面这个微观战场上,是如何系统性破坏着床的。
废话不多说,赶紧跟着圈姐一起来看看吧!
01重新定义风险——2.63倍以往,我们只知道胰岛素抵抗是不好的,是需要进行生活方式调整的,但抵抗到什么程度,破坏性有多大并不清楚,陈慧团队给它下了一个明确的定义。
根据医院里513位经历过复发性流产女性的病例,以及她们的胰岛素抵抗指数,按照从低到高分成四档时,情况非常明显。
当胰岛素抵抗指数(HOMA-IR)超过2.41,你在孕早期发生流产的风险,是胰岛素代谢正常女性的2.63倍。
2.63倍,这不是一个轻微的上涨,这意味着风险从基础线陡然飙升。
更重要的是,研究发现,风险是阶梯式上升的——HOMA-IR值越高,风险曲线爬得越陡峭。
胰岛素抵抗指数是最常用的简单评估胰岛素抵抗的方法,计算方法为(FPG×FINS)/22.5(FINS为空腹胰岛素浓度(mIU/L),FPG为空腹血糖(mmol/l))。
但是,对于指数多少被认定为抵抗,学术上还没有统一答案,在临床中当HOMA-IR>1时,就需要警惕胰岛素抵抗的存在。
复旦大学林金芳教授团队认为,多囊卵巢综合征患者超过1.66可以诊断为胰岛素抵抗。
邢小燕等对超过一万例中国25-74岁人群胰岛素抵抗的75分位数分析认为超过2.69可诊断为胰岛素抵抗。
所以其实胰岛素抵抗从某种程度上来说还没有完全被确切定义,所以目前学术界对它是否造成反复流产,在多大程度上影响妊娠还没有一致的意见。
在陈慧教授的研究中,以最低档HOMA-IR≤1.25为基准,当HOMA-IR>2.41时,风险一下子飙升到了最低档的2.63倍,抵抗越严重,流产风险越高。
所以,胰岛素抵抗是导致复发性流产的一个重要且独立的危险因素,它的危害不是有或者没有,而是越严重,风险越大。
02显微镜下的真相我们现在知道了嫌疑犯是胰岛素抵抗,那么它的作案工具是什么呢?之前在肿瘤患者研究中发现,SIK1基因可以抑制肿瘤扩散。
所以研究者怀疑胰岛素抵抗导致妊娠失败,或许跟这个基因有关,因为子宫内膜和人类的胎盘上都能发现SIK1基因。
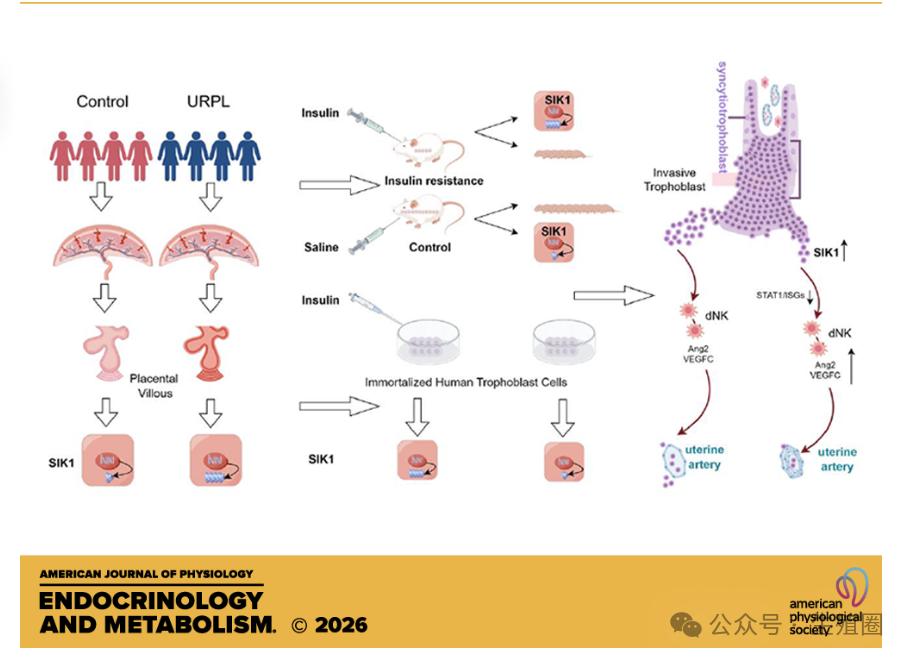
研究者发现,在所有不明原因反复流产患者的胚胎绒毛里,SIK1基因的表达水平都比正常孕妇高。
这其实也说明胰岛素抵抗非常普遍,但是否它主导了你的反复流产,其实是不太清楚的,因为没有一个量化指标,但这个研究把它进行了具体量化。
尤其是那些同时患有胰岛素抵抗的患者身上,SIK1的表达高的最明显。
研究者在培养皿里,用高浓度的胰岛素去模拟胰岛素抵抗的环境,滋养层细胞里SIK1表达果然飙升了。
给小鼠注射胰岛素,制造出胰岛素抵抗小鼠模型,结果这些小鼠胎盘里SIK1也显著升高了。
所以,研究者断定,胰岛素抵抗就是通过SIK1这个工具来破坏妊娠,导致妊娠失败,形成反复流产的。
03SIK1如何让胚胎无家可归因为这个研究设计的比较复杂,我说的太多,可能姐妹们看着像天书,我尽量用大白话把里面的主要发现讲清楚。
怀孕初期,胚胎的滋养细胞必须像树根一样,向子宫内膜深处扎根,并改建血管,建立供养通道。
但陈慧教授团队研究发现,一旦SIK1被异常激活,这些细胞的迁移和入侵能力会直接被锁死,它们变得行动迟缓,无法完成扎根的任务。
胚胎就像种子落在水泥地上,没办法生长。
我们知道,除了胚胎方面的问题,在子宫内膜容受期,子宫里有一支重要的辅助部队——蜕膜自然杀伤细胞,它在容受期会占据免疫军队的70%。
它的作用就是引导胚胎的滋养细胞共同改建血管,滋养细胞和蜕膜自然杀伤细胞两者需要精密的细胞对话。
但SIK1激活的滋养细胞不仅迁移和入侵能力降低了,还发出混乱的错误信号,让滋养细胞和蜕膜杀伤细胞的关键对话被干扰。
接收到错误对话的蜕膜杀伤细胞,开始混乱指挥血管内皮细胞建设新的血管,结果这些新建的血管扭曲、血管壁异常增厚、运输能力低下。
所以,胚胎从刚开始就扎根不深,或者无法扎根,后期生命补给线又能力低下,妊娠早期的脆弱胚胎自然无法存活。
04解决胰岛素抵抗哪个方案最有效?说了半天胰岛素抵抗如何给妊娠添乱,那我们应该如何最有效解决它呢?
①目前实用策略
医生和患者都知道,管住嘴、迈开腿以及补充营养素都有帮助,但哪个最有效呢?具体怎么做效果最好呢?
有研究把全世界众多相关的高质量研究结果汇总起来,用高级别分析模型,试图找到最优解。
经过大量数据整合分析,研究给出了一个非常具体,可执行的处方。
对于改善胰岛素抵抗和相关指标(所有代谢指标)全方位改善代谢,最有效的组合方案是:
每周运动3次,每次持续45-60分钟,运动强度保持在4MET的水平,你可以理解为能说话但不能唱歌,这样的中等强度的有氧运动。
营养补充为每天补充4100-7500IU的维生素D,这是一个高于日常推荐量(800-2000IU)的治疗或强化剂量,必须在医生的指导下进行服用。
采用这个运动+维生素D组合方案,无论干预时间短于12周还是长于12周,都能看到显著效果。
两者结合,产生1+1>2的协同效应,运动提升机体利用效率,维生素D则提供修复和抗炎的原料,从不同层面共同修复代谢紊乱。
其他单项冠军为改善胰岛素抵抗冠军是益生菌补充,降低空腹血糖和胰岛素冠军为维生素C,降低空腹胰岛素水平冠军是Omega-3联合运动干预。
②未来精准干预
在陈慧教授团队的研究最后,研究团队给出了新的治疗思路。
既然SIK1是破坏工具,是胚胎着床杀手,那么是不是可以针对它进行治疗,研究者给出了一个大胆的前沿设想。
未来,我们可以设计一种装载着SIK1沉默指令的纳米颗粒药物,通过注射让它可以精准抵达内膜和胎盘,从而直接切断这条导致流产的破坏链,而不影响身体其他地方。
这为未来开发治疗药物提供了一个全新的靶点。
05积极的行动建议基于上面的两个研究,你可以立即开始做三件事:
首先,进行一次关键评估。
就诊时请医生为你开具空腹胰岛素和空腹血糖检查,并计算HOMA-IR 值。
如果这个数字超过2.41,就意味着你已进入需要积极管理的风险区间。
其次,启动一个核心组合。
研究指出,最有效的非药物干预是 每周3次、每次45-60分钟的中等强度运动(如快走、慢跑),结合在医生指导下将维生素D补充至充足水平。
这个组合能直接改善胰岛素敏感性,并为细胞修复提供支持。
最后,养成两个增效习惯。
在日常饮食中注意增加富含益生菌(如无糖酸奶)和维生素C(如新鲜蔬果)的食物,它们能从肠道健康和抗氧化方面,协同改善你的代谢基础。
记住,改善代谢是一场需要耐心的旅程。坚持8-12周后复查,你很可能会看到那个关键指标的积极变化,而这正是为你下一次妊娠铺设的、更稳固的基石。

至此,我们对胰岛素抵抗与妊娠的关系,认识已不再模糊。
陈慧团队的研究,如同一份精密的医学鉴定报告,不仅确认了胰岛素抵抗是反复流产的独立肇事者,更清晰地记录了它的作案手法与破坏力等级。
首先,从代谢紊乱到激活SIK1基因,再到干扰胚胎扎根与血管重建,这条完整的破坏链条已被彻底厘清。
其次,风险并非有或无的定性判断,而是随着HOMA-IR值攀升(尤其是超过2.41)呈倍数增长的定量关系。不同的抵抗程度,意味着截然不同的风险等级。
所以,当我们再谈论胰岛素抵抗时,它不再是一个笼统的、令人焦虑的可能不好,而是一个可测量、可分级、机制明确且可干预的具体医学指标。
我们每个人或许都有一定程度的胰岛素抵抗,到底需不需要重视,需不需要去治疗,我们有了基于科学的清醒认知与主动管理。
通过评估那个关键的数字,并采取积极的生活方式干预,你完全有能力将这条已知的风险曲线,牢牢掌控在自己手中。
科学照亮了前路,而行动的主动权,正在你这里。
全文完!现在流量为王的年代,围观也是一份力量,转发就是一份担当,希望动动您发财的小手,给我点个赞,如果您能转发到微信群或朋友圈,就会让更多孕育困难的小家庭受益,谢谢您!
郑重声明
本账号发表的内容仅作为科普分享,不对所引用文献的准确性和完整性作出任何承诺和保证,亦不承担因该内容已过时、所引用资料可能的不准确或不完整等情况引起的任何责任,请相关各方在采用或者以此作为决策依据时另行核查。本账号不做任何形式的营销推广,在采取任何预防或治疗措施前,请与你的医疗保健提供者沟通。
不传小道消息和谣言
不做只为转发量而存在的公众号
永远在意真实数据和文献论证
抱娃路上,我愿意陪你一起走过最无助的岁月
——THE END——
参考文献
Insulin resistance and SIK1 hyperactivation: implications for vascular remodeling in recurrent pregnancy loss. Am J Physiol Endocrinol Metab. 2026 Jan 1;330(1):E1-E14. doi: 10.1152/ajpendo.00515.2024. Epub 2025 Nov 17.
Network meta-analysis of the effects of combined exercise and vitamin intervention on insulin resistance and related indicators in patients with type 2 diabetes. Front Nutr. 2025 Nov 19;12:1608634. doi: 10.3389/fnut.2025.1608634.