
圈姐经常看到社交媒体上有姐妹吐槽,“我身体非常健康,为啥怀个孕就被盖上高危妊娠的章?”
还有很多高龄姐妹分享自己产检、生产一路绿灯的经验,认为高龄不能和高危妊娠挂钩。
其实,网上的分享和吐槽都是实话,因为它们指向了同一个问题的不同侧面。
前者是个人的不解,后者是幸运的结果,但这中间,缺失了最关键的一环——普遍存在的生理变化过程。
风险,并不总来自那些能被B超或验血轻易发现的疾病。
今年,最新的前瞻性研究提示,即使一位高龄母亲完全健康,她的年龄本身,就可能在孕育胎儿过程中,悄然埋下静默的风险。

到底这种风险是什么呢?应对方法又是如何呢?赶紧跟着圈姐一起来看看吧!
01研究的着眼点——胎盘现代社会女性生育的时间越来越晚,很多人选择在三十五六岁,甚至更晚才要第一个孩子。
在医学上把生孩子时的年龄大于等于35岁,定义为高龄产妇。大量研究发现,这个年龄以上的妈妈在怀孕和生产时遇到麻烦的几率会明显升高。
主要包括妊娠期高血压、妊娠期糖尿病、胎儿生长受限、死产、剖宫产率提高等等。
为什么高龄会有这些风险呢?研究者认为很多问题的根源可能出在胎盘这个器官上。
随着女性年龄增长,她的身体给胎盘供血的子宫螺旋动脉可能长得不好,血管壁功能也会变差。
这样一来,从妈妈到宝宝的血流和养分供应就会受到影响,研究者想知道,如果妈妈孕前完全健康,仅有年龄一个高危因素,她的胎盘会有哪些变化。
尤其是能体现胎盘功能的核心指标——脐带血流,它到底会有哪些变化?
02这项研究是怎么做的?这是一项横断面前瞻性研究,研究者在怀孕37周给孕妇做检查,收集数据,而不是长期跟踪到她们生孩子之后。
前瞻性研究不是先知道谁的孩子出了问题,再去对比她们的年龄,研究者是在生孩子之前,纯粹按照年龄来分组观察,确保结果的权威度。
研究者为了搞清楚年龄这个单一因素的影响,必须尽量把其他可能影响的因素全部剔除。
比如他们排除了双胎、多胎、试管婴儿、已知胎儿畸形、妊娠高血压、妊娠糖尿病、吸烟的孕妇。
通过这样严格的筛选,最后招募进来的就是一批除了年龄不同,其他健康状况都非常相似的孕妇。
研究者没有让医生凭感觉挑选看起来合适的人,那样会有偏见,而是选择了最公平的系统方法。
研究者把所有符合条件,来看门诊的孕妇排成一个名单,根据门诊人数,每隔4人选一个,第一个被选的人是用抽签之类的随机方法选的,确保起点公平。
做研究人数不是越多越好,也不是越少越好,经过测算这项研究最少需要招募84人,研究者为了防止有人中途退出或数据不完整,最终招募了100人。
研究者首先用标准问卷了解参与者的基本情况和怀孕生育历史以及经济水平,然后用超声和末次月经计算孕周,确保所有人都在完全相同的孕周做检查,这样结果才可比。
研究者的核心测量指标是脐动脉多普勒。
所有参与者严格在怀孕第37周做超声检查,检查由经验丰富的超声专家操作,他们经过专门训练,技术统一。
超声医生至少要抓取3个漂亮、连续、形状一致的波形,然后取这3个值的平均数作为最终结果,这样避免了只测一次可能出现的偶然误差。
研究者主要比较这100个孕妇在孕37周时,测出来的脐动脉搏动指数的平均值,这个值在不同年龄组之间有什么不同。
研究者还会比较有多少孕妇的指数超过了正常范围的上限,这能看出有多少人可能存在明确的胎盘血流异常。
03研究结果颠覆认知这项研究一共招募了100位孕妇,低龄组50位,年龄小于35岁,平均年龄27.8岁;
高龄组有50位,年龄大于等于35岁,平均年龄是37.4岁。
这两组妈妈大多数人都属于中等收入家庭,这说明她们的经济背景比较相似,不会因为经济影响结果。
研究者还测量了她们在孕37周时的体重,高龄组的妈妈们平均体重要更重一些。
但是,经过统计学计算,这个重量差异没有达到统计学显著性,这意味着这个体重差异很可能是偶然出现的,所以我们不能下结论说高龄妈妈就是更重。
研究者把100位妈妈分成更细的四个年龄组,然后计算每个组的平均脐动脉搏动指数的平均值,结果如下:
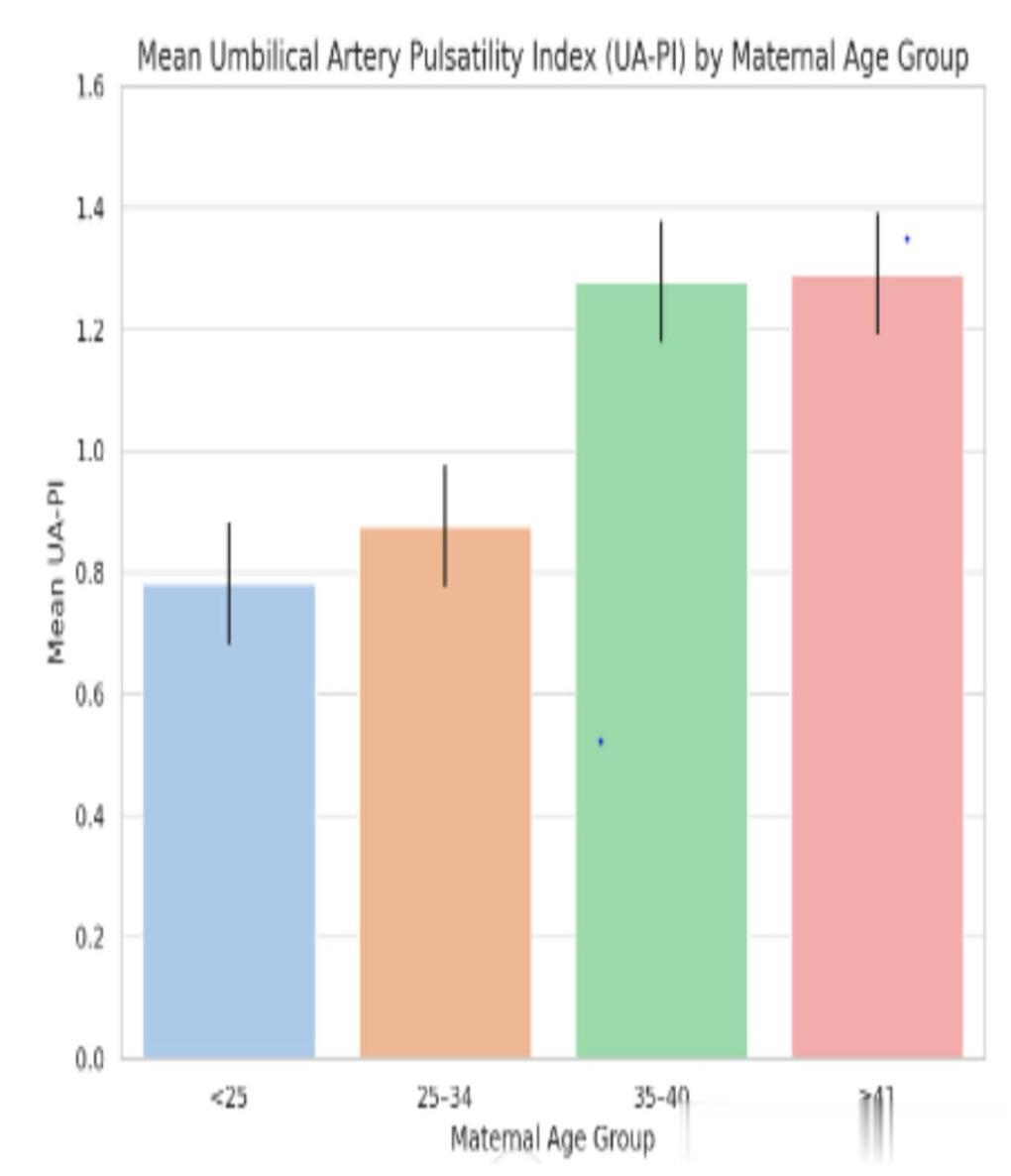
小于25岁组平均为0.78;25-34岁组平均为0.88;35-40岁组平均为1.28;41岁以上组平均为1.29。
你可以把平均脐动脉搏动指数想象成胎盘血管的阻力分数,分数越高,说明血流阻力越大,胎盘工作越吃力。
这个结果直观显示,随着年龄增长,这个分数稳步上升,尤其是在35岁之后,出现了一个明显的跃升!
大家注意哦,这些孕妇都是完全健康的孕妇,不是疾病状态。
这个上升趋势的P值是0.006,在医学统计中,P<0.05通常认为不是偶然,0.006远小于0.05,这意味着这四组数据之间的差异极不可能是巧合造成的。
也就是说,年龄越大,阻力分数越高的趋势是真实存在的,年龄带来的差异是极其显著的。
研究者不仅看平均分,还要看有多少人的分数超过了正常范围的上限。

结果发现,在高龄组有26%的妈妈(50人中的13人)分数超标;
在低龄组只有6%的妈妈(50人中的3人)分数超标。
这个比例的差异,P值是0.007,也远小于0.05。这说明,高龄妈妈中出现胎盘血流阻力异常升高的风险,确实显著高于低龄妈妈。
研究者还比较了高龄组和低龄组在孕37周的平均分数。
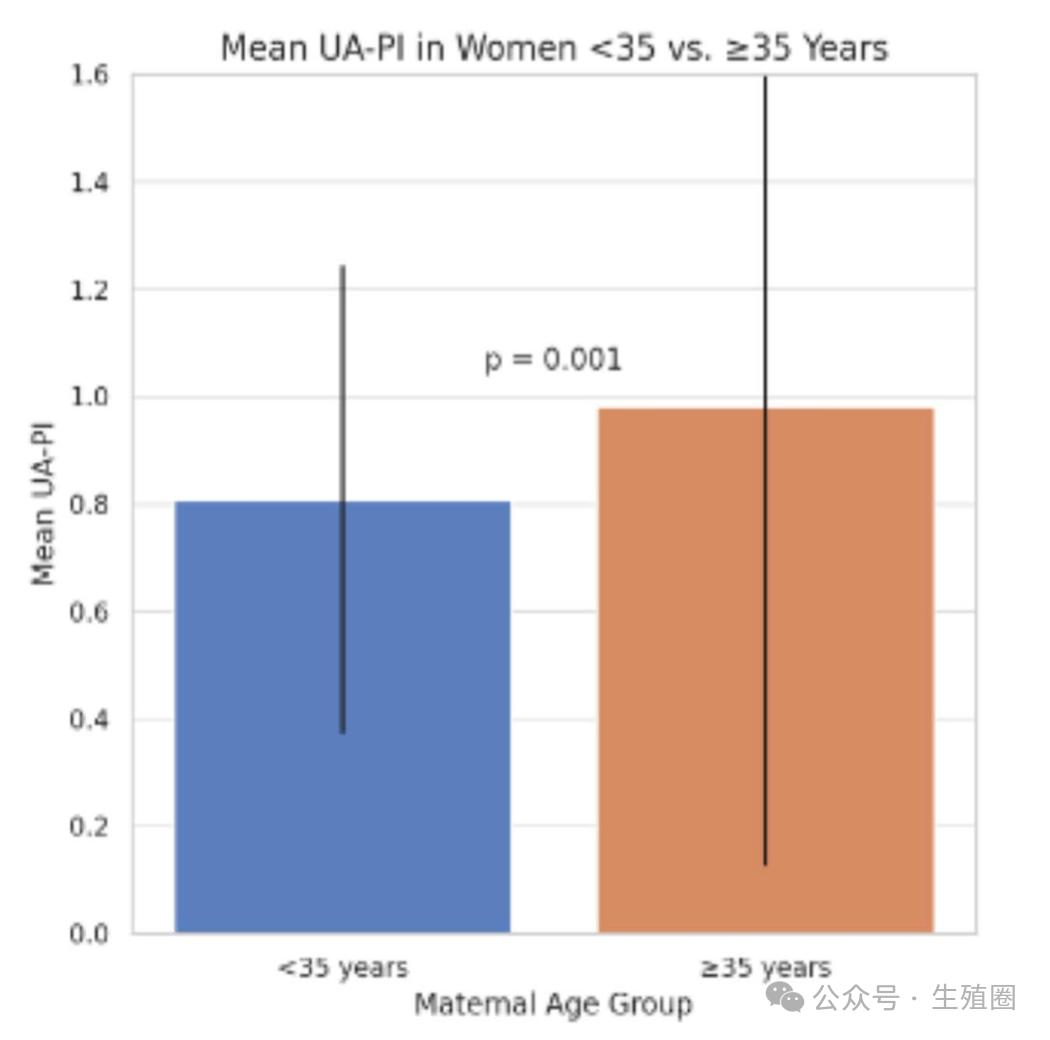
高龄组(≥35岁),平均脐动脉搏动指数为0.98;低龄组(<35岁)平均脐动脉搏动指数为0.80。
两组平均分相差0.18,P值为0.001,这再次以极强的证据表明,高龄妈妈组的平均胎盘血管阻力显著高于低龄妈妈组。
通过这项研究我们发现,妈妈的年龄越大,在怀孕后期(37周)测得的脐动脉血流阻力就越高,这种变化在35岁以后表现得尤为明显,阻力值出现一个陡升。
高龄妈妈组中,出现异常高阻力的人数比例(26%)是低龄妈妈组(6%)的4倍还多。
所以,研究者最初的猜想被证实了,即使排除了其他疾病的影响,仅仅因为年龄增长,特别是达到35岁以后,孕妇胎盘的血管阻力就会显著增加,这可能意味着胎盘功能在默默承受着更大压力。
04高龄是否意味着一定出危险?作者在文献最后很诚实地回答了这个问题,这个研究只是测量了孕37周的一个生理指标,并没有去追踪观察孕妇和胎儿的最终结局。
但是,截至文献发表,研究中观察的100位孕妇,没有任何一例在怀孕期间发生了子痫前期、妊娠高血压、死产,或被医生明确诊断为胎儿生长受限。
这很可能是因为研究一开始就把这些高危因素的孕妇都排除在外了。
基于以上,我们绝不能从本研究的结果中得出这样的结论:因为高龄妈妈的胎盘血流阻力高,所以她们就一定会发生某种妊娠并发症或宝宝出问题。
这个研究只是发现了高龄和阻力高之间的关联,但阻力高最终会导致什么临床后果,这个研究还没有办法回答。
尽管如此,这个发现依然很重要,它强烈提示,有必要开展更大规模、在不同医院进行的研究。
未来研究应该弄清楚,对于高龄孕妇,常规使用脐动脉多普勒检查来评估胎盘血管阻力,到底能不能有效帮助医生提前识别出哪些人风险更高,从而进行更好的管理。
05这种情况需要干预吗?这个问题文献没有说,圈姐来说一下自己的看法哈,仅供姐妹们参考。
我们可以用类比来理解一下这种状态,这就像体检发现血压在正常高值,或者血糖处于糖尿病前期。
你可以说以上两种目前看还是正常状态,因为还没有确诊,但这是一个明确的预警信号,提示身体系统已经偏离了最佳状态,正在向疾病方向发展。
具体到健康高龄女性胎盘血流阻力增高,没有造成疾病可能是暂时的,因为胎盘有强大的代偿能力。
在问题早期,胎儿会通过减少活动、调整血流分布等方式努力适应,但这就像一根持续绷紧的橡皮筋,代偿能力终会耗尽。
等胎儿出现生长缓慢、羊水减少等疾病表现时,可能已经错过了最佳的干预窗口。
现代产前保健最高的理念是预防疾病发生,预防优于治疗。
在指标异常但临床没表现的阶段进行干预,比如加强监测、孕期保持适度运动等,成本最低,效果最好。
目的是为了确保整个孕期始终一路绿灯,避免走到需要紧急处理并发症的那一步。
所以,高龄姐妹了解情况后,正确的态度是不要恐慌,但要从现在起开始重视,主动关注这个指标,加强孕期监测,这是为自己和宝宝争取最佳结局的最负责任的做法。
06中国专家共识方案2024年,中华医学会围产医学分会出了一份《高龄妇女孕期管理专家共识》,在这份共识中,有一份高质量、强推荐的建议——
概括起来就是,建议所有年龄超过35岁的女性,在孕期都可以吃上低剂量的阿司匹林!

估计看了共识的姐妹会认为我在胡说,因为共识上没有这句话,没错,这句话是我自己总结的,原话是这样的——
高龄孕妇合并一个高危因素或中危因素者,建议在孕12-16周开始每日口服阿司匹林(100-150mg)预防子痫前期。
这里并没有提所有高龄孕妇,但我们来看高危因素和中危因素包括的范围:
高危因素:子痫前期史、1型或2型糖尿病、慢性高血压、多胎妊娠、肾脏病、自身免疫性疾病;
中危因素:初产、肥胖、母亲或姐妹子痫前期家族史、年龄≥35岁、既往妊娠娩出低出生体重儿或小于胎龄儿、死产史、妊娠间隔>10年、试管婴儿!
姐妹们可以看到,年龄≥35岁,就是一个明确的中危因素,仅这一项就可能使您进入需要评估的范畴。
低剂量阿司匹林通过抑制血小板聚集和舒张血管,能够改善胎盘螺旋动脉的重铸过程,从而增加胎盘的血流灌注。
其核心作用是降低胎盘血管的阻力,这直接体现在超声监测中脐动脉血流阻力指数(如PI值)的下降。
通过这一机制,它能有效预防因胎盘灌注不足导致的子痫前期和胎儿生长受限等并发症。
因此,对于存在高危因素(如高龄)的孕妇,在医生指导下预防性使用,旨在从根源上优化胎儿的生长环境。
即便你孕前和孕期除了高龄,没有任何高危因素,在我国指南建议下,也是需要从孕12周开始每日规律服用阿司匹林来预防可能存在的问题的。

所以,姐妹们如果此刻看文章的你恰好在35岁后迎接新生命,请你不必为此感到懊悔或焦虑。
了解风险,不是为了恐吓自己,现代医学的发展,为我们提供了很好的医学保障,请你相信我们有足够的武器来为这次怀孕保驾护航。
如果看文章的你此刻还年轻,那么圈姐希望它能成为一个温柔的提醒,希望你在做人生规划时,为生育年龄这个生物学事实,预留一份理性考量。
在条件允许的时候,给未来的自己多一份从容,这或许是你能送给自己和未来宝宝的一份最美好的礼物!
无论我们处于人生的哪个阶段,了解然后掌控——这才是科学带给我们的最大力量与最深切的关怀,加油吧!
全文完!现在流量为王的年代,围观也是一份力量,转发就是一份担当,希望动动您发财的小手,给我点个赞,如果您能转发到微信群或朋友圈,就会让更多孕育困难的小家庭受益,谢谢您!
郑重声明
本账号发表的内容仅作为科普分享,不对所引用文献的准确性和完整性作出任何承诺和保证,亦不承担因该内容已过时、所引用资料可能的不准确或不完整等情况引起的任何责任,请相关各方在采用或者以此作为决策依据时另行核查。本账号不做任何形式的营销推广,在采取任何预防或治疗措施前,请与你的医疗保健提供者沟通。
不传小道消息和谣言
不做只为转发量而存在的公众号
永远在意真实数据和文献论证
抱娃路上,我愿意陪你一起走过最无助的岁月
——THE END——
参考文献
Aging mothers, failing placentas? Association between maternal age and placental perfusion in a low-resource setting. PLOS Glob Public Health. 2026 Feb 19;6(2):e0005943. doi: 10.1371/journal.pgph.0005943.
中华医学会围产医学分会, 中华医学会妇产科学分会产科学组. 高龄妇女孕期管理专家共识[J]. 中华围产医学杂志, 2024, 27(6): 441-449. DOI: 10.3760/cma.j.cn113903-20240204-00060.