
2026年初,国家统计局发布的《2025年国民经济和社会发展统计公报》披露了一组令医疗界内外都颇感震惊的数据:在过去一年里,我国的医院减少了约1000家(图1、图2)。与此同时,全国医疗卫生机构床位总数减少了约28万张,其中医院床位减少了19万张,这是过去5年来床位数的首次下降。
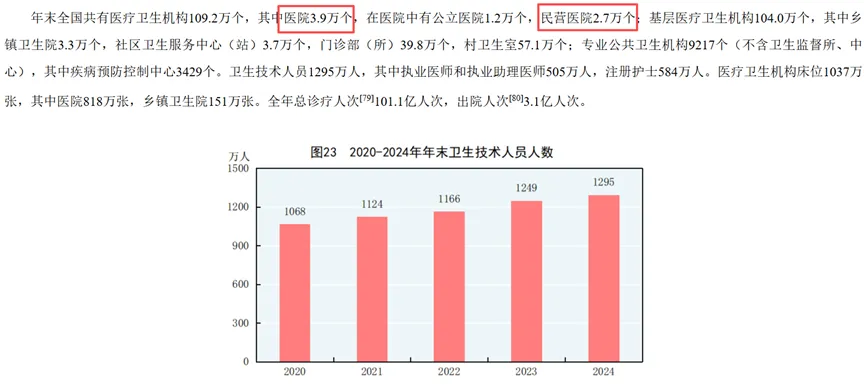
图1 2024年国民经济和社会发展统计公报-卫生健康数据
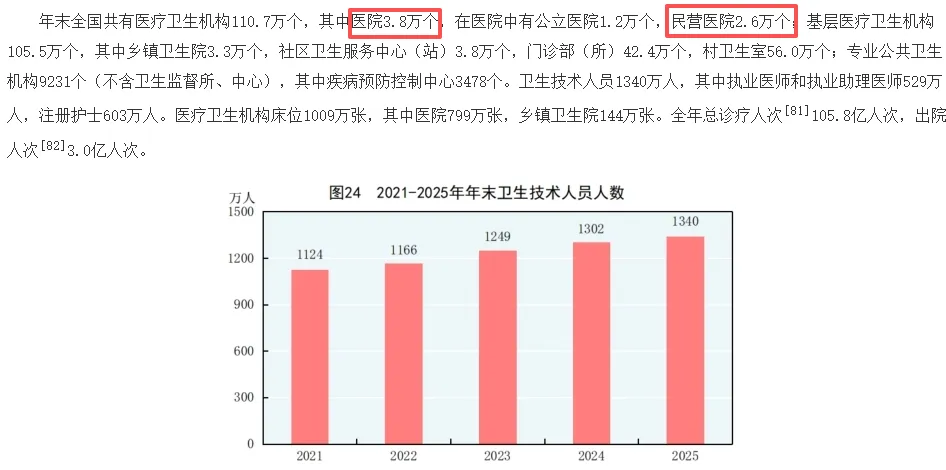
图2 2025年国民经济和社会发展统计公报-卫生健康数据
人们的第一反应往往是疑惑:这是否意味着医疗服务的可及性在下降?看病会不会更难了?事实恰恰相反。2025年,全年诊疗总人次不降反增,增加了4.7亿,达到了惊人的105.8亿。更值得关注的是,出院人次出现了近五年来的首次下降,同比减少了0.1亿。
医院少了,床少了,看病的人却更多了——而且更多人跑去了家门口的社区医院。这听起来像是一个悖论,但它确实是2025年中国医疗体系交出的成绩单。与其说这是一场“关停潮”,不如说是一次被动但必要的结构重组。而要理解这场重组的起点,得先弄清楚:那消失的1000家医院,到底是谁?
消失的1000家医院,几乎都是民营根据国家统计局发布的统计公报,2025年全国医院数量为3.8万家,较2024年的3.9万家减少约1000家。这一数字的震撼性在于,它是中国医院总量在过去十年持续增长后的首次绝对值下降,此前从2015年的约2.8万家增长至2024年的3.87万家,十年间净增超过1万家,增长动力几乎完全来自民营医院的扩张。
消失的1000家医院几乎都是民营医院。数据显示,民营医院数量从2024年的2.7万家减少至2025年的2.6万家,而公立医院数量稳定在1.2万家左右,依然是整个体系的压舱石。但若深入观察,公立医院的稳定只是表象,其内部同样在经历剧烈调整——分院区撤并、在建项目搁置、区域内资源整合正在悄然推进,未来公立医院的数量缩减同样是可预见的趋势。
与医院数量下降同步发生的,是床位规模的十年首降。2025年全国医疗卫生机构床位1009万张,比2024年少了28万张,其中医院床位占了19万张。这一降,甚至把床位总量拉回了2023年以下的水平。

图源:CMT
但床位减少,不等于服务缩水。恰恰相反,三级医院的平均住院日已经缩短到了7.5天,而二级医院反而延长到了9.0天。这说明一个趋势:大医院正在主动把轻症、康复期的患者往外推,把床位留给真正需要急危重症救治的人;而二级医院和基层,则承接了更多需要较长住院时间的慢性病、康复患者。
所以,消失的医院和减少的床位,不是医疗资源在崩盘,而是一场迟到的优胜劣汰。那些过度依赖资本扩张、缺乏核心成本控制能力的民营医院,在医保支付改革的压力下率先被挤出市场;那些习惯于“躺赚”的床位规模,被支付改革的剪刀一点点剪短。留下的,才是真正经得起成本和质量考验的医疗服务。
床位减少≠服务缩水,三级医院住院日缩短至7.5天医院数量的下降和床位的缩减,不是凭空发生的。如果只看到“关停”的结果,而忽略了背后的拧螺丝的人,就很难理解这场调整的必然性。真正把刀架在医疗机构脖子上的,是三个相互缠绕的力量。
第一个,也是最直接的,是医保支付方式改革。2025年,DRG/DIP 2.0版全面落地,而更紧的3.0版已经排在了2026年的日程表上。这套制度的本质,是把医院从“多做多赚”推向了“做错了就亏”。每一个住院病例,医保都给出了一个结算天花板。过去靠延长住院日、多做检查来增加收入的路,被彻底堵死了。那些病种结构不合理、成本控制能力弱的医院,尤其是依赖医保“输血”的民营医院,直接暴露在亏损的寒风里。2023年全国民营医院亏损面已达47%,2024年超过500家关闭,2025年的数字不过是这场寒潮的余波。
第二个力量,来自人口结构和疾病谱的深层变化。2024年中国住院率已经超过20%,比绝大多数发达国家都要高。这个数字本身就说明,过去医疗体系存在明显的“过度住院”倾向。而随着人口老龄化加速,慢性病越来越多,医疗需求正在从“急性病救治”转向“长期健康管理”。慢性病管理天然适合在基层完成,而不是挤在三甲医院的病床上。与此同时,部分地区人口持续流出,医疗需求萎缩,但医疗机构的供给调整总是慢半拍。乡镇卫生院数量从2023年的33753个减少到2024年的33334个,村卫生室也在缩减,表面看是行政区划调整,深层的逻辑其实是:服务对象走了,维持原有规模已没有经济道理。
第三个力量,是公立医院系统主动的“瘦身强体”。公立医院的数量没有明显减少,但内部正在发生一场静默的革命。国家推动公立医院高质量发展,核心不再是规模扩张,而是提质增效。压缩床位、缩短住院日、控制次均费用、优化病种结构,成了绩效考核的硬指标。一家顶级三甲医院把总床位数从13810张压缩到7500张以内,不是因为没有病人,而是通过日间手术、预住院、门诊化疗等新模式,把大量传统住院服务转移到了门诊或社区。2024年公立医院平均住院日已降至8.0天,2025年三级医院进一步缩短到7.5天。这个趋势不会回头。
这三个力量,一个从支付端卡住了收入,一个从需求端改变了病种结构,一个从供给端主动收缩了规模。三股绳子同时拧紧,医院减少、床位缩减,就不是意外,而是必然。

图源:CMT
基层医疗“逆势生长”:诊疗首超半数,家庭病床超37万张医院少了,床少了,患者去了哪儿?答案藏在另一组数据里:2025年,基层医疗卫生机构增加了1.5万个,诊疗人次首次超过全国总量的一半,达到52.6%。在紧密型县域医共体内,这个比例更是超过63%。双向转诊人次较2020年增长超过50%,全国超过90%的居民能够在15分钟内到达最近的医疗服务点。
这不是数据堆砌,而是一幅正在成形的分级诊疗图景。过去分级诊疗喊了多年,始终卡在同一个地方——基层不强,患者不去。而2025年的被动调整,反而撕开了一个口子:DRG/DIP改革迫使大医院把病情稳定的患者往外推,民营医院的退场也为基层腾出了空间。
医保政策也在同步加码。2026年初,国家医保局明确拉开不同等级医疗机构的报销比例,在基层看病报销更高;同时允许基层开具不超过12周的长期处方。2025年,基层已开出1.9亿人次的长期处方,家庭病床超过37万张。家庭医生每年为重点人群提供超过10亿人次的健康管理服务。
当然,问题远未解决。不少居民对基层技术仍然存疑,担心小病拖成大病。基层薪酬与大医院差距明显,全科医生招不来、留不住。医联体内部的数据互通和利益分配机制仍在磨合。信任的建立,还需要规范化的转诊流程和实实在在的服务能力来支撑。
但方向已经明确。一个医疗体系的好坏,从来不在于医院有多少、床位有多密,而在于患者能否在适当的时间、适当的地点,获得适当的服务。这条路还长,但2025年的数据至少表明:我们终于在被推着往前走。
这不是危机,是分级诊疗终于“被动落地”对于普通患者而言,未来看病的方式正在悄然发生变化:头疼脑热、高血压糖尿病随访,可以去家门口的社区卫生服务中心,报销比例更高,不用去三甲医院排长队;需要手术或处理疑难危重症,才转到上级医院。看病从“找谁看”转向“去哪里看更划算、更方便”,患者的选择逻辑也在悄然改变。

图源:CMT
当然,基层能力和群众信任之间仍然存在现实差距。有相当一部分居民对基层医疗机构的技术水平仍存保留态度,担心“小病拖成大病”。这种信任感的建立,不仅依赖于设备升级和人员扩充,更需要规范化的转诊流程来背书——让患者确信“基层确实查不准、基层确实治不了”的信号能精准触发高效的转诊机制,而不是产生延迟和脱节。同时,基层薪酬体系与绩效激励依然不均衡地偏向大型医院,全科医生招不来、留不住的问题仍未完全解决。医联体内部“转得动”但“转得顺”也非一日之功,数据互通、信息共享和利益分配机制的协同尚需进一步打通。
结语但这不正是改革的本质吗?没有一种结构性的转变是不痛苦的。2025年中国医疗的“减法”与“加法”并存的图景,本质上是在为未来十年医疗服务的可持续性做一次深层次的“打底”。
数据告诉我们,衡量一个医疗体系的好坏,不在医院的多少、床位的多寡,而在患者能否在适当的时间、适当的地点,获得适当的医疗服务。
参考文献
https://www.stats.gov.cn/sj/zxfbhjd/202602/t20260228_1962662.html
https://www.beijing.gov.cn/ywdt/zybwdt/202604/t20260414_4581295.html
https://www.nhc.gov.cn/mohwsbwstjxxzx/s7967/202603/b66ecaf95791420db84372671696c883.shtml
来源:医学论坛网
编辑:薄荷
审核:梨九
排版:蓝桉
封面图源:CMT