头晕/眩晕是神经内科、急诊和全科门诊的常见主诉。倍他司汀、地芬尼多、氟桂利嗪、异丙嗪、苯海拉明等药物能快速缓解眩晕、恶心、呕吐等症状,短期内改善患者主观不适,成为临床高频处方药物。

然而,这些属于对症治疗,并非病因治疗。在特定情况下盲目使用,可能导致病情掩盖、诊断延误、神经功能损伤加重,甚至危及生命。本文系统阐述4类不宜盲目使用上述对症药物治疗头晕/眩晕的高危情况,以期为临床决策提供参考。
后循环缺血性卒中/中枢性眩晕核心特点:中枢性眩晕(以后循环缺血性卒中为主)占急诊头晕的10%~20%,虽比例不高,但致死率、致残率及漏诊率均显著高于外周性眩晕。其病理本质为脑干、小脑或枕叶缺血性损伤,而非前庭外周器官功能障碍。
(一)为什么不能单纯使用对症药物?
1.掩盖关键神经体征
具有中枢镇静作用的药物可导致意识水平下降、自发性眼震观察困难、共济运动及肢体肌力评估失真,直接干扰卒中严重程度判定及责任病灶定位。
2.延误溶栓/取栓时机
中枢性眩晕的核心治疗策略为快速识别急性缺血性卒中并启动血管再通治疗。单纯使用药物缓解头晕/眩晕的症状,可能误导临床判断,延误静脉溶栓或机械取栓时机。
3.呼吸中枢抑制风险叠加
脑干梗死可累及呼吸中枢调控功能,联合应用镇静类药物可能会加重意识障碍及呼吸抑制,显著增加不良预后风险。
(二)规范化诊疗路径
1.神经功能评估:采用NIHSS评分,观察眼震方向及特征,进行指鼻试验/跟膝胫试验,评估构音、吞咽、视野功能。
2.影像学评估:头颅CT平扫(排除出血)→CT血管成像(CTA)/CT灌注成像(CTP)或MRI弥散加权成像(DWI)。
3.用药原则:避免单纯用对症药物控制症状(如止晕、止吐)而延误神经功能评估;若呕吐剧烈影响影像学检查时,可短期谨慎应用止吐药物。
4.治疗禁忌:禁止以异丙嗪、地芬尼多、苯海拉明、东莨菪碱等药物长期或单独应用替代卒中规范化诊疗。
良性阵发性位置性眩晕核心特点:良性阵发性位置性眩晕(又称耳石症)是外周性眩晕最常见的病因,其病理机制为耳石脱落并异位沉积于半规管,引发与头位变化相关的短暂性旋转性眩晕。
(一)为什么不能单纯使用对症药物?
1.无法根治病因
对症用药仅能通过抑制前庭神经核神经元兴奋性短暂缓解眩晕症状,无法促使异位耳石复位至椭圆囊,停药后症状必然复发。
2.增加跌倒与不良反应风险
长期应用具有镇静作用的药物可导致认知功能下降、口干、视物模糊、体位性低血压,显著增加老年患者跌倒及骨折风险。
3.指南建议
《良性阵发性位置性眩晕(BPPV)诊疗指南(2022)》指出,手法复位治疗为良性阵发性位置性眩晕一线治疗方案,有效率超过90%;对症用药仅推荐用于复位前预防剧烈呕吐或复位后残余症状的短期辅助处理,不推荐长期口服替代复位治疗。
(二)规范化诊疗路径
1.诊断性评估:采用Dix-Hallpike试验、仰卧滚转试验定位受累半规管。
2.病因治疗:采用Epley手法(后半规管)、Barbecue翻滚法(水平半规管)等手法复位。
3.药物辅助:复位前预防性应用止吐药物、复位后残余头晕的短期对症处理。
4.治疗禁忌:禁止长期口服对症药物作为主要或唯一治疗手段。
药源性头晕核心特点:药源性头晕在老年患者中占比>20%,常见致病药物包括:降压药、硝酸酯类、利尿剂、抗精神病药物、抗帕金森药物、抗抑郁药物、降糖药物等。
(一)为什么不能单纯使用对症药物?
1.病理机制错配
此类头晕多由体位性低血压、脑灌注不足、锥体外系反应或药物过度镇静所致,非前庭系统原发性病变,对症用药无法纠正根本病因。
2.镇静效应叠加
具有中枢抑制作用的药物与致病药物联合应用可产生协同降压、协同镇静效应,加重体位性低血压、反应时间延长及认知功能损害,显著增加跌倒、骨折及意识障碍风险。
3.病因治疗缺失
未调整致病药物而单纯对症止晕,无法根治头晕症状,甚至可能掩盖病情变化。
(二)系统性处理方案
1.详细梳理用药史。
2.测量卧位、立位血压。
3.致病药物调整:剂量递减、停药或更换为低致晕风险替代药物。
4.非药物干预:补水、调整体位、改善循环。
5.治疗禁忌:未明确并调整致病药物前,禁止长期应用对症治疗的药物。
颅内压增高相关头晕核心特点:颅内占位性病变(如颅内肿瘤、脑脓肿、慢性硬膜下血肿)及梗阻性脑积水等疾病早期可仅表现为非特异性头晕、头昏或头痛,缺乏典型颅内压增高综合征(喷射性呕吐、视乳头水肿)表现,易误诊为功能性或外周性眩晕。
(一)为什么不能单纯使用对症药物?
1.影像学评估延误
头晕/眩晕症状缓解可能降低医患双方警惕性,延迟头颅CT/MRI检查,导致占位效应进展或脑室系统进行性扩张。
2.丧失最佳干预时机
多数颅内占位及脑积水需神经外科干预,但具体方案需依据病理类型个体化制定(肿瘤切除/活检、脑室-腹腔分流、脓肿引流、放化疗或靶向治疗)。延误诊治可导致视神经萎缩、认知功能障碍、偏瘫及脑疝形成。
3.掩盖病情进展信号
头晕性质由阵发性演变为持续性、晨间加重、Valsalva动作诱发加重等,均为颅内压增高的临床预警;对症治疗可掩盖这些关键监测指标。
(二)紧急处理原则
1.影像学筛查:高危患者立即行头颅CT/MRI检查。
2.神经影像学评估:评估脑室系统大小、中线结构移位、占位效应,并行眼底检查。
3.专科干预:脱水降颅压治疗(甘露醇、高渗盐水)、神经外科会诊制定手术或分流方案。
4.治疗禁忌:未完成影像学评估前,禁止长期口服对症药物单纯处理。
临床总结:4类高危头晕/眩晕用药红线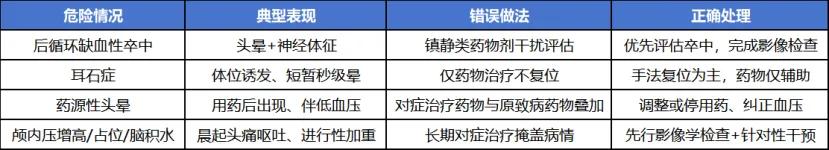
特别提醒:这两类常见病因也需警惕
1.心源性头晕
常见病因:心律失常(如严重窦性心动过缓、房颤伴长RR间期)、主动脉瓣狭窄、肥厚型梗阻性心肌病等心血管疾病。
风险:常表现为头晕、黑矇、晕厥。对症药物治疗无效,且可能掩盖心律失常,延误起搏器植入或抗凝治疗时机。
关键检查:心电图、动态心电图、心脏超声。
2.低血糖相关头晕
核心病因:糖尿病患者使用胰岛素/磺脲类药物后出现头晕、出汗、心悸,可能是低血糖所致。
风险:单纯的对症治疗可能会掩盖症状,导致严重低血糖昏迷及不可逆脑损伤。
关键处理:快速血糖检测,补充糖分,调整降糖方案。
核心原则
对症用药为症状控制手段,非病因治疗措施;明确病理机制并实施针对性干预,是确保患者安全的核心策略。
参考文献:
[1]中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组。中国急性缺血性脑卒中诊疗指南 (2023)[J]. 中华神经科杂志,2023, 56 (3): 263-293.
[2]中华医学会耳鼻咽喉头颈外科学分会,听力学及言语疾病杂志编辑委员会。良性阵发性位置性眩晕 (BPPV) 诊疗指南 (2022)[J]. 听力学及言语疾病杂志,2022, 30 (2): 113-116.