很多人都有一个误区,觉得脑梗是“突然降临”的意外,但上海交大却给出了不一样的结论,他们针对260名脑梗死患者的系统解剖分析显示,这些患者身上存在明显的共性特征,那么这些共性到底是什么?不过,在此之前,大家还是要对脑梗的危险性有所了解。
 一、为什么脑梗会危机生命?
一、为什么脑梗会危机生命?说起脑梗,很多人只知道它很危险,但真正理解它为何比普通病痛更具生命威胁,其实“脑梗”是对一种医学术语的俗称,全称是缺血性脑卒中,发生时大脑某个区域的血管被堵住,导致那部分大脑供血、供氧瞬间中断。
大脑一旦缺血超过几分钟,神经细胞就会受到无法修复的伤害,甚至直接造成部分脑组织坏死。正如期刊《神经再生研究》在 2026 年发表的综述所指出,导致缺血性脑卒中的机制有炎症反应、兴奋性毒性、能量失败以及氧化应激和多种细胞死亡途径的综合作用,这些加在一起,会让神经细胞快速死亡,让大脑损伤区域扩大。
换句话说,脑梗并不是一个简单“堵一下血管”的问题,而是是一场在分子和细胞水平上迅速展开、不断放大损伤效应的灾难。

为什么脑梗不仅致残,还能致命?大脑从呼吸、心跳到自我意识,维系生命的核心功能,皆由大脑掌控。如果脑梗发生在控制这些功能的区域,比如脑干或丘脑,那可能直接导致生命体征失控。脑干、基底动脉等关键部位的梗死,极易造成呼吸循环衰竭,在临床上这类病例的死亡风险极高。
这意味着,有些脑梗发生后并不需要很长时间,一旦关键控制区域受损就可能迅速致命。
除了位置外,受影响区域的面积同样重要,大面积的血管堵塞会导致巨量神经细胞死亡,继而引发脑水肿,大脑内水分肿胀,使颅内压暴增。脑部水肿最严重的阶段,一般在发病后的1~3 天内。这段时间颅内压力会急剧升高,可能把脑组织往下挤压,甚至造成危险的脑疝(也就是脑组织移位),一旦发生脑疝,即便是在 ICU 也极难挽回生命。
这就解释了为什么,很多大面积脑梗的患者短时间内病情就急剧恶化,而最终败给了“体内挤压”。

一旦长期躺在床上动弹不得,肺部通气变差、血液流动变慢,各种问题就会接踵而来——肺部感染、深静脉血栓,甚至心脏并发症。这些并发症往往会叠加原本的脑损伤,进一步推高死亡风险。《Frontiers in Neurology》一项研究分析显示,在严重脑梗患者中,约 51% 的死亡直接由梗死及其并发症(如感染等)引起,而感染性并发症也是极为常见的致死原因之一。
这也提醒我们:脑梗的生命风险不仅来自单一梗塞区,还与整体身体状态和并发症息息相关。

治脑梗有个全世界医生都认的死理:黄金时间窗,说白了,脑梗一发生,越早把血供打通,人越安全、后遗症越轻。发病后4个半小时以内,赶紧溶栓或取栓,这是最标准的救命时间。错过这一时间窗就会让不可逆的神经损伤扩大,而时间延误越久,残疾和死亡风险就越高。
可能有人会问:“我平时血压不高,也没有心脏病,为什么也会有脑梗风险?”其实,脑梗的发生,并不是只是一个因素引起的,而是多个因素叠加导致的,而且上海交大的解剖研究还发现,脑梗患者通常有5大共性。
 二、患脑梗的人,有哪5大共性?
二、患脑梗的人,有哪5大共性?有资料介绍上海交大的研究团队,通过对260名脑梗死者的解剖数据、病历资料进行逐一分析,排除了年龄、性别、遗传等不可控因素后,最终发现,这些脑梗患者,都有着5个明显的共性,具体如下:
1、大部分脑梗患者,都有高血压
在这260例解剖中,绝大多数死者都有明确的高血压病史,或者尸检发现心脏和血管存在典型的高血压性改变(如左心室肥厚、小动脉玻璃样变),这与大量循证医学资料一致。
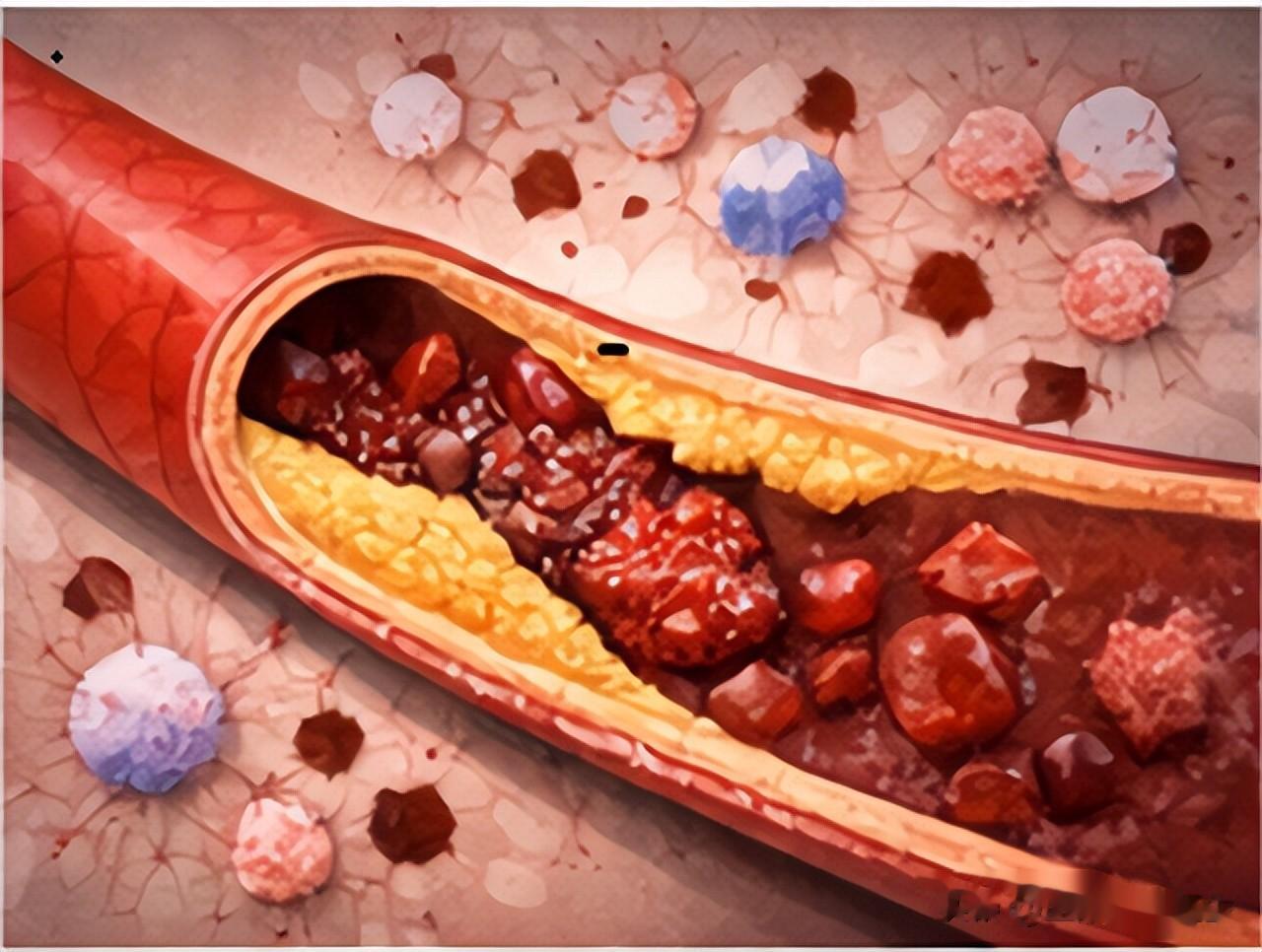
最新的系统评价《高血压与脑卒中风险荟萃分析》汇总了24项大型研究、约180万人数据,结果显示高血压患者整体卒中风险增加约2倍(风险比RR 1.3-2.1),其中出血性卒中的关联最强(OR=2.1),并且每降低5 mmHg收缩压,卒中发生风险可下降约22%。这一量化数据,从群体水平明确证明了,血压升高与卒中之间的剂量反应关系。
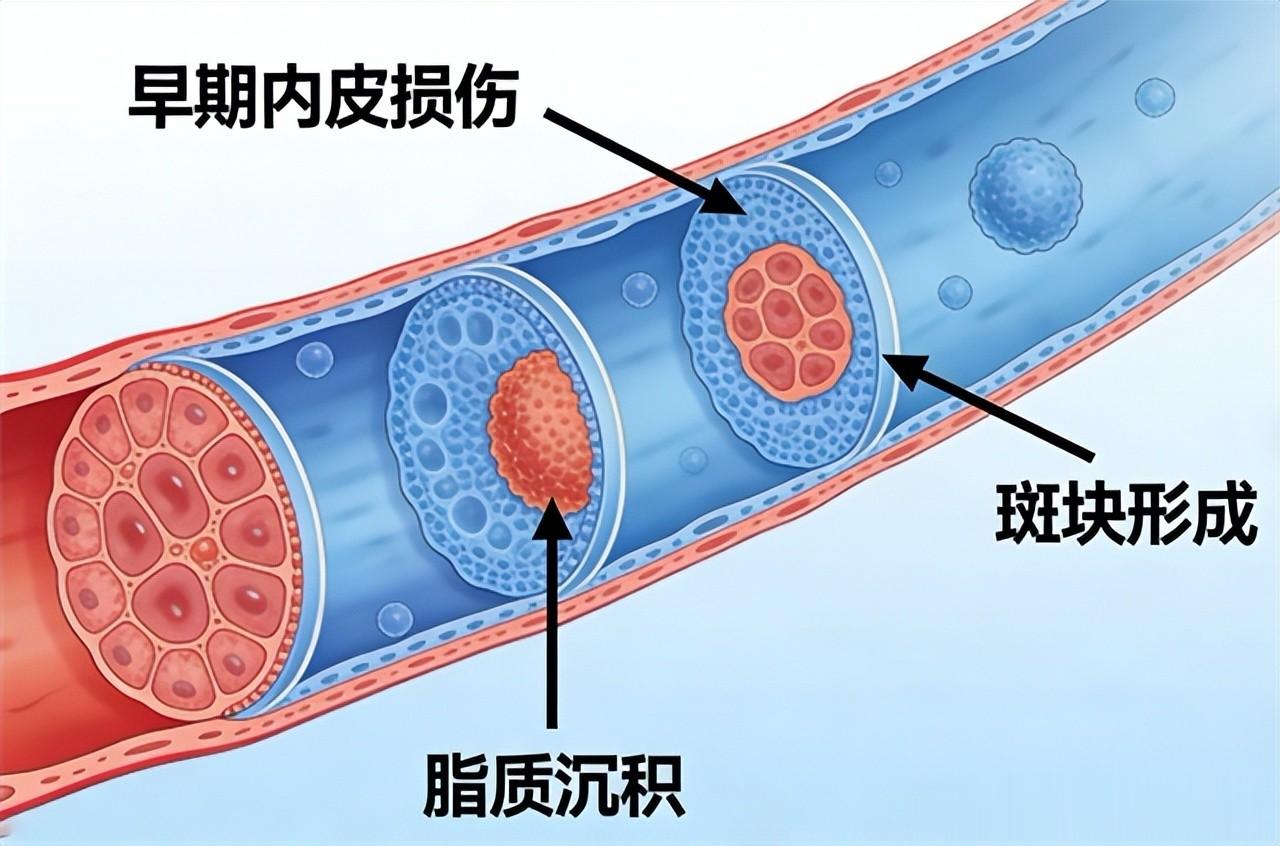
血压老是飙高可不只是让你头晕那么简单,它会慢慢伤害你的血管,把血管“硬化”,让里面堆积斑块。等哪天这些斑块破裂了,血管被堵上,中风可就找上门了。

2、血脂异常
在这些脑梗死患者中,有绝大多数都出现了血脂异常,其中总胆固醇和低密度脂蛋白胆固醇都有升高的情况,同时高密度脂蛋白胆固醇水平低于正常水平。
2025年,《内分泌学前沿》的一项前瞻性队列研究也给出了类似的结论,研究纳入了12 893名没有卒中史的高血压患者,结果显示:LDL-C/HDL-C比值每增加1个单位,首次发生卒中的风险就会上升43%(HR=1.43,P<0.001)。
哪怕把年龄、血压、血糖等危险因素全部校正,这个结果依然站得住脚,这说明,血脂“结构失衡”不是小问题,它很可能是脑血管事件背后的一只推手。

相关研究显示,低密度脂蛋白胆固醇在血管内皮下发生蓄积,经氧化反应形成炎性脂质斑块,最终引发血管管腔渐进性狭窄。而HDL-C作为逆向胆固醇转运的重要载体,其水平降低意味着清除血管内堆积脂质的能力下降,加剧斑块形成和不稳定。长此以往,血管里的斑块会越长越大,还可能突然破裂,形成血栓堵住脑血管,直接引发急性脑梗。
3、患有糖尿病(含糖尿病前期)
在这260名脑梗死者中,大部分患者在生前明确存在高血糖的情况,而且还有部分的参与者虽然没有被诊断为高血糖,但其空腹血糖已经处在了糖尿病的前期(6.1 – 7.0 mmol/L),而如果人体长期血糖长期失控的话,也为脑梗的爆发埋下了隐患。
这一发现并不是孤立的结论,发表在《糖尿病与代谢综合征》上的一项Meta分析,汇总了725 784名2型糖尿病患者的数据,平均随访时间达到7.7年。结果很清楚:血糖波动越大,卒中风险越高。与血糖最稳定的人相比,血糖变异性最高的人群卒中风险明显上升。
其中,参与者的空腹血糖变异系数对应的相对风险值为1.24,而糖化血红蛋白的变异系数的风险值则达到了1.88。当然,这些结果给大家传递的信息是很直白的,也就是说,血糖的大起大落远远高于血糖高的危害。

这是因为长期高血糖可通过多个途径损害脑血管,一是高糖环境促进内皮细胞功能紊乱,使血管壁僵硬、增厚,易形成粥样硬化;二是血糖高会增强血液黏稠度和血小板聚集能力,提升血栓形成概率;三是糖尿病常伴高血压、血脂异常等其他风险因素,这些因素叠加会大幅提升脑卒中发生的几率,并增加病死率与致残率。

4、房颤
在很多脑梗死的病例中,心脏问题是被忽视的“病根”,特别是在上海交大的回顾性分析中,我们发现不少死者生前存在不同程度的房颤(心房颤动)。房颤是一种心跳节律紊乱的情况,心房跳动又快又乱,血液在心腔里流动不顺畅,左心耳本身血流就慢,在这种环境下更容易淤积形成血栓。
据发表在《心血管影像学国际期刊》的《左心耳形态统计分析预测房颤患者卒中风险》研究显示,在43例房颤患者发生缺血性卒中前进行左心耳形态定量分析时,三项左心耳形态参数显著预测卒中发生,加入CHA₂DS₂-VASc评分后ROC曲线下面积从0.640上升到0.778(p=0.003),说明左心耳血栓形成与卒中风险有强相关性。
临床流行病学数据也显示,房颤患者的卒中风险明显高于非房颤人群,多项研究一致认为,房颤患者发生缺血性卒中的风险可增加约5倍以上,这主要是因为不规则跳动使心房内血流滞缓,促使血栓在左心耳形成。大约90%的房颤相关血栓都源自左心耳,这些血栓一旦脱落,会经颈动脉系统随血流进入脑循环,常阻塞大脑中动脉主干,导致大范围脑梗。
5、吸烟与不健康饮食
如果说前四点都是身体内部指标的“内乱”,那么第五点则是来自外界的“强敌”,解剖数据显示和生前生活习惯回顾性调查中,不少脑梗死者有明显的不良生活方式。
《北京市疾病预防控制中心卒中危险因素研究》和多项队列数据一致表明:吸烟人群发生缺血性卒中的风险明显高于不吸烟者,而且吸烟者的卒中死亡比例在65岁以下人群中非常高。世卫组织相关报告也指出,吸烟与大量卒中死亡有关,并将其列为可预防的主要行为风险因素。

一项发表在《公共卫生营养杂志》的中国横断面研究显示,那些按健康生活方式评分(其中就包括从不吸烟)来衡量的人,其缺血性卒中发生率比完全不健康生活方式者低约58.5%,说明吸烟和不良饮食、低体力活动等行为累加显著提高卒中风险。
上海交大260例脑梗死者的研究提醒我们:脑梗并非遥不可及,它潜伏在血压、血脂、血糖、心脏节律以及日常生活习惯中。虽然这些危险因素累积多年才显现,但通过科学干预完全可以降低风险:严格控制血压、管理血脂、稳定血糖、及时发现和治疗房颤,以及关注生活方式,都能在根本上减少脑梗发生的概率。
参考资料1、上海交通大学医学报:基于人群大队列探索心脑血管疾病相关血浆代谢组学特征.2022
2、神经再生研究杂志.中风中神经元死亡的机制研究及神经保护治疗方法.2026
3、心血管影像学国际期刊.左心耳形态统计分析预测房颤患者卒中风险研究.2024