癌症免疫治疗已成为肿瘤学领域的一种革命性方法,为难治性恶性肿瘤患者带来了新的希望。在免疫检查点抑制剂取得突破性成功后,嵌合抗原受体T细胞(CAR-T)疗法脱颖而出,成为一种革命性的治疗方式。这种新疗法显示出巨大的潜力,甚至可以使晚期和以前无法治愈的疾病患者得到持久的缓解。2017年,美国食品药品监督管理局(FDA)批准了两种用于治疗儿童和成人晚期B细胞癌症的CAR-T细胞疗法。随后,这些疗法于2018年获得了欧盟、英国和加拿大的批准,标志着全球从传统管理策略转向基于具有活性的、可自我复制的CAR-T细胞产品的潜在治愈性治疗方法。
关于CAR-T细胞疗法
T细胞是人体天然的“杀手细胞”,主要用于对抗感染或异常细胞。然而,在许多癌症中,恶性细胞会找到办法躲避这些T细胞的攻击,比如伪装自己或抑制免疫反应。
CAR-T疗法旨在对患者自身的T细胞进行重新编程,使其能够精准而强效地识别并消灭癌细胞。
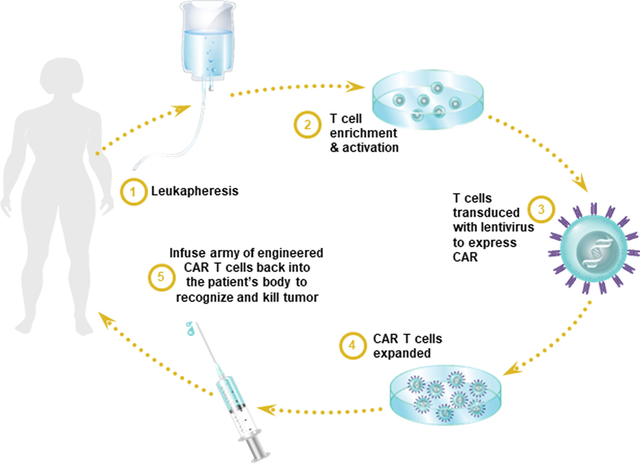
CAR-T细胞疗法整个过程首先是从患者血液中采集T细胞。这些细胞随后在实验室中经过基因工程改造,使其表面产生一种特殊的蛋白质,称为嵌合抗原受体(CAR)。这些人工合成的受体使T细胞能够识别并结合癌细胞表面特定的蛋白质。改造完成后,这些CAR-T细胞会被大量扩增,然后回输到患者体内。这些扩增后的细胞构成了最终的CAR-T细胞治疗产品(一种“活的药物”),它们能够在体内巡逻,识别目标抗原,并以极高的精准度消灭癌细胞。
美国食品药品监督管理局(FDA)批准的CAR-T细胞疗法Kymriah (tisagenlecleucel)和Yescarta(axicabtagene ciloleucel)在治疗某些血癌方面,例如急性淋巴细胞白血病(ALL)和弥漫性大B细胞淋巴瘤(DLBCL)等取得了显著的成功,对于没有其他更好的治疗选择的患者,该疗法带来了持久的缓解。
CT071让多发性骨髓瘤实现100%缓解率
近日,《柳叶刀-血液病学》发表了靶向GPRC5D的自体CAR-T细胞产品(CT071)用于治疗复发/难治性多发性骨髓瘤的I期临床试验(NCT05838131)研究成果。
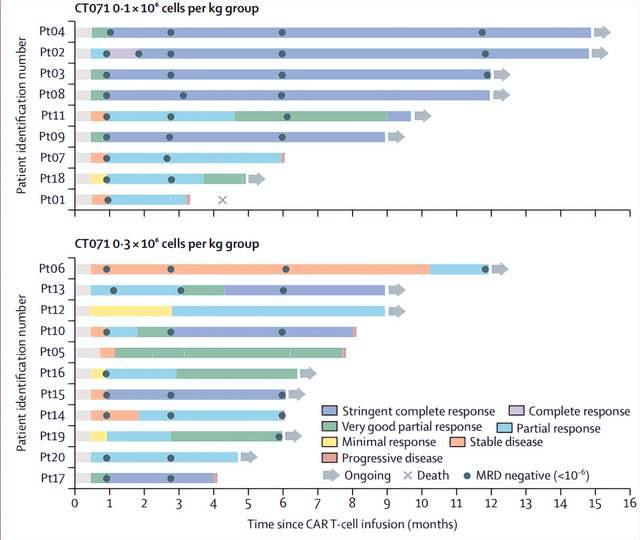
共20例患者接受了CT071输注,结果显示:客观缓解率(ORR)高达100%,10例(50%)患者获得严格完全缓解(sCR),4例(20%)获得非常好的部分缓解(VGPR),6例(30%)获得部分缓解(PR),6个月无进展生存率为78%,12个月无进展生存率为64%。
一例基线时伴大体积髓外病变(125mm×99mm)的患者在第10个月时病变缩小67.6%,目前仍处于部分缓解状态。
在0.1×10⁶ CAR-T细胞/kg剂量组中,9例患者中有6例(67%)获得完全缓解或严格完全缓解。
在0.3×10⁶ CAR-T细胞/kg剂量组中,11例患者中有4例(36%)获得完全缓解或严格完全缓解。
值得注意的是,所有5例既往接受过抗BCMA CAR-T细胞治疗(n=1)或抗BCMA联合CD19 CAR-T细胞治疗(n=4)的患者均有治疗反应(2例部分缓解,1例非常好的部分缓解,2例严格完全缓解)。
安全性方面,未观察到剂量限制性毒性(DLT)。推荐II期剂量确定为0.1×10⁶ CAR-T细胞/kg。12例(60%)患者发生细胞因子释放综合征(CRS),均为1-2级。未发生≥3级CRS。1例(5%)出现3级免疫效应细胞相关神经毒性综合征(ICANS)。无治疗相关死亡发生。
该数据表明CT071在复发或难治性多发性骨髓瘤患者中表现出令人鼓舞的安全性和引人注目的活性。
CAR-T细胞疗法在血液系统恶性肿瘤治疗中取得的成功,为将该技术拓展应用于更为常见且治疗难度更大的实体瘤适应症提供了理论依据。实体瘤导致的死亡人数占人类癌症相关死亡总数的四分之三以上,因此,针对实体瘤的治疗仍存在着巨大的未被满足的医疗需求。早期针对实体瘤的临床研究显示,CAR-T细胞的抗肿瘤疗效较差,且毒副作用程度不一。然而,近期关于使用CAR-T细胞治疗胶质母细胞瘤、胰腺癌、间皮瘤和肉瘤患者的报告显示,该疗法具备可行性,为CAR-T细胞疗法的应用提供了支持。
攻坚实体瘤:舒瑞基奥仑赛为“癌王”胰腺癌带来曙光
在2025年欧洲肿瘤内科学会(ESMO)年会上公布的舒瑞基奥仑赛注射液(CT041)针对胰腺癌辅助治疗的研究结果,为胰腺癌的治疗带来了新的希望。
舒瑞基奥仑赛注射液是一款靶向Claudin18.2蛋白的自体CAR-T细胞治疗候选产品,用于治疗Claudin18.2阳性实体瘤,主要治疗胃/食管胃结合部腺癌及胰腺癌。
该试验(CT041-ST-05,NCT05911217)入组了Claudin18.2阳性的胰腺导管腺癌(PDAC)患者。2023年9月15日至2025年4月11日期间,共6例受试者接受了舒瑞基奥仑赛注射液输注,并完成了至少4周的随访。结果显示:自细胞输注后,仅1例出现复发,术后9个月无病生存率高达83.3%。更引人注目的是,83.3%的患者其关键肿瘤标志物CA19-9水平出现了大幅下降(51.3%-96.1%)。值得注意的是,1例已完成输注后52周随访的患者目前仍在持续随访中,且未出现疾病复发。

安全性方面:所有患者在首次输注后均出现1级或2级细胞因子释放综合征(CRS)。其中一例患者在接受第二次输注时出现了3级CRS并伴有低血压,对症治疗后缓解。未报告免疫效应细胞相关神经毒性综合征(ICANS)。
舒瑞基奥仑赛注射液在胰腺癌辅助治疗中的良好表现,为CAR-T细胞疗法在实体瘤领域的应用提供了有力的支持。
注意
尽管取得显著进展,CAR-T疗法仍面临诸多挑战,与CAR-T细胞治疗相关的不良反应可能很严重或危及生命。可能的副作用包括:
细胞因子释放综合征(CRS),可能表现为发热、低血压、血氧水平低、心跳加快、意识混乱,以及肾脏和肝脏的暂时性功能异常
神经系统毒性反应,可能导致意识混乱、过度嗜睡、震颤或癫痫发作
血细胞计数下降、感染风险增加、发热、寒战,手部、手臂、脚部和腿部肿胀、出血风险增加等。
因此,在接受治疗之前,患者和家属应该与主治医生/研究团队进行深入、坦诚的沟通,详细了解后再接受治疗。
结语
从长远来看,CAR-T细胞疗法降低了癌症相关的死亡和总体死亡率,在癌症治疗领域展现出了巨大的潜力,已成为治疗白血病、淋巴瘤和一些实体癌的革命性方法。但是CAR-T相关副作用仍旧会对人体产生不利影响,这是CAR-T细胞疗法的一个重大挑战,因此需要进一步进行研究,旨在开发创新方法来缓解这些挑战并提高CAR-T细胞疗法的安全性和有效性。
相信随着技术的不断进步和研究的深入,CAR-T细胞疗法将在癌症治疗中发挥更加重要的作用,为癌症患者带来更好的治疗效果和生存质量。