过去十年间,免疫疗法在癌症治疗领域取得了巨大进展,凭借其近年来的临床成功,免疫疗法已成为癌症治疗的常见治疗选择之一。目前,正在研究中的癌症免疫疗法策略众多,包括免疫检查点抑制剂、癌症疫苗、细胞免疫疗法等。嵌合抗原受体(CAR)-T细胞疗法是癌症免疫治疗领域中一个令人兴奋且前景广阔的方向,在某些血液系统恶性肿瘤中已显示出前所未有的反应率。
关于CAR-T细胞疗法
CAR-T细胞疗法是一种通过激活人体免疫系统来对抗癌症的方法。T细胞是免疫系统的重要组成部分,它们的职责是寻找并攻击病毒、细菌以及不健康的细胞,比如癌细胞。CAR蛋白能够帮助T细胞识别需要杀灭的癌细胞,同时也有助于训练人体的免疫系统(即人体抵御疾病的天然防线)去攻击癌细胞。在CAR-T细胞疗法中,医生会从患者血液中采集T细胞。随后,在实验室里,专业人员会对这些T细胞进行改造,会将嵌合抗原受体(CAR)添加到患者自身的T细胞上,使其能够识别并攻击特定的血液癌症。改造后的细胞会被重新输回患者体内。如果治疗成功,这些经过改造的新型T细胞将帮助患者的免疫系统杀灭癌细胞。
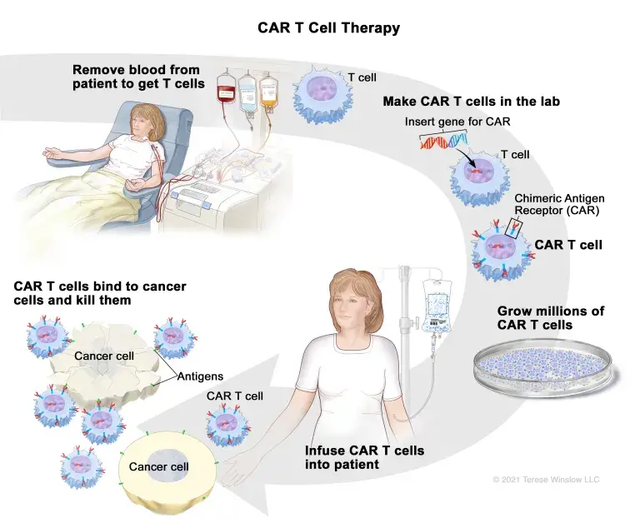
CAR-T细胞疗法的具体流程
1.从患者体内抽取血液以获取T细胞
通过单采术将T细胞从患者的血液中收集而来。
2.在实验室中制造CAR-T细胞
随后,实验室会在患者的T细胞上添加CAR蛋白。这些CAR蛋白就像“癌细胞追踪器”,能够让T细胞精准识别癌细胞。此时,这些T细胞就变成了CAR-T细胞。
3.培养大量的CAR-T细胞
这些新生成的CAR-T细胞将在实验室中进行扩增和培养,直到数量足够用于治疗。
4.将CAR-T细胞回输到患者体内
一旦CAR-T细胞准备就绪,它们就会被重新输回患者的血液循环中。在进行CAR-T细胞输注之前,患者可能会先接受一轮短期的化疗(称为预处理化疗)。这一步骤的目的是清除常规的T细胞,为CAR-T细胞腾出更多“活动空间”,同时也有助于提高治疗效果。
5.CAR-T细胞结合并杀灭癌细胞
当CAR-T细胞进入患者的血液后,它们会主动寻找并与癌细胞结合,进而将其杀灭。
这一系列过程充分利用了患者自身免疫系统的精准打击能力,使得CAR-T细胞疗法成为一种极具潜力的癌症治疗手段,尤其在某些血液系统癌症中表现突出。

CAR-T细胞疗法的概念最早可以追溯到上个世纪,但直到近年来才取得了重大的临床突破。2017年,美国食品药品监督管理局(FDA)批准了两款CAR-T细胞疗法产品,分别用于治疗儿童和年轻成人的急性淋巴细胞白血病(ALL)以及成人的弥漫大B细胞淋巴瘤(DLBCL),标志着CAR-T细胞疗法正式进入临床应用阶段。此后,CAR-T细胞疗法在多种癌症的治疗中得到了广泛的研究和应用。
突破T细胞恶性肿瘤:CD5 CAR-T疗法显成效
2020年3月,贝勒医学院细胞和基因治疗中心研究人员描述了一项针对复发或难治性(r/r)T细胞恶性肿瘤的自体CD5靶向CAR-T细胞的I期剂量递增研究(NCT03081910)。
CD5是一种泛T细胞标志物,存在于约85%的T细胞恶性肿瘤中。该研究旨在评估CD5 CAR-T细胞对r/r T细胞恶性肿瘤患者的安全性和可行性,作为桥接至异基因造血干细胞移植(allo-HSCT)的手段。
治疗了5例CD5阳性复发或难治性非霍奇金T细胞淋巴瘤(T-NHL)患者,1例血管免疫母细胞性T细胞淋巴瘤(AITL)患者和1例外周T细胞淋巴瘤(PTCL)患者获得完全缓解(CR)。
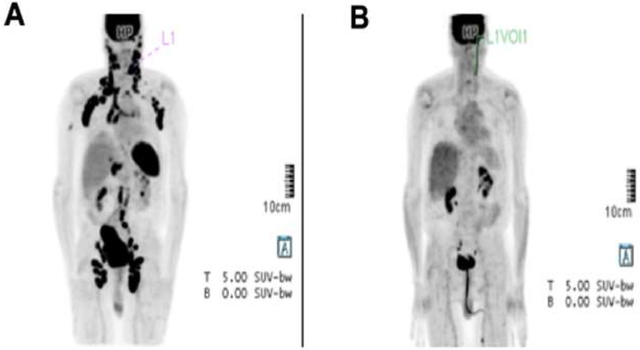
另1例广泛型AITL患者因出现新的PET阳性病灶(尽管其余病灶消退)被归类为混合反应。该患者接受了第二次CAR-T细胞输注,随后进行了造血干细胞移植,移植后6个月仍保持完全缓解。
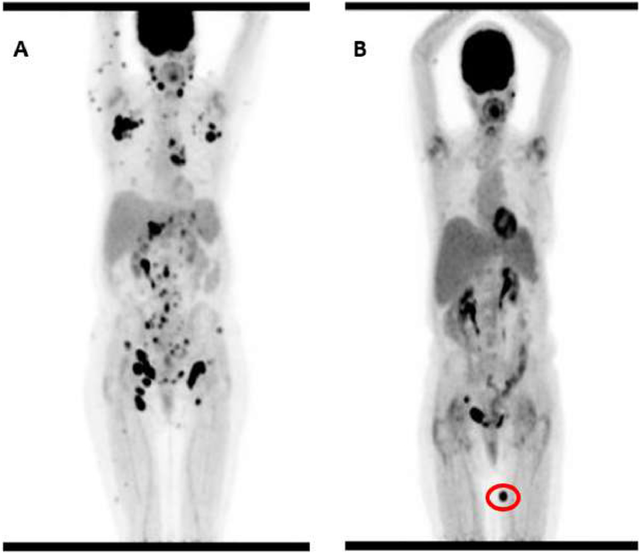
这些结果表明,CD5 CAR-T细胞具有安全性,可在经过大量预处理的复发或难治性(r/r)T细胞恶性肿瘤患者中诱导临床反应。
国产CAR-T伊基奥仑赛表现卓越
而我国自主研发的全人源靶向BCMA CAR-T细胞治疗产品伊基奥仑赛注射液在复发/难治性多发性骨髓瘤(R/R MM)中也显示出强劲的疗效。
国际骨髓瘤学会(IMS)年会上公布了伊基奥仑赛注射液的1b/2期FUMANBA-1研究36个月长期随访数据。共109例患者接受治疗,在107例可评估患者中,总缓解(ORR)率高达96.3%,其中完全缓解(CR)或严格完全缓解(sCR)率为83.2%。特别值得注意的是,在CAR-T初治患者中,ORR和CR/sCR率分别达到98.9%和88.4%。中位无进展生存期延长至35.9个月。
安全性方面,在研究过程中,观察到了一些不良反应,93.6%(102/109)的患者出现细胞因子释放综合征(CRS),其中仅1例≥3级,2例患者报告免疫效应细胞相关神经毒性综合征(ICANS,1-2级)。
这项研究表明,CAR-T细胞治疗产品伊基奥仑赛注射液在复发/难治性多发性骨髓瘤中安全性可控。
但是值得注意的是,尽管CAR-T细胞疗法已经取得显著进展,但输注CAR-T细胞可能会引起副作用。一些患者会出现严重的副作用,而另一些患者则会出现轻微或没有副作用。可能的副作用包括:
细胞因子释放综合征(CRS),可能表现为发热、低血压、血氧水平低、心跳加快、意识混乱,以及肾脏和肝脏的暂时性功能异常
神经系统毒性反应,可能导致意识混乱、过度嗜睡、震颤或癫痫发作
血细胞计数下降、感染风险增加、发热、寒战,手部、手臂、脚部和腿部肿胀、出血风险增加等。
因此在接受治疗之前,患者和家属应该与主治医生/研究团队进行深入、坦诚的沟通,详细了解后再接受治疗。
结语
美国食品药品监督管理局(FDA)批准的CAR-T疗法Kymriah®和Yescarta®改变了B细胞恶性肿瘤的治疗选择。尽管取得了这些成功,但挑战仍然存在,特别是在将CAR-T疗法扩展到实体瘤和某些血液恶性肿瘤(如AML)方面。不过相信随着研究的不断深入,CAR-T细胞疗法终将在恶性肿瘤的治疗版图中,占据不可或缺的一席之地,为更多陷于绝境的患者带来重生与希望。