编者按:在第16届全国病毒性肝炎慢性化重症化基础与临床研究进展学术会议上,陆军军医大学西南医院王宇明教授聚焦重症肝病救治极限展开深度探讨。本刊特邀王宇明教授分享其临床研究与实践成果,直面国内晚期肝病特别是肝细胞癌(HCC)患者多、随访不规范、诊疗误区等现实痛点,围绕如何实现HCC患者利益最大化,明确了内科全程参与的核心诊疗原则与多学科协作(MDT)的关键思路。同时,王宇明教授结合4例乙型肝炎病毒(HBV)相关HCC极限救治病例,复盘诊疗过程与疗效,提炼出复查、诊断、治疗的实操要点,并着重强调慢病管理对遏制肝病进展的重要意义,为临床重症肝病的救治提供了宝贵的实践参考。
 内科核心:全程管理与MDT协作
内科核心:全程管理与MDT协作王宇明教授在长期临床实践中发现肝病患者存在以下几个现象:①因缺乏健康意识或对疾病认知不足,未能定期检查和随访,导致发现疾病时已至晚期;②经济条件的限制和医保覆盖不足亦是影响国人健康管理及疾病治疗的重要因素;③一旦发现HCC,思想打击极大,往往到处乱求医;④普遍认为“长痛不如短痛”,常常希望首选手术治疗;⑤当前,癌肿处理后的随访治疗普遍很不规范,普遍误区是各个学科总有少数人“王婆卖瓜自卖自夸”,患者也常常把其他亲朋好友的成功经验简单移植到自己身上。
关键问题是如何实现病人利益最大化?王宇明教授认为,当前HCC病人的自然就诊过程比较特殊,慢性乙型肝炎(CHB)患者长期由内科特别是感染肝病专家进行处理和随访;其次,HCC最初发病时往往是找自己的经治医生,或寻找著名感染肝病专家;第三,除了内科治疗外,感染肝病专家对于所有处理手段都是旁观者,有利于公正和客观地推荐到最恰当的专科进行处理;第四,HCC发现越早,处理越简单,而内科处理和随访越长,专家的经验越丰富,成功率也越高;同时,抗病毒治疗、靶免药物治疗、介入治疗、立体定向放射治疗(SBRT)及各种支持疗法都是内科的特长。
王宇明教授分析内科医生在HCC的处理与随访中的角色关系有三条:一是所有阶段:内科参与,贯穿始终;二是关键节点:博众所长,优选方案(MDT);三是其他时间:内科为主,集思广益。
王宇明教授的职业生涯中体会到,与国家体制相关的民众保健和慢病管理一直是长期困扰的问题。近年问题较为突出,系因各种原因致使慢性肝病病人不看病和复查间隔延长的情况日益增多,致使就诊率下降。同时,肝脏作为沉默的器官十分迟钝,一旦觉察往往成为极限病人。此外,大医院门庭若市和小医院门可罗雀同时存在,一方面大医院因人满为患而超负荷运转,另一方面小医院则心有余而力不足。在难以做到真正的救死扶伤时,住院经常退而求次,变成人文关怀和支持治疗。为此,“发展才是硬道理”,延长生命乃至救活和恢复健康才是根本目的。需要集思广益,积极应对,最大限度挽救病人生命。
绝处逢生:四例极限救治实录案例一
62岁男性患者,父亲有胰腺癌史。2021年5月发现消瘦(80 kg→65 kg),于外院CT检查显示右肝HCC占位(12.9×17.4 cm ),右肺下叶背段肺动脉栓塞。2021年5月13日到我院就诊入院,检测示乙肝表面抗原(HBsAg)<0.05 IU/mL,谷丙转氨酶(ALT)116 IU/L,甲胎蛋白(AFP)571.6 ng/mL,异常凝血酶原(APT)158 890 mAU/mL,2021年5月19日行肝脏MRI检查显示肝内多发占位,考虑肿瘤性病变(巨块型肝癌)伴肝内转移,门静脉癌栓,局部肿瘤内出血。
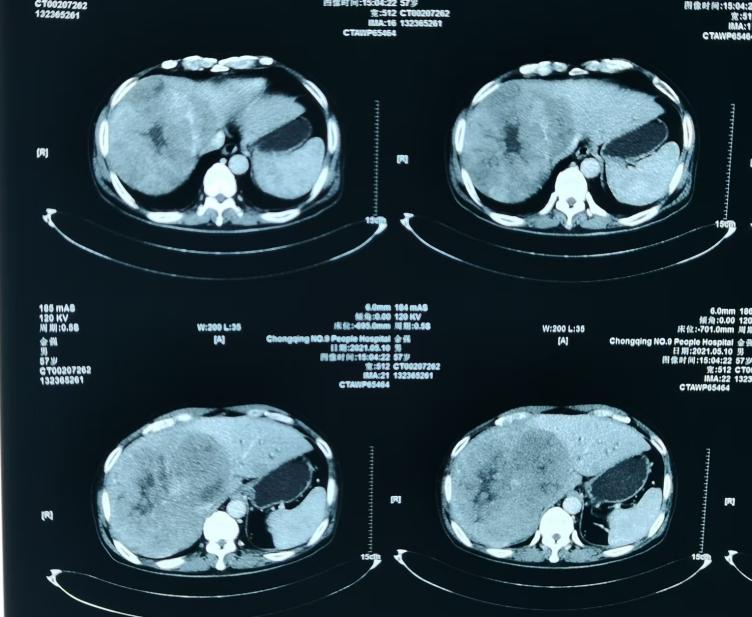
治疗前肝脏MRI影像
注:2021年5月19日肝脏MRI影像,提示巨块型肝癌,伴肝内转移,门静脉癌栓,局部肿瘤内出血。
遂后采用SBRT(TOMO)、仑伐替尼+单抗等内科综合治疗。2021年8月19日复查ALT 19 IU/L,AFP 22.5 ng/mL,肝脏CT显示肝右叶区为主巨大团块状占位范围减少。其后患者在当地医院常规随访,期间复查CT显示肝脏占位范围明显减小。2026年1月13日来院复查ALT 205 IU/L,总胆红素(TBil)58.1μmol/L,肝癌5项(-),肝脏超声造影提示肝右前叶上段低回声(49×26 mm)及肝左叶内低回声(19×17 mm)考虑肝肿瘤术后改变,肝硬化,肝内胆管扩张,增加双环醇等抗炎保肝药物。2026年2月26日来院复查ALT 17 IU/L,TBil 37μmol/L,肝癌5项(-),继续原方案治疗。
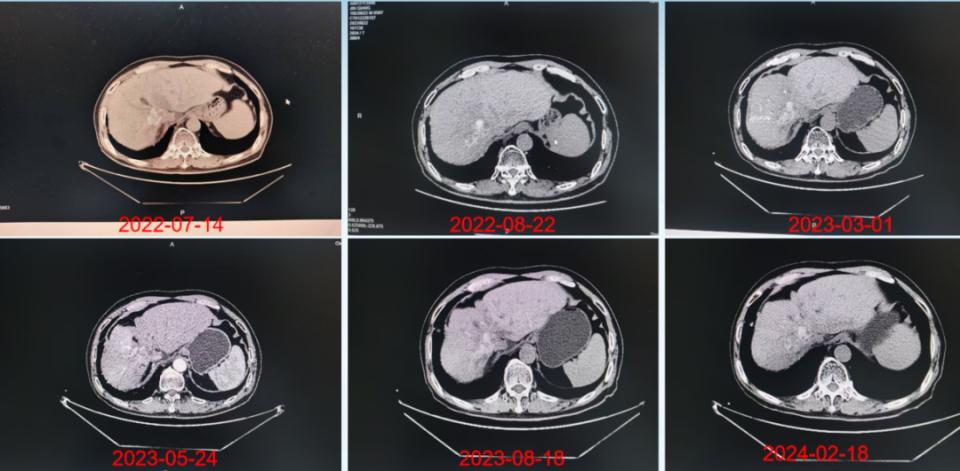
治疗随访期间肝脏CT影像学的变化
注:2022-07-14(胸部CT显示:肝右叶占位,其内少许碘油沉积/出血可能,肝左叶结节状致密影)。2022-08-22(对比2022-07-14胸部CT,肝癌介入术后改变,肝右叶占位,体积较前稍缩小、仍强化)。2023-03-01(对比2022-8-22胸部CT,肝癌介入术后改变,肝右叶碘油沉积较前减少,术区病灶活性残存)。2023-05-24(上腹部CT增强:对比2023-3-1CT,肝癌介入术后改变,肝右叶碘油沉积较前减少,术区病灶活性残存可能)。2023-08-18(对比2023-05-24日CT片,肝癌介入术后改变,肝右叶碘油沉积,术区病灶活性残存)。2024-02-18(对比2023-08-18日CT片,肝癌介入术后改变,肝右叶碘油沉积,术区病灶活性残存)。
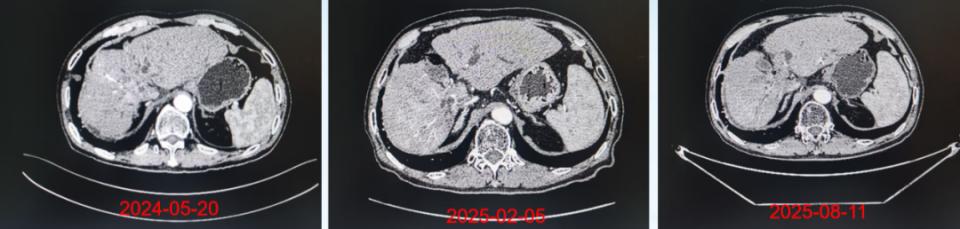
治疗随访期间肝脏CT影像学的变化
注:2024-05-20(胸部CT扫描:临床提示肝恶性肿瘤放疗后,肝左右叶胆管交界处可疑增多软组织影,肝内胆管扩张,胆管细胞癌?其内多发斑片状高密度影,胆管结石?出血?)。2025-02-05(对比2024-02-18日CT片,肝癌介入术后改变,肝右叶碘油沉积,术区病灶活性残存)。2025-08-11(肝癌介入术后病史,对比2023-05-24上腹部增强CT、胸部CT,肝癌介入术后改变,肝右叶病灶范围较前稍增大并不均匀强化,提示活性残存可能,其内碘油沉积稍减少)
案例二
77岁女性患者,有冠心病、高血压史,女儿有HBV感染史,30岁曾行胃大部切除手术。2019年患者在当地医院体检发现肝占位,直径约1 cm,无腹痛、反酸、嗳气、恶心、呕吐、呕血、黑便、食欲下降等症状,未引起患者及家属重视,未给予特殊处理,患者也未进行正规复查。
2021年1月无明显诱因出现反复右上腹隐痛不适,呈阵发性疼痛。
2021年5月7日到我院其他科室住院查腹部彩超提示:肝实质回声增粗,肝囊肿,肝右前叶不均匀低回声,肝癌?癌胚抗原(CEA)4.43 ng/mL、AFP、糖类抗原199(CA199)正常,经止痛对症处理,腹痛缓解。患者家属曾于2021年5月7日独自来我处咨询,建议行肝脏特异性MRI(普美显)检查明确诊断。2021年5月17日患者来我处查HBsAg 83.05 IU/mL, ALT 20 IU/L,HBV DNA 9.41×103 IU/mL,因2次肝脏特异性MRI(普美显)检查失败,建议采用彩超造影检查(后患者因心脏问题未行检查),门诊以“CHB、肝硬化、HCC”准备收治入院,采用恩替卡韦(ETV)抗病毒等治疗,并拟采用靶向+螺旋断层放疗(TOMO)等综合治疗。2021年5月21日患者于外院行PET/CT检查提示:肝VIII段巨块型占位,大小约5.1×4.5 cm,代谢高于本底,结合病史,肝癌不除外。
患者治疗前的肝脏影像学
2021年5月24日进行住院治疗,完成TOMO治疗后于2021年6月10日出院,继续ETV等治疗,后因索拉菲尼出现不良反应停药。2021年7月15日来院复查ALT 16 IU/L,HBV DNA(-),MRI显示肝S8段占位,HCC可能,食管裂孔疝。继续采用ETV及索拉菲尼等治疗。2021年10月28日来院ALT 16 IU/L,HBV DNA(-)。MR增强显示肝右叶近膈顶PHC,肝硬化,脂肪肝。继续ETV等治疗并随访。2026年2月3日来院复查,HBsAg 0.31 IU/mL, ALT 11 IU/L,HBV DNA(-), MR增强肝右叶近膈顶PHC明显缩小并固化。
案例三
71岁女性患者,哥哥和弟弟均有肝癌史并死亡。患者2021年被发现HBV感染,未采取任何治疗措施。
2022年12月因出现全身浮肿、黄疸、腹部肿胀、食欲减退等症状于外院诊断为肝硬化,后转入西南医院治疗,病情好转后于2023年1月出院。
2023年1月6日为进一步诊疗至我科就诊,查HBsAg 493 IU/mL, ALT 235 IU/L,TBil 249μmol/L,腹部CT提示肝V段占位,考虑肝癌伴肝内转移可能,入院后积极采取TAF抗病毒及抗炎保肝等支持治疗,并完善相关检查。
2023年1月18日行PET-CT检查提示,肝右前叶肿块伴坏死,氟代脱氧葡萄糖(FDG)代谢异常增高,符合肝癌表现;肝硬化,门静脉高压,腹腔少许积液。根据患者实际情况,除支持治疗外,提出其他备选方案:①肝移植;②颈动脉化疗栓塞(TACE)或射频(RF)+精准放疗。后患者在陆军军医大学大坪医院采用肝移植治疗,经肝移植后病情明显好转,在院外随访,生活如常(相关资料正在整理中)。
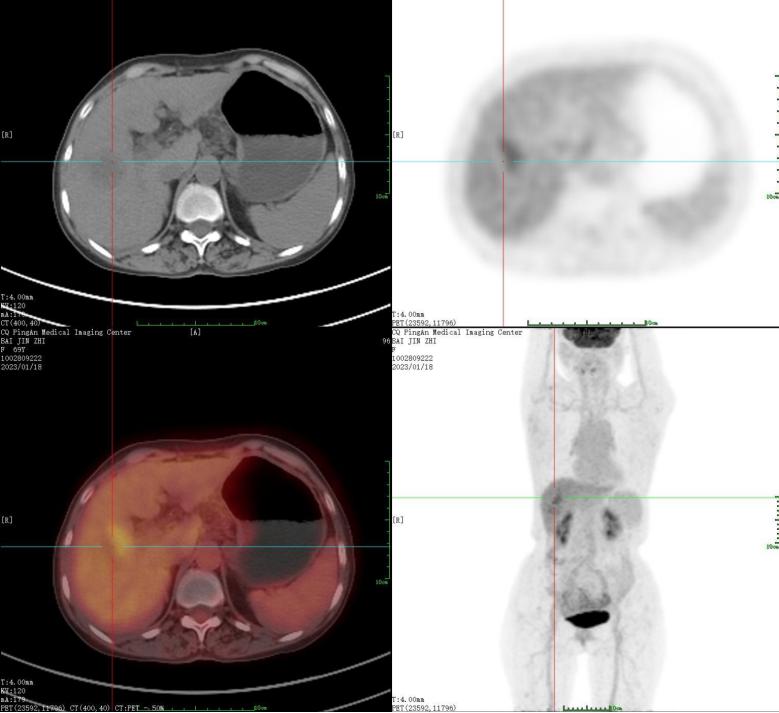
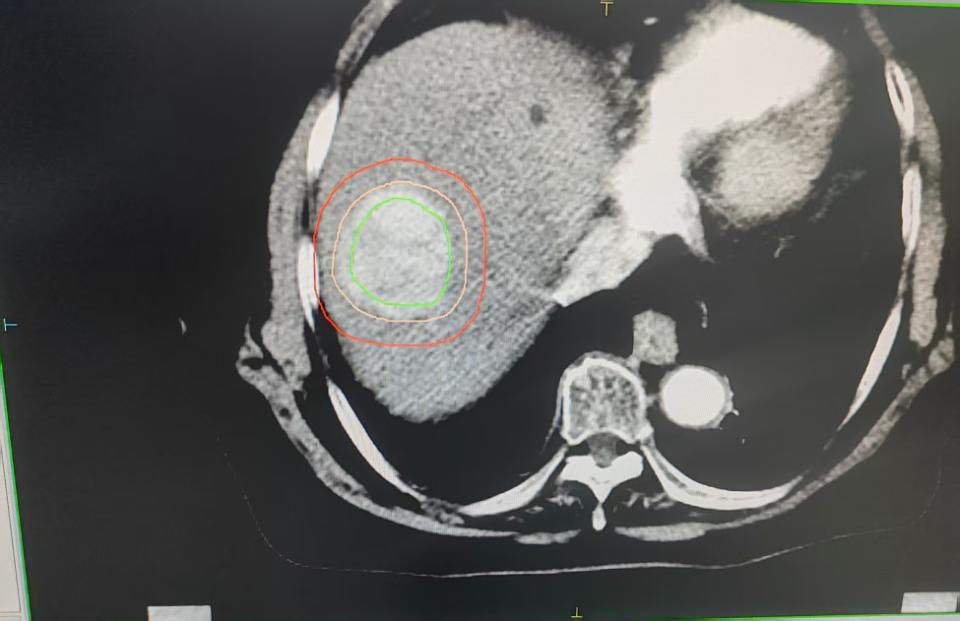
患者PET-CT检查的肝脏影像学特征
注:患者于2023年1月18日行PET-CT检查,影像显示肝右前叶低密度影,直径约35 mm,周围放射性摄取增高,SUVmax约3.5,中心放射性摄取缺失,提示肝右前叶肿块伴坏死,FDG代谢异常增高,符合肝癌表现,请结合临床。
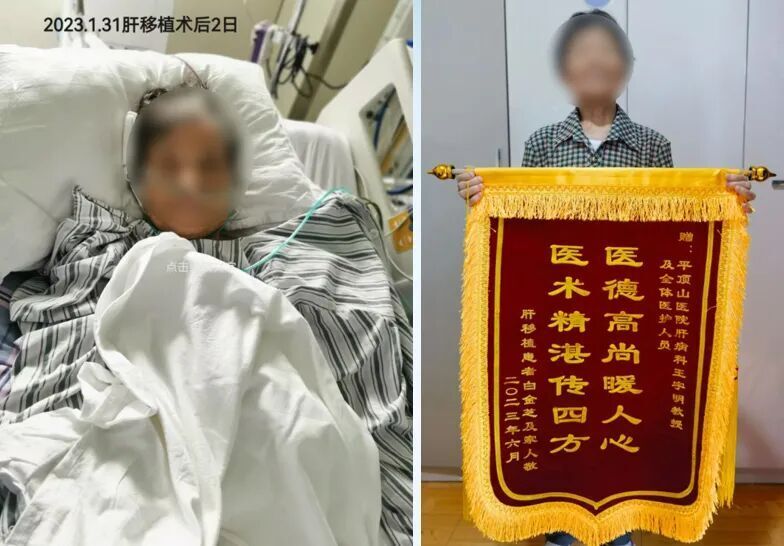
肝移植住院期间和肝移植恢复后的状态
注:左图为肝移植住院期间时的状态;右图为出院后的状态。
案例四
47岁男性,吸烟史(20支/日×20余年),饮酒史(按乙醇含量约60 g/日×20年)。弟有HBV感染史(已自发清除),父亲已故,母亲健在,兄弟姐妹健在。过去从未做任何检查。
2025年12月患者无诱因反复出现上腹持续性胀痛,自服胃药无明显改善。
2026年1月23日于外院查上腹部CT平扫检查,显示肝左叶占位(97×90 mm)。两天后突然出现腹痛加剧且不能缓解,来我院急诊,我院以“腹痛待查”收治入院。入院后查房见痛苦面容,板状腹。2026年1月26日查凝血酶原活动度(PTA)83%,HBsAg 1370 IU/mL,ALT 52 IU/mL,AFP 678.4 ng/mL,甲胎蛋白异质体(AFP-L3)4.8%,APT 11991 mAU/mL。2026年1月26日CT增强显示肝左叶占位(95×110 mm),考虑肿瘤,并提示破裂出血可能。
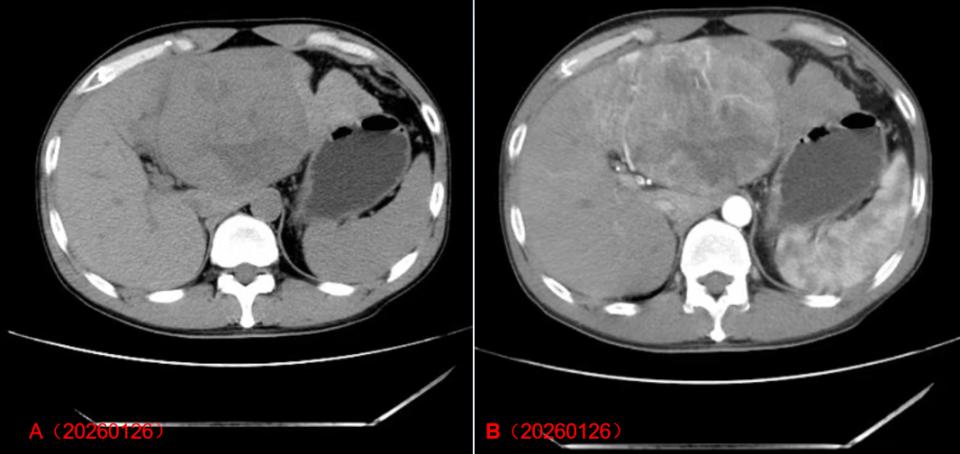
HCC患者入院时CT增强影像学特征
注:图A、B是术前2026年1月26日CT增强影像。影像显示肝左叶占位(95×11 mm),考虑肿瘤,并提示破裂出血可能。
入院后根据检查结果,遂立即采用ETV 1 mg 1次/日抗病毒等治疗。考虑到患者肝脏肿瘤破裂出血,请普外科刘清华主任会诊后考虑有急诊手术治疗,并于2026年1月27日在全麻下行“开腹探查:复杂肝叶切除(左半肝切除)+门静脉切开取栓+胆囊切除术”,术中见巨大肿瘤(13×11×9 cm),肿瘤表面破裂,大量血凝块堆积。病理活检提示肝左叶中分化肝细胞性肝癌(假腺样)。手术后予以止痛、护肝、营养支持等治疗,术后患者曾出现发热,经抗感染等治疗后症状好转。
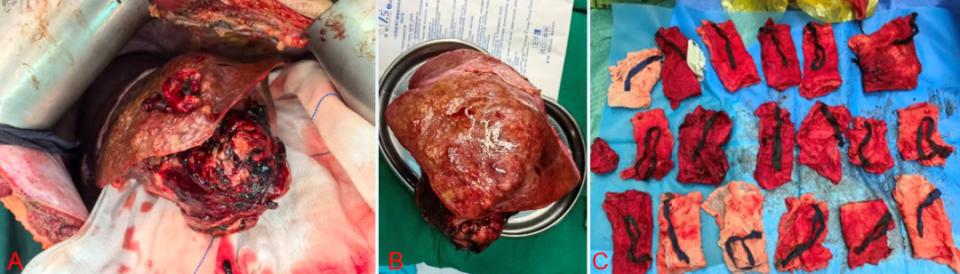
HCC患者术中肝脏所示
注:图A(术中所见巨大肿瘤,约13×11×9 cm大小,肿瘤表面破裂,大量血凝块堆积);图B(切除的部分肝脏);图C(术中所用止血纱带)。
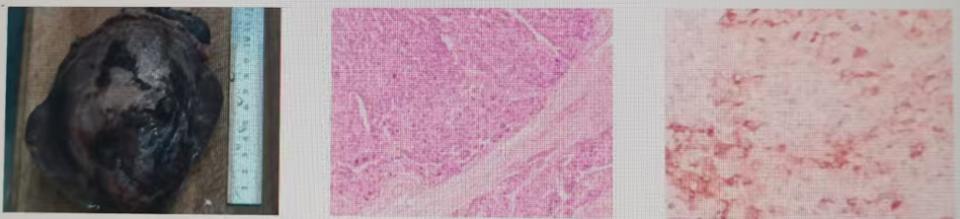
HCC患者肝脏标本病理检查结果
注:<肝左叶>中分化肝细胞性肝癌(假腺样),肿瘤大小11.9×11.7×8.8 cm,癌组织侵犯肝脏被膜,MVI:M1,未见神经侵犯,切缘无癌。周围肝组织见炎细胞浸润伴纤维组织增生,局部结节样生长,GS分级:G2S3-4。
术后于2026年2月3日行薄层CT平扫检查,显示肝左叶切除术后改变,术区炎性渗出性改变。2026年2月8日再次复查薄层CT平扫,显示肝左叶切除术后改变,术区炎性渗出性改变较前吸收减少。术后患者恢复情况尚可,复查肝功能等正常,病情明显好转后出院,于2026年2月9日出院,并继续院外规律采用“ETV 1 mg、仑伐替尼”治疗。
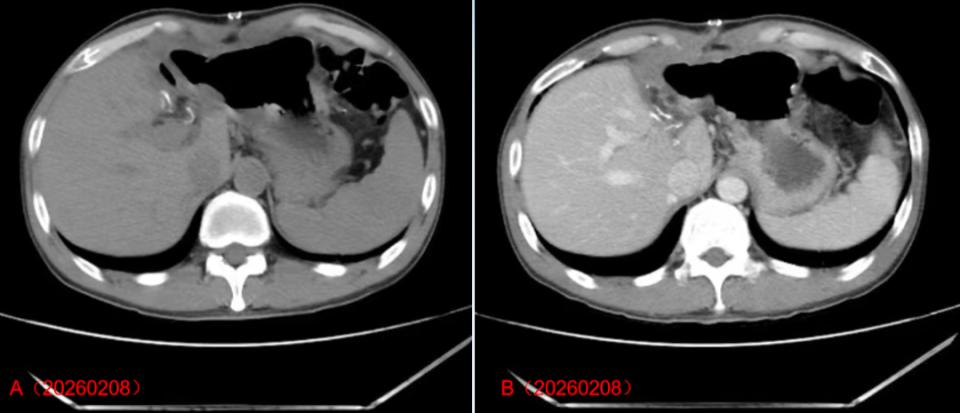
HCC患者肝脏手术后的影像学特征
注:图A、B是术后2026年2月8日CT增强影像,显示:肝左叶切除术后,切缘多发结节状、条状致密影,术区脂肪间隙模糊、见斑片状低密度影,增强扫描未见异常强化灶。提示肝左叶切除术后改变,术区炎性渗出性改变,右侧腹壁软组织肿胀。
2026年3月9日再次返回入院,入院后查房查体未见异常。2026年3月9日MRI增强显示:肝左叶切除术后改变,右侧腹壁软组织稍肿胀,肝周见少量积液,肝胃间隙见多个弥散受限信号结节。查ALT 35 IU/mL,HBV DNA 1.38×103 IU/mL,肝癌谱(-)。住院期间予以替雷利珠单抗200 mg静滴免疫治疗,现患者恢复可,于2026年3月10日出院,出院后继续ETV抗病毒及仑伐替尼+特雷丽珠单抗等治疗。

2026年3月9日返院复查时的状态
总结王教授通过多年临床实践指出,4例极限病人可谓名副其实:病例1为62岁,肝多发占位,最大为18 cm巨块型,伴肝内转移;病例2为77岁,CHB+HCC伴肝内转移,同时有冠心病、高血压;病例3为71岁,家族中多人死于HCC,本次肝多发肝癌伴肝衰竭表现。病例4为47岁,从无就诊史,首发为急腹痛,发现巨大13 cm HCC破裂大出血和板状腹。按照长期临床所见,这些病人基本上通常都作为不治之症处理,充其量只做支持治疗,以减轻痛苦,延长生命。而王教授则是通过联系其他相关学科,采用积极救治措施,挽救了生命。其中2例系用价廉物美的SBRT,达到了近5年的完全控制;1例通过肝移植达到彻底康复;最后1例则是通过急诊根治切除,获得满意疗效。用4例病人及其亲友的话说,他们都是通过医生“妙手回春”,“捡到一条命”。
为了提高临床救治成效,王宇明教授分析提出如下救治细节处理:由于影像学结果误差与漏诊常见,内科医生应该亲力亲为阅片,确保准确无误;同时完整的肝癌五项包含AFP、AFP-L3和APT加上GALAD/HCC评分有助于避免漏诊;NUCs抗病毒治疗应放宽适应证,患者需规律用药并接受定期疗效监测;处理原则是以人为本,内科肝病专家的核心角色应该贯穿始终,因为外科手术完成以后,后续诊疗工作属于内科范畴。正如国外的肝移植中心的主任通常由内科专家担任,这从另一个侧面印证了感染肝病内科专家在综合诊疗体系中的重要性。最应该强调的是,加强慢病管理至关重要,因为它是遏制疾病进展的关键措施。
分析这4例极限病人的经验教训,王宇明教授分析提出如下预防措施:①从内科角度看应该重视以下方面,国人HBV相关HCC特别是伴肝硬化者发病风险高且预后差,家族史有重要参考价值;②长期定期复查原则是无异常者每3个月行常规复查,每6个月行全面复查;有则按“123”原则,即高风险者前三个月每月查一次,低风险者则顺推1、2、3个月,即第1、3、6月分别查一次;③近年此原则执行不佳,但至少应该3个月复查一次。
王宇明教授总结这次专题报告:在近年经济形势下,慢性肝病病人就诊率和复诊率均明显下降,加上肝病特别是HCC的隐袭发展特点,极易突发重症甚至进展至极限救治状态,且该情况正逐渐成为常态;当前大小医院承受重压,明显影响到疗效和转归;充分发挥内外科专家的专业特长,开展MDT多学科联合救治至关重要;内科的各阶段抗病毒和支持治疗,外科的手术切除以及跨科的介入疗法均各取所长,中晚期则以靶+免或SBRT为主;虽然钇-90微球内放射治疗是后者重要补充或替代,但是我们的研究证明SBRT价廉物美(二者价格差异高达20-30倍之多),简便易行,在当前临床中不失为切实可行的优选方案。最后,改进保健体系,未雨绸缪,加强慢病管理,防患于未然是今后的关键措施。