编者按
无论是发病率、住院率还是死亡率,心力衰竭(HF,简称“心衰”)均呈持续上升趋势。同时,糖尿病患者的心衰风险显著增加,构成临床管理的重要难点。在京医论坛-第十四届北京老年内分泌研讨会上,华中科技大学同济医学院附属协和医院曾天舒教授围绕“糖尿病患者的心衰负担及其管理”主题,进行了深入且精彩的分享。

曾天舒 教授
教授、主任医师、博士研究生导师
华中科技大学同济医学院附属协和医院内分泌科主任
兼任
中国医师协会内分泌代谢科医师分会副会长;中国生物物理学会临床罕见代谢病分会会长;中华医学会内分泌学分会委员、基础学组副组长;中国康复医学会糖尿病预防与康复专业委员会副主任委员中国民族卫生协会内分泌代谢分会副主任委员湖北省医学会糖尿病学分会主任委员;中国肥胖联盟(COF)常务理事中国老年学和老年医学学会老年病学分会常务委员、代谢病专委会主任委员;中国微循环学会基层慢病管理专委会常务委员;湖北省医师协会内分泌代谢科医师分会副主委湖北省医院管理学会临床营养管理专委会副主委;湖北省医学会内科学分会常务委员Current Medical Science,临床内科杂志,临床心血管病杂志编委;中华内分泌代谢杂志通讯编委。中华医学会医学伦理学分会科研伦理学组成员武汉市医学伦理委员会副主任委员湖北省医学伦理委员会委员
我国HF疾病负担大,早期预防是关键
全球范围内,HF患者数量众多,其中亚洲HF患病率与西方国家相当(1%~1.3%)。在我国,HF患病率呈持续上升趋势:据估计,我国≥35岁HF患者约890万[1];2012~2015年,≥35岁、55~64岁、65~74岁及≥75岁人群HF患病率分别为1.3%、1.6%、2.1%和3.2%,过去15年间,HF总患病率增长了44%[2];仅我国北方地区,射血分数保留型心力衰竭(HFpEF)患病率达3.5%[3]。
尽管我国HF患者药物达标率有所提升,但仍低于指南要求。2022年数据显示,患者出院后1、3个月及1年时,血管紧张素受体脑啡肽酶抑制剂/血管紧张素转换酶抑制剂/血管紧张素Ⅱ受体拮抗剂(ARNI/ACEI/ARB)达标率分别为21.3%、23.6%和25.2%,β受体阻滞剂达标率分别为22.9%、24.9%和23.9%[4]。
与此同时,HF的病死率居高不下。患者住院后30天、1年及5年病死率分别为10.4%、22%和42.3%[5]。且随着住院次数增加,患者生存期明显缩短:住院1次为2.6年,4次仅1.3年[6]。其生存率与多种恶性肿瘤相当——男性HF患者1年生存率为86.4%,与前列腺癌(93.1%)相近;女性为83.4%,介于乳腺癌(95.2%)与结直肠癌(78.7%)之间[7]。
作为所有心血管疾病(CVD)的终末阶段,HF背后存在着一个庞大的“高危后备军”。其中,我国糖尿病患者已超过1.4亿,高血压患者达2.5亿,冠心病患者有1100万[8],均为HF的高发人群。此外,不健康生活方式、感染、肺部疾病、贫血、肥胖、肾病、睡眠呼吸障碍、药物不良反应及甲状腺功能异常等,也可能诱发HF。
HF的疾病进展具有渐进性特征,因此关注早期预防是其有效防控的关键。2018年中国《中国心力衰竭诊断和治疗指南》(简称《心衰指南2018》)将HF分为ABCD四期,明确HF存在疾病起始、进展早于首次症状出现的特点[9]。临床证据显示,控制HF危险因素、治疗无症状的左心室收缩功能异常,有助于延缓甚至防治HF的发生[10]。从HF分期来看,防控可分为预防和治疗两个阶段,其中预防阶段(A期、B期)的干预尤为重要:A期治疗目标是控制HF危险因素,B期治疗目标为减少心肌损害、延缓心室重构,进而预防HF症状出现[11,12]。
心力衰竭:一种未被充分重视的糖尿病并发症
根据《中国心力衰竭诊断和治疗指南2024》(简称《心衰指南2024》)推荐[13],干预危险因素是HF预防的第一步。高血压、血脂异常、糖代谢异常、利钠肽升高的人群,以及存在糖尿病、肥胖、吸烟饮酒等情况的人群,均易引发CVD,进而可能发展为HF。
糖尿病会引发高血糖、胰岛素抵抗和高胰岛素血症,进而产生一系列有害影响,推动糖尿病HF发展。这些有害影响涉及炎症、血脂异常、内皮功能障碍,可引发冠状动脉疾病和缺血性心肌病;同时,还会导致心肌细胞肥大/左心室肥大,激活肾素-血管紧张素-醛固酮系统(RAAS),带来纤维化,影响钙调控、脂肪酸利用及形成晚期糖基化终末产物(AGEs),最终造成自主神经功能障碍,共同导致糖尿病心肌病。上述病理改变,加上冠状动脉疾病、缺血性心肌病等,共同导致糖尿病HF的发生。
从数据来看,与非糖尿病男性和女性相比,糖尿病男性和女性的年龄校正HF相对风险分别为2.20和5.37,且糖尿病患者(无论男性还是女性)每100患者年的HF发生率,都远高于非糖尿病患者。一项研究选取2个社区中至少存在1个HF危险因素(高血压、肥胖或T2DM)的982例患者,分为T2DM组(n=431)和非T2DM组(n=551),通过超声心动图评估有HF风险但无症状的两组患者心肌收缩和舒张参数变化。随访2年余发现,与非T2DM组相比,T2DM组的整体纵向应变(GLS)显著减少;在T2DM组和非T2DM组中,左室充盈压力都有所增加,但两组间无差异[14]。这表明即使没有症状,糖尿病患者的左心室功能和心室充盈压力也在隐匿性恶化。
2022年,美国糖尿病协会(ADA)发布《心力衰竭:一种未被重视的糖尿病并发症》[15]。该报告指出,HF是糖尿病常见并发症,糖尿病HF患病率高达22%;同时,HF是糖尿病患者最常见的心血管疾病首发症状,且糖尿病与HF互为独立高危因素,因此强调要重视糖尿病患者HF问题。
2024年,欧洲心力衰竭协会(HFA)/欧洲心脏病学会(ESC)心肌病和心包疾病工作组联合发布《2024 HFA-ESC临床共识声明:糖尿病心肌病》,对糖尿病心肌病新旧定义进行了对比[16]。原定义为在不伴有冠心病、高血压和/或肥胖的情况下,发生的与糖尿病相关的心肌结构/功能异常,但该定义临床应用受限,因为只有极少数糖尿病患者不伴其他因素出现这种情况;新定义则认为,在糖尿病存在的情况下出现的心肌收缩和(或)舒张功能障碍,且糖尿病很少是心肌功能障碍的唯一原因,通常与肥胖、高血压、慢性肾病或动脉硬化疾病共同作用导致心肌损害。
糖尿病患者的HF预防与筛查
《心衰指南2024》细化了HF诊断流程,HF的诊断和评估依赖于病史、体格检查、实验室检查、心脏影像学和功能检查。其中,血浆利钠肽检测推荐用于HF筛查、诊断和鉴别诊断,以及病情严重程度及预后评估。出院前的血浆利钠肽检测有助于评估HF患者出院后的心血管事件风险。对于强烈怀疑为HF时,仍然需要进行超声心动图来判断心脏结构和(或)功能异常(图1)。
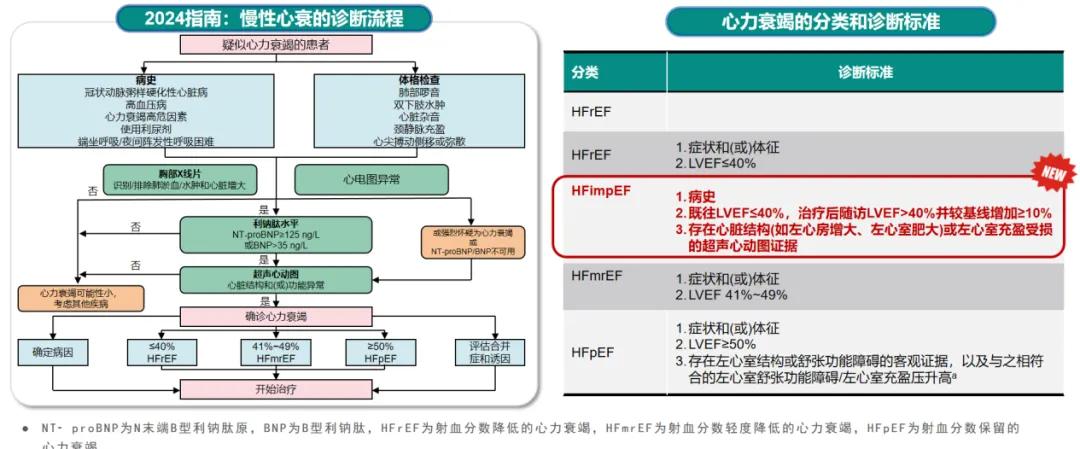
图1. HF的诊断流程和分类标准
HF分为四个阶段,与纽约心脏协会(NYHA)心功能分级存在对照关系:
阶段A:HF高危人群,无心脏结构或功能异常及HF症状/体征,患病人群包括高血压、冠心病等患者,无NYHA心功能分级;
阶段B:已发展为器质性心脏病,但无HF症状/体征,患病人群有左心室肥厚等,对应NYHA心功能分级Ⅰ级;
阶段C:有器质性心脏病,既往或目前有HF症状/体征,患病人群为器质性心脏病伴运动耐量下降等,对应NYHA心功能分级Ⅰ~Ⅳ级;
阶段D:器质性心脏病不断进展,经积极内科治疗休息时仍有症状且需特殊干预,患病人群为因HF反复住院等,对应NYHA心功能分级Ⅳ级。
不同分期的HF患者特点和管理目标存在差异:A期(有HF风险)患者无症状、体征,管理目标是控制危险因素,预防症状性HF,降低死亡率;B期(HF前期)同样无症状、体征,因此A~B期管理重点是建议养成健康生活习惯,如保持规律体育活动、正常体重和健康饮食,并依据临床实践指南控制血压[17]。
《中国糖尿病防治指南(2024版)》(简称《糖尿病指南2024版》)指出[18],糖尿病患者常伴有高血压、血脂紊乱等CVD重要危险因素,应至少每年评估CVD危险因素(图2)。CVD风险筛查时,依据患者症状和心脏结构异常分类,有相关症状或心脏结构异常者建议做冠状动脉疾病筛查、HF风险评估,糖尿病病程较长者筛查外周动脉疾病(PAD);CVD风险评估方面,糖尿病确诊后至少每年评估,内容含心血管病史、年龄等,要评估短期(10年)和长期(15~30年或终生)风险,对CVD总体风险的评估分层是预防和治疗的基础,评估模型有中国缺血性CVD风险评估模型、Framingham风险评估模型及最新的China-PAR模型。

图2. CVD的风险筛查和评估
有研究将1374例A期HF(如高血压、糖尿病等)患者随机分干预组和对照组,干预组对B型利钠肽(BNP)≥50 pg/ml的患者行心超检测并转介心血管专业医师治疗,结果显示该筛查联合跨学科干预可显著降低患者左室功能异常和HF发生率。基于此,2024年ADA指南推荐对A/B期HF人群进行BNP筛查并开展跨学科管理以预防HF;同时指南也推荐通过检测利钠肽水平对成人糖尿病患者进行无症状HF筛查,以延缓其进展到有症状的HF阶段[19]。
《心衰指南2024》更新强调,控制HF危险因素可延缓或预防其发生。高血压患者要控压,血脂异常和冠心病需调脂、使用他汀类药物;糖尿病患者需控糖,合并CVD等可用SGLT-2抑制剂;还要控制肥胖等其他危险因素、戒烟限酒;此外,利钠肽筛查高危人群,检测利钠肽水平并进行生活方式干预也至关重要(表1)。
表1. 控制HF危险因素有助于延缓或预防HF发生

糖尿病合并HF患者的管理亟待加强
《糖尿病指南2024版》推荐:伴HF的T2DM患者,应首选有HF获益证据的SGLT-2抑制剂。《心衰指南2024》推荐:HF合并糖尿病患者的血糖控制目标与无心衰患者相同。鉴于不同降糖药物对心衰的影响不同,应用时应个体化。指南推荐在合并CVD或心血管高危因素的糖尿病患者中使用SGLT-2抑制剂以降低HF住院风险。
《心衰指南2024》进一步明确了“新四联”方案在慢性射血分数降低的心力衰竭(HFrEF)治疗中的核心地位[13](图3)。推荐以ARNI/ACEI/ARB、β受体阻滞剂、盐皮质激素受体拮抗剂(MRA)及SGLT-2抑制剂为基础的“四联”联合治疗方案;同时强调为实现最大治疗获益,各类药物应逐步滴定至目标剂量或最大耐受剂量,并在治疗过程中密切监测患者的症状、体征、血压、心率、肾功能等临床参数;对于接受“新四联”治疗后仍存在症状或特定指征的患者,可根据个体化情况进一步联合伊伐布雷定、维立西呱、地高辛等药物,或考虑器械治疗以优化预后。
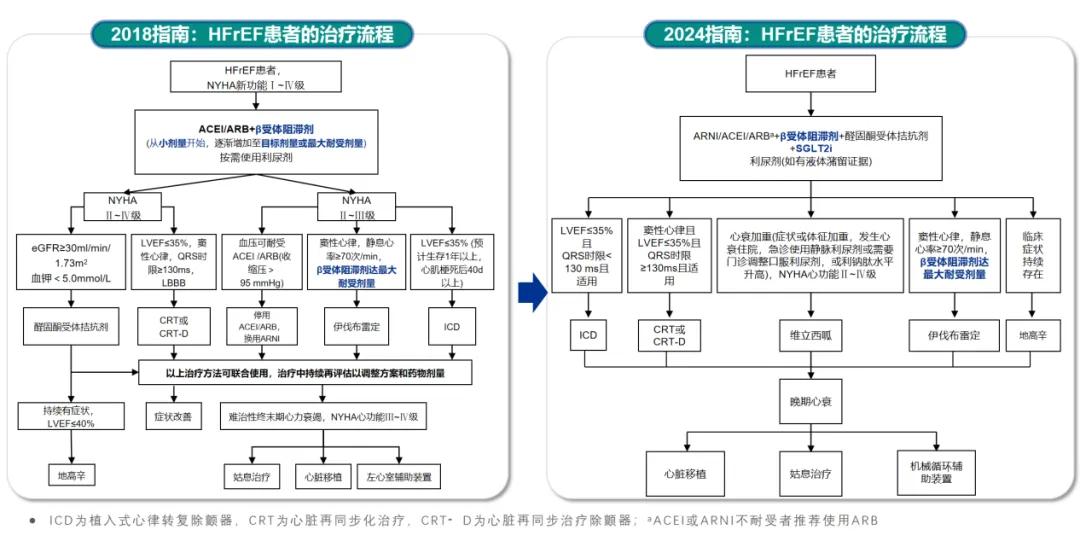
图3. 慢性HFrEF患者的治疗流程
《心衰指南2024》新增了针对HFrEF治疗起始或期间肾功能指标变化时的用药调整内容[13]。当使用ACEI/ARB、ARNI或SGLT-2抑制剂时,肾小球滤过压降低可能导致血清肌酐短暂增加,但坚持用药能改善预后、降低肾功能恶化速度。此时需评估肾动脉狭窄等因素,并根据血清肌酐增长、估算肾小球滤过率(eGFR)降低等肾脏功能指标,对ACEI/ARB/ARNI、MRA、SGLT-2抑制剂等有循证证据的HFrEF治疗药物进行相应调整,明确不同指标区间下,药物是继续使用、调整剂量还是停用等(表2)。
表2. HFrEF治疗起始或期间肾功能指标变化时用药的调整

根据2023年《美国心脏病学会杂志》(JACC)关于HFpEF的科学声明[20]:GLP-1受体激动剂、GLP-1/GIP双受体激动剂等改善代谢的新型药物在HFpEF领域的探索已成为研究热点。目前,多款药物的多项临床研究正在进行中,有望为改善代谢药物用于HFpEF的安全性和潜在疗效提供重要证据。
结语
HF已成为威胁我国人群健康的主要慢病之一,其高患病率、高复发率、高死亡率的“三高”特征,使其防治刻不容缓。从“疾病终末期管理”向“早期预防、危险因素干预、跨学科综合防控”转变,是未来HF管理的必然趋势。糖尿病患者作为HF的重点高危人群,更应尽早纳入系统筛查与分期管理,推动“早识别、早干预、早获益”。随着指南的不断更新与新型药物的临床实践推进,我国HF防治体系正由“被动治疗”迈向“主动防控”,有望实现真正意义上的全周期心衰管理。
参考文献
1. 国家心血管病医疗质量控制中心专家委员会心力衰竭专家工作组. 中国循环杂志,2021,36(03):221-238.
2. 中华医学会老年医学分会心血管疾病学组. 中华老年医学杂志,2021,40(5):550-561.
3. Epidemiology of heart failure. European Journal of Heart Failure 2020,22(8):1342-1356.
4. 杨杰孚, 等.中国HF中心联盟心力衰竭医疗质量报告(2022年). 中华全科医师杂志 2023,22
5. 心力衰竭合理用药指南(第2版)
6. Lin AH et al. Mil Med 2017; 182:e1932-7.
7. Mamas MA et al. Eur J Heart Fail. 2017;19:1095-1104.8. 中国心血管病报告. 20199. 中华医学会心血管病学分会心力衰竭学组.中华心血管病杂志2018 年10月第46 卷第10,760-789.10. Mahoto Kato. The Concept of Heart Failure: Chronic Diseases Accompanied by an Attack of Acute Exacerbation. Therapeutic Strategies for Heart Failure pp 1-1511. J Am Coll Cardiol. 2013 Oct 15;62(16):e147-239. 12. J Am Coll Cardiol. 2005 Sep 20;46(6):e1-82.13. 中华心血管病杂志,2024,52 (3):235-27514. JACC Cardiovasc Imaging. 2021 Feb;14(2):350-361.15. Rodica Pop-Busui, James L. Januzzi, et al. Heart Failure: An Underappreciated Complication of Diabetes. A Consensus Report of the American Diabetes Association[J]. Diabetes Care, 2022, 45:1670-1690.16. Eur J Heart Fail. 2024 Sep;26(9):1893 - 1903. doi: 10.1002/ejhf.3347. Epub 2024 Jun 19.17. Heidenreich PA, et al. J Am Coll Cardiol 2022,79:e263-e421.18. 中华医学会糖尿病学分会 . 中国糖尿病防治指南(2024 版)[J]. 中华糖尿病杂志, 2025, 17(1):16-139.19. Diabetes Care 2024;47(Suppl.1):S179-S21820. J Am Coll Cardiol, 2023. 81(18): p. 1810-1834.