
“吸两口就不喘了”“不舒服直接吸,是真的香”——
打开社交平台,搜索“哮喘用药”,这样的字眼比比皆是。在无数哮喘患者眼中,这支蓝绿色的吸入气雾剂,是随身携带的安全感,是发作时的救命稻草。
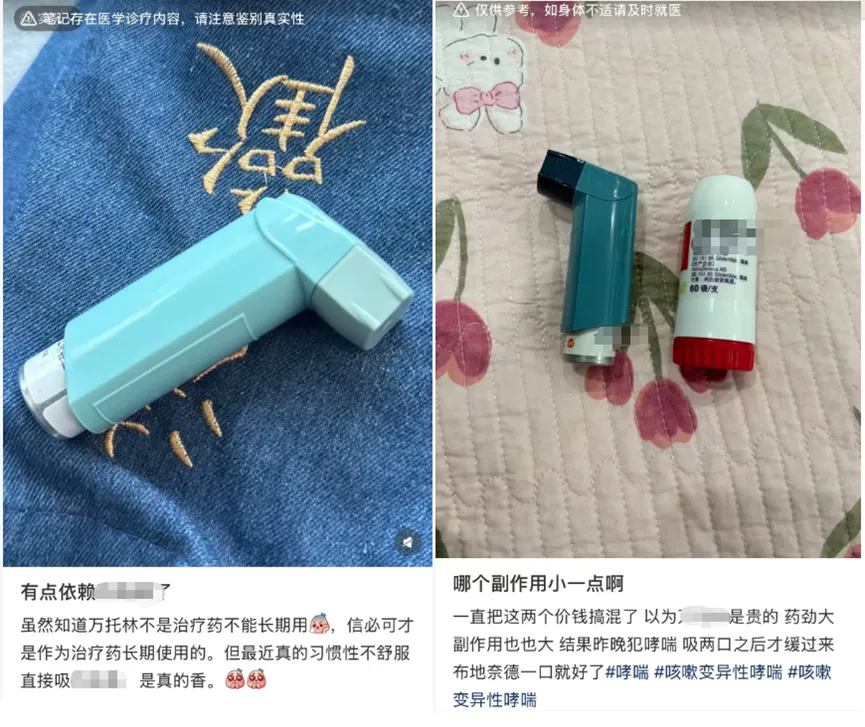
图源:小红书截图
在过去的半个世纪里,它被称为“哮喘急救金标准”。起效快、操作简单、价格低廉,从基层诊所到三甲医院,从轻度偶发到重度急性发作,枕边常备、包里随身,几代哮喘患者靠它度过一个又一个喘息的夜晚。
然而,这款用了半个多世纪的“老药”,被全球哮喘指南划出成人与青少年单药治疗推荐名单,移出首选治疗路径。
但直到现在,即便指南反复警示,大量患者依然习惯性地依赖它,还有医生坦言,不是专科的呼吸科医生,甚至根本没有特意去留意指南的变化。
那支蓝绿色的吸入器,如何从“救命稻草”变成“隐形杀手”?
从“救命药”到被指南收紧——SABA的百年沉浮时间倒回20年前,沙丁胺醇几乎是哮喘治疗的代名词。
彼时医学界对哮喘的认知,停留在“气道平滑肌痉挛”层面。把气道比作被捏紧的水管,气流受阻引发呼吸困难,而SABA(短效β2受体激动剂)就是快速松开水管的钥匙。这个逻辑支撑了SABA数十年的统治地位。
但近二十年的循证医学研究逐步揭示,哮喘的本质,是气道的慢性炎症,而非单纯的气道狭窄。就是这个转变,改写了整个治疗逻辑。
SABA的药理作用仅限于短暂激活β₂受体,扩张气道平滑肌。它不抑制炎症细胞浸润、不减少气道高反应性。反复刺激后,β₂受体发生内吞和磷酸化,下调现象出现,药物敏感性下降。同时,气道炎症持续存在,释放更多炎症介质,形成反弹性高反应——患者感觉“越喷越喘”。研究指出,即便是短期、规律地使用SABA,也会导致气道β₂受体功能下调,使药物效果越来越差。气道变得更加敏感——冷空气、花粉等轻微刺激都可能引发剧烈痉挛。
如果把气道炎症比作一堆持续燃烧的火,沙丁胺醇的作用只是短暂地“吹走表面的火苗”——它能让气道暂时打开、症状迅速缓解,却没有任何抗炎作用,无法扑灭火源本身。患者感觉“好了”,但底层的炎症仍在悄然蔓延,为下一次更猛烈的发作埋下隐患。
多项研究证实,SABA使用量与严重发作频率正相关。每年11罐以上者,近3年内几乎都会经历至少一次严重急性加重。极端情况下,β受体完全脱敏,SABA完全失效,患者只能靠机械通气或ECMO(体外膜肺氧合)维持。
正是基于这些证据,全球指南开始了根本性的转向:
● 2019年,全球哮喘处理和预防策略(GINA)率先启动转向:基于安全性考量,不再推荐青少年和成人单独使用SABA治疗哮喘;
● 2022-2023年,全球多国指南持续强化这一立场,明确SABA单药治疗增加死亡风险;
● 2024年,我国《支气管哮喘防治指南(2024年版)》发布,SABA单药方案移出“首选治疗路径”;
● 2026年,《中国支气管哮喘基层诊疗与管理指南(2026年)》在治疗药物中不再提SABA,在介绍这种药物时,指出不宜长期、单一、过度应用,并明确提示其风险。

图源:《中国支气管哮喘基层诊疗与管理指南(2026年)》
越用越喘,越救越险,为何38%的患者仍在滥用?明明风险确凿、指南明令禁止,为何SABA滥用现象依旧猖獗?
一项2022年发表于European Respiratory Journal的全球性研究(SABINA Ⅲ)显示:45.8%的轻度哮喘患者和35.6%的中重度哮喘患者,每年使用超过3罐SABA——总体而言,约38%的哮喘患者存在过度使用——GINA指南明确指出,过度使用SABA是哮喘相关死亡的高危因素[1,2]。

作为短效β₂受体激动剂(SABA)的代表,曾经它的优势无可替代:
起效快——几分钟就能扩张支气管,让窒息感瞬间消散,而ICS(吸入性糖皮质激素)起效慢(几天到几周),患者容易半途而废;
操作简单——轻轻一按,深吸一口;
价格低廉——一支仅二三十元。它几乎是每一位哮喘患者的“家庭必备药”,陪伴无数哮喘患者度过一个又一个喘息的夜晚。
现如今,在主流电商平台上搜索“沙丁胺醇”,大量药店在售。即便它是处方药,用户也只需简单勾选“已确诊疾病”,几秒内就能完成线上开方,几十元就能买到一支。很多患者“没有摸到规范诊疗的大门”,网络购药让自行购买SABA变得极其便利,导致近半自购者已达过度使用标准。

图源:某网上购药平台截图
而且,认知惯性太强也是滥用的重要原因。在过去几十年里,SABA一直是哮喘治疗的“标配”。这套理论培养了整整两代医生和患者。即便指南更新,这种“发作时吸一口”的思维模式,也很难在短时间内扭转。不少非呼吸专科医生,对近年来指南的根本性转变感知有限。有医生坦言,尽管对“抗炎缓解”的理念有所了解,但在实践中仍会建议患者长期用ICS-LABA(吸入性糖皮质激素/长效β₂受体激动剂)控制、急性期少量使用SABA——这其实是2019年以前主流指南的方案。
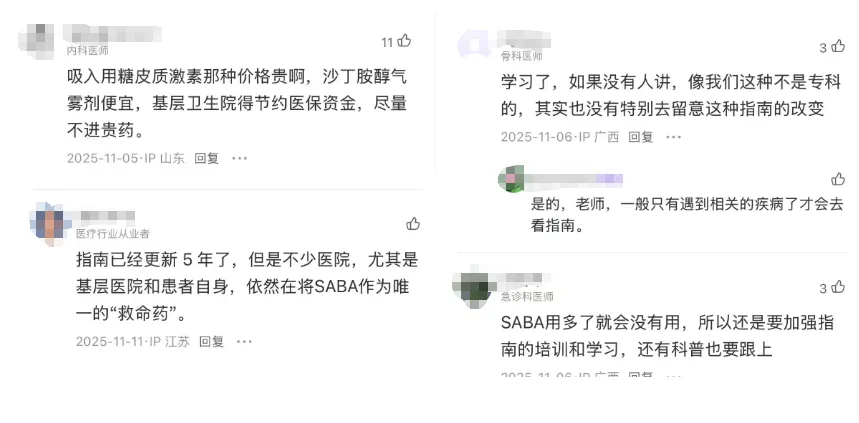
图源:丁香园医生网友留言截图
同时医生网友也直言,SABA价格极低,单支仅几十元,且吸入剂型为医保甲类报销。相比之下,新型复方制剂看起来“更贵”。虽然多项研究证实:SABA滥用的经济成本,远高于规范治疗。过量使用导致急性加重、住院、插管,产生的医疗费用是规范用药的数倍。看似省钱,实则因小失大。
如何科学用药不踩坑?抛弃SABA单药,不等于让哮喘患者无药可用,更不是让那支蓝绿色吸入器彻底消失。指南的真正意图,是让SABA回归它本该有的定位——应急备用,而非日常依赖。
现代哮喘管理的核心理念,要兼顾控制炎症和缓解痉挛。那么,正确的用药方案到底是什么?
应急缓解,不可长期、单一、过量使用
SABA仅用于哮喘急性发作时的应急缓解,药物说明书和GINA指南的推荐剂量,成人患者每次1-2喷、每天不超过8喷(以沙丁胺醇100μg/喷计算);儿童按需减量,具体剂量需遵医嘱。年用量建议不超过2罐——这是一个重要的警戒线。如果每月使用超过2次/周,或每年用量超过2罐,或已经形成自行购药的习惯,就说明哮喘控制不佳,必须立即到呼吸专科复诊。
使用时还需注意细节:喷前摇匀,喷时深吸气,喷后务必漱口。这个小动作很多人忽略,却是避免药物残留刺激咽喉、预防口腔念珠菌感染的关键。
抗炎优先,首选ICS-福莫特罗复方制剂
这是GINA和我国2024年指南共同推荐的首选方案,也是目前证据最充分的哮喘治疗路径。
ICS-福莫特罗的优势,可以概括为“一药两用”。ICS持续抑制气道慢性炎症,从根源减少发作,预防气道重塑——这是SABA做不到的事。而福莫特罗作为速效长效β₂受体激动剂,3-5分钟快速扩张气道,缓解症状,作用持续12小时以上。两者合二为一,轻度患者按需使用,中重度患者规律使用,一个吸入器同时进行控制与缓解。
这类药物已进入国家医保目录,价格大幅下降,起效速度与SABA相当,安全性、有效性全面碾压SABA单药。如果ICS-福莫特罗暂时不可及,可选择每日低剂量ICS加按需SABA——这一方案仍优于单用SABA,但SABA的使用必须在医生指导下严格控制。
不同人群精准避坑
对于儿童患者,用药更需谨慎。儿童哮喘的治疗原则与成人一致——抗炎是根本。但儿童对药物的反应、吸入技术、依从性都有其特殊性,必须在医生指导下使用,优先选择雾化剂型,重视长期抗炎治疗。
对于老年患者,尤其合并慢阻肺者,情况更为复杂。这类患者气道受损更严重,SABA过度使用的风险更高,必须严控用量,避免不良反应,同时积极评估是否合并其他心肺疾病。
当出现以下任何一个信号时:
● 喷药效果越来越差,原本1喷能缓解,现在需要2喷、3喷;
● 发作频率越来越高,间隔越来越短;
● 喷后出现心悸、手抖等不良反应。
请停用SABA,尽快就医。延误下去,急性加重的风险会直线上升。
结语:别让“救命药”,变成“夺命刀”曾经,它是雪中送炭的急救神器;如今,它是被时代淘汰的旧方案。医学的进步,从来不是否定过去,而是用更安全、更科学的方式,守护生命。哮喘治疗,早已不是“喷一喷就好”的简单事,抗炎治本,才是长久之道。
别再让枕边的“续命神器”,变成潜伏的健康杀手。请立刻转发给身边每一位哮喘患者、每一位临床医生,遵守指南、规范用药,守住呼吸底线,远离致命风险!
参考文献
[1] Bateman ED, Price DB, Wang HC,et al. Short-acting β2-agonist prescriptions are associated with poor clinical outcomes of asthma: the multi-country, cross-sectional SABINA III study[J]. Eur Respir J. 2022 May 5;59(5):2101402. Doi: 10.1183/13993003.01402-2021.
[2] Global Strategy for Asthma Management and Prevention (2019 update)
[3] Bateman, Eric D., David B, et al. “Short-Acting β2 -Agonist Prescriptions Are Associated with Poor Clinical Outcomes of Asthma: The Multi-Country, Cross-Sectional SABINA III Study.” European Respiratory Journal 59, no. 5 (2022): 2101402. https://doi.org/10.1183/13993003.01402-2021.
来源:医学论坛网
编辑:白术
审核:梨九
排版:蓝桉
封面图源:小红书截图