每个人的身体里,都有一支强大的“免疫军队”,它们时刻准备着抵御外来入侵者,保护我们的健康。当身体受到感染、炎症等刺激时,免疫系统会迅速做出反应,调动各种免疫细胞前往“战场”,消灭敌人。
然而,当免疫功能下降或失调时,这支军队的战斗力就会大打折扣。此时,那些原本可以被轻松消灭的“小敌人”,如细菌、病毒等,便有机会在体内肆意妄为,甚至发展成结节性病变。当下体检中心数据显示各种结节检出率极高,如肺结节。
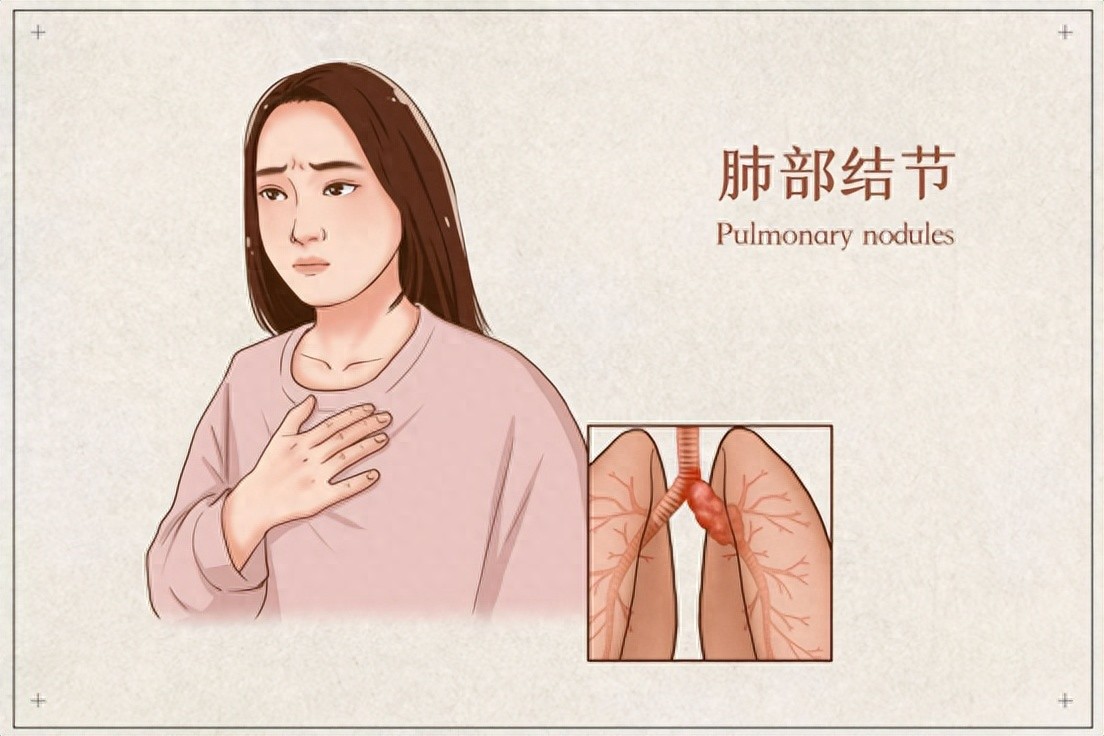
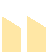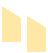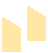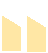
什么是肺结节?
肺结节的影像学定义是被肺实质完全包围、界限清楚且直径≤30 mm的病变。结节的形态分为实性或亚实性,亚实性结节可进一步分为纯磨玻璃结节(无实性成分)和部分实性结(含有磨玻璃成分和实性成分)。

肺结节成原因是什么?
感染性原因:
肺部感染,如肺炎、肺结核等,可以导致肺组织的炎症反应,最终形成结节。
非感染性炎症:
包括肉芽肿性炎症,这可能是由于机体对某些刺激物的异常免疫反应。
肿瘤性原因:
肺结节中可能包括原发性肺癌或转移性癌症,如腺癌、鳞状细胞癌等。
先天性因素:
某些遗传性疾病或胚胎发育异常可能导致肺部形成结节。
环境暴露:
长期接触某些有害物质,如石棉,可能增加肺结节的风险。
其他因素:
包括肺血管疾病和某些药物的使用,如某些化疗药物和免疫抑制剂。

发现肺结节,虽然不一定发展为恶性肿瘤,但一定要注意防止癌变。

肺结节有这2种变化要引起重视
一般来说,初次CT检查发现的肺结节,约有80%-90%都属于良性病变,但如果后续存在下面2种变化,可得引起足够重视!
NO.1结节出现持续性增大
几乎无变化、无生长情况的肺结节,通常属于良性;若后续甚至越长越小、位置发生移动(例如从上叶移到下叶),也多半与肿瘤情况无关。
但若结节直径以每年大于等于2毫米的速度增长,则恶性程度会显著增加!临床数据显示,持续增大的肺结节中,约有60%-70%确诊为肺癌。尤其是实性结节增长快于磨玻璃结节的情况,恶性风险更高。
NO.2形态变不规则、密度增加
良性的结节,在后续的随访过程中,通常能保持稳定,不会有明显形态、内部结构的变化。但恶性结节,却可能出现密度增加、形态不规则、内部结构改变等变化。
例如原本的磨玻璃结节转变为了部分实性、实性结节;部分结节边缘出现了分叶、毛刺,或是胸膜牵拉;结节内部出现了空泡征、支气管充气征等,都是我们需要高度引起重视的情况。
面对肺结节,既担心手术切除可能是多余的,因为结节可能是良性的,又害怕带着这个潜在的“炸弹”整天忧心忡忡。那么,有没有一种既不用手术又能有效应对结节的方法呢?实际上,从肺结节的形成到其恶变为肿瘤,都与人体自身的免疫力密切相关。


免疫的“特种部队”-NK细胞
在人体复杂的免疫系统中,NK(自然杀伤)细胞犹如一支训练有素的“特种部队”,常年进行巡逻。与其他免疫细胞不同,NK细胞拥有与生俱来的快速反应能力,无需预先“熟悉敌人”就能立即投入战斗。
研究表明,激活的NK细胞能够将肿瘤周围的T细胞活性提升近5倍,大幅增强整体免疫功能。
对于年龄较大、肺功能欠佳或合并其他疾病的患者,手术可能带来较大风险。浙江大学医学院附属第二医院的临床数据显示,在接受NK细胞干预的磨玻璃结节患者中,超过四成患者结节明显缩小,超六成患者炎症指标恢复正常,实现了清除病灶与保全肺功能的双赢。
即使是成功切除的肺结节,仍有复发风险。临床数据显示,术后接受NK细胞干预的患者,两年无复发生存率显著提升,有效防范了肿瘤的“卷土重来”。
肺结节的威胁不在于其当前尺寸,而在于对其潜在演变规律的忽视。现代免疫学的发展让我们有机会在病灶微小时期就采取行动,不必等到问题扩大才追悔莫及。