据世界卫生组织(WHO)统计,青光眼是全球首位不可逆性致盲眼病。更可怕的是,它早期几乎没有症状,等你看不清时,失去的视力已经回不来了。如果你的父母、兄弟姐妹中有人患过青光眼,这篇文章可能帮你保住后半生的清晰视界。
一、青光眼为什么会"传"给家人?
先做个区分:青光眼不是单一疾病,而是一类疾病的统称。最常见的两种类型遗传方式完全不同。
原发性开角型青光眼(占70%以上)属于多基因遗传。简单说,父母传给你的是"易感基因"——就像种子,遇上下雨(眼压升高)才会发芽。据《中国原发性青光眼诊断和治疗专家共识》,一级亲属(父母、子女、兄弟姐妹)患病,你的风险比普通人高4到10倍。
原发性闭角型青光眼则更多是"结构遗传"——眼球小、前房浅、房角窄这些解剖特征会代代相传,直接决定发病风险。
关键认知:遗传的是易感性,不是必然发病。但正因为风险高,你的筛查时间表建议比普通人提前至少10年。
二、为什么是30岁?这个节点怎么来的
临床上,开角型青光眼的高发年龄是40-60岁。但真相是:视神经的损害比症状早出现10年以上。
30岁左右,高危人群的眼压和视神经可能已经开始出现早期改变。这时候干预,医生通常有很多手段帮你把眼压控制住,视野缺损可能终生不发生。
如果等到40岁出现眼胀、头痛、看东西有遮挡感再来看,往往已经丢失了30%-50%的视野。
特别提醒:如果你是高度近视(600度以上)或糖尿病患者,建议把筛查时间提前到25-28岁。这两类人的青光眼发病年龄往往更早、进展更快。
三、筛查做什么?3项检查建议做全
很多单位体检只查视力,这远远不够。青光眼筛查通常包括以下三项:
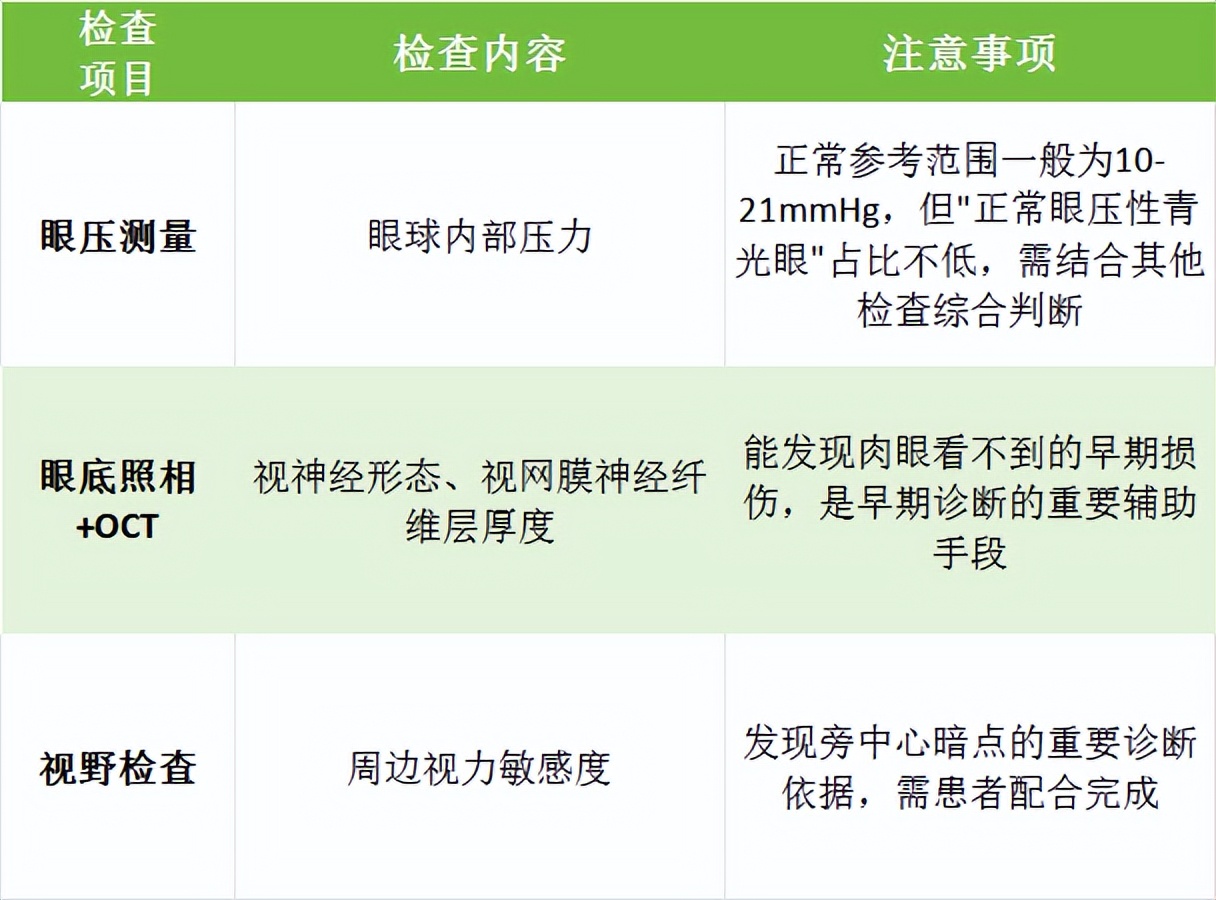
筛查频率建议:30-40岁每1-2年一次,40岁后每年一次。有家族史的高度近视者,建议每年一次。
四、除了检查,日常还能怎么防?
青光眼虽不可逆,但可控。高危人群生活中有4个注意事项:
① 避暗环境:关灯玩手机是高危行为之一。暗环境瞳孔放大,房角变窄,眼压容易升高。
② 慎用激素:随意使用含激素的眼药水(如某些"消炎眼药水")可能诱发激素性青光眼。用药前请咨询医生。
③ 控制全身病:高血压、低血压、睡眠呼吸暂停综合征都与青光眼进展相关,建议同步管理。
④ 慎选运动:适度有氧运动(快走、慢跑)通常有助于降眼压,但倒立、举重、憋气用力的动作可能让眼压瞬间升高,建议尽量避免。
⚠️ 紧急提示:如出现突发眼痛、头痛伴恶心呕吐、视力骤降、看灯光有彩虹样光环(虹视),请立即就医。急性闭角型青光眼发作属于眼科急症,24小时内处理通常可挽救视力。
五、今天就能做的3件事画张家族树:梳理三代内亲属,标记是否有青光眼、高度近视、不明原因失明的人。只要有,你就属于高危人群。
预约基线检查:如果你已经35岁以上,或满30岁且有家族史,建议尽快去三甲医院眼科或专业眼科机构做一次完整青光眼排查。
建立视觉档案:保存每次的检查报告,尤其是眼底照片和OCT图像。青光眼诊断通常不看单次数值,重点对比视神经形态的变化趋势。
青光眼的致盲,往往不是治不了,而是发现太晚。有家族史不是宿命,而是提醒——你需要比疾病早到一步。
30岁开始筛查,不是制造焦虑,而是给你一扇窗:在视力还完好的时候,把它守住。
声明:本文仅供参考,不能替代专业医疗建议。具体诊疗方案请咨询专业眼科医生。