47岁的刘先生,30来岁的时候尿酸就高了,然后没多久就初次体验到了痛风的滋味,反复关节红肿热痛10多年,期间也吃过不少药,但也都是疼了就吃,不疼就停。本以为就是痛风而已,疼过去也就没事了。直到去年体检查出肌酐升高,他才知道自己的肾脏也早就因为高尿酸悄然受损了。
52岁的周叔有多年的高尿酸病史,痛风也有快10年了,同样没有重视,就是发病的时候吃点药,注意一下饮食,平时还是该吃什么吃什么,丝毫不忌口。直到后来血压高了,还查出了颈动脉斑块,医生让他吃阿司匹林和他汀,他还是没在意。结果,就在前不久,他在夜间起夜时摔倒在地,送医后诊断为急性脑梗,现在人还在重症监护室待着。
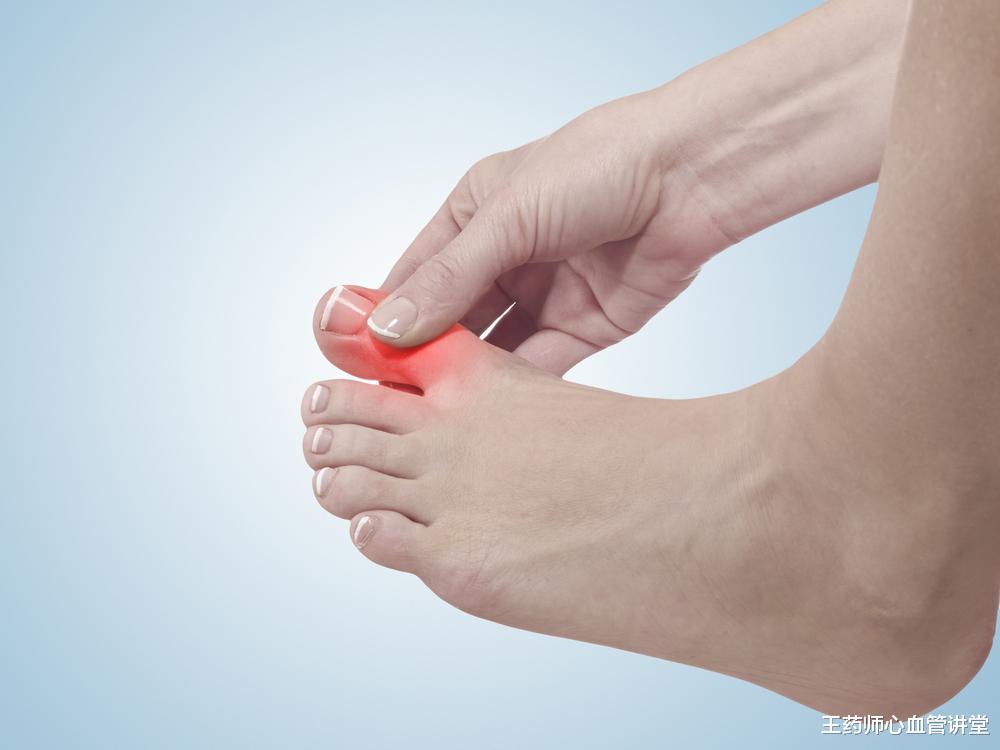
这两个案例并非个例。
高尿酸血症已成为继高血压、糖尿病、高血脂之后的“第四高”,我国患者超2亿。很多人误以为高尿酸只是痛风的前奏,疼过就没事,却不知它就像“沉默的杀手”,尿酸盐结晶沉积在全身多个组织器官,累及肾脏、血管、关节等多个器官,引发一系列严重并发症,甚至危及生命。
1. 肾脏损伤
肾脏是尿酸排泄的主要器官,长期高尿酸会让尿酸盐结晶沉积在肾脏,形成肾结石,引发肾绞痛、血尿、尿路感染,严重时导致尿路梗阻。此外,结晶持续刺激肾脏组织,还可能引发慢性炎症,逐渐损伤肾功能,早期表现为微量白蛋白尿,后期发展为肾功能不全,最终可能导致尿毒症,需依靠透析或肾移植维持生命。
2. 血管病变
尿酸盐结晶不仅损伤肾脏,还会沉积在血管壁,引发炎症反应,加速动脉粥样硬化,同时升高血压、影响血脂代谢,成为心脑血管疾病的重要诱因。研究表明,高尿酸患者患心梗、脑梗等心脑血管疾病的风险比正常人高50%以上,且发病年龄更早、病情更重。

3. 关节破坏
痛风性关节炎是高尿酸最典型的症状,急性发作时,关节红肿热痛、活动受限,严重影响生活质量;反复发作后,尿酸盐结晶会在关节内形成“痛风石”,破坏关节软骨和骨质,导致关节畸形、功能丧失,最终可能造成残疾。
除了上述核心危害,高尿酸还会增加糖尿病、脂肪肝、胰腺炎等疾病的发病风险,同时影响代谢功能,形成恶性循环。总之千万别小看了高尿酸,它的危害是致命的。
二、升高尿酸的元凶被揪出,这几点沾上一个都危险!高尿酸的本质是尿酸生成过多或排泄减少,除了与本身的代谢问题有关外,以下这些因素,正是导致尿酸升高的核心元凶,沾上一个都可能让尿酸失控。

1. 饮食因素:高嘌呤食物是直接诱因
饮食中的嘌呤会在体内代谢生成尿酸,长期大量摄入高嘌呤食物,是导致尿酸升高的主要原因,尤其是动物内脏、海鲜等,这些食物嘌呤含量极高,过量食用会让尿酸在短时间内飙升。此外,酒精会抑制肾脏对尿酸的排泄,同时啤酒本身含有大量嘌呤,是导致痛风急性发作的 “头号杀手”;果糖在体内代谢会生成尿酸,同时减少尿酸排泄,长期喝含糖饮料、吃蛋糕、饼干等甜点,会大幅增加高尿酸风险。
2. 生活方式:这些习惯让尿酸难排泄
不良生活方式会影响尿酸排泄,加剧尿酸堆积,久坐不动、缺乏运动会导致血液循环减慢,肾脏排泄尿酸的效率下降,同时肥胖会加重代谢紊乱,升高尿酸;长期熬夜会影响肾脏功能和激素分泌,导致尿酸排泄减少;过度劳累会降低身体免疫力,诱发痛风发作;饮水不足会导致尿液浓缩,尿酸无法及时排出,增加结晶沉积风险。
3. 用药与基础疾病:隐形升高不可忽视
部分基础疾病和药物会间接导致尿酸升高,容易被忽视,如高血压、糖尿病、高血脂、肾病等代谢性疾病,会影响尿酸的生成和排泄,形成多病共存的局面。需要注意,利尿剂、阿司匹林、某些降压药、化疗药物等,可能抑制尿酸排泄或促进尿酸生成,长期服用需监测尿酸。
4. 治疗误区:疼了才吃药是最大隐患
像刘先生、周叔这样的患者不在少数,他们存在一个致命误区:仅在痛风发作时用药,症状缓解后立即停药。这种不规律的用药方式,不仅无法控制尿酸,还会加速结晶沉积,加重肾脏和血管损伤。降尿酸治疗的核心是长期平稳控制尿酸,而非“临时止痛”,只有将尿酸长期控制在理想范围,才能减少并发症风险。
总之,高尿酸的治疗是一个系统工程,需要药物治疗和生活方式调整双管齐下,不可擅自停药,也不能放松对生活方式的管理,只有长期坚持才能见效,将风险扼杀在萌芽状态。