子宫内膜癌分子分型已成为NCCN、CSCO、ESGO-ESTRO-ESP指南推荐的常规诊断项目,其中p53异常亚型因侵袭性强、预后差,是精准诊疗的关键靶点。目前临床主要通过两种方式判定该亚型:①P53免疫组化(IHC)检测蛋白表达;②下一代测序(NGS)检测TP53致病性突变。然而,二者结果不一致的情况屡见不鲜,初始一致率仅为88.6%[1],经病理复核后仍有5%-6.5%的分歧率,给亚型判定、风险分层及治疗决策带来挑战。

一、生物学本质差异:蛋白表达与基因状态的不同维度
P53 IHC反映蛋白表达量与定位,TP53基因检测直接分析序列变异,二者检测维度的本质区别是分歧的核心原因:
错义突变的功能异质性:TP53错义突变占所有突变类型的2/3,92.7%集中于DNA结合域(DBD),不同位点突变对蛋白结构的影响不同。例如R175H、R273C等热点突变可导致蛋白构象改变、半衰期延长,IHC呈弥漫强阳性;而部分错义突变(如部分VUS变异)虽为致病性突变,但蛋白仍保留野生型表达模式,导致“基因突变-蛋白阴性”分歧(占不一致病例的主要类型)。
肿瘤异质性与亚克隆表达:12%的不一致病例源于肿瘤亚克隆差异,同一病灶中可能同时存在突变型与野生型细胞群,IHC易因取样偏差误判为野生型,而NGS可捕获整体突变信息。浙江省肿瘤医院研究发现,9.7%的TP53错义突变患者存在亚克隆表达模式,表现为同一组织中突变型与野生型区域边界清晰[2]。
肿瘤细胞的代偿机制:肿瘤细胞自身存在“自我调节”的代偿机制,当p53蛋白与负向调控因子MDM2的结合减弱时,细胞会上调p63等同源蛋白的表达,弥补p53的功能缺陷,让p53蛋白仍能发挥部分作用,免疫组化便会呈现野生型表达。低侵袭肿瘤中MDM2表达正常,能调控p53稳定,避免突变蛋白积累。
二、技术层面的干扰因素
IHC检测的局限性:抗体特异性、组织固定不当(甲醛固定>48h导致抗原丢失)、肿瘤细胞含量<30%等,均可能导致结果误判。
基因检测的技术偏差:
测序覆盖度不足:TP53基因外显子1-11均可能发生突变,若NGS面板未覆盖全部外显子(尤其外显子1、9-11),可能漏检罕见突变,导致“基因阴性-蛋白阳性”分歧;
测序深度影响:低丰度突变(变异等位基因频率VAF<5%)需测序深度≥500×才能稳定检出,若测序深度<300×,漏检率可达35%;
样本质量问题:FFPE样本DNA降解(片段长度<100bp)、肿瘤细胞含量<20%,会导致突变信号被正常细胞稀释,出现假阴性结果。
意义未明变异(VUS)的解读困境:TP53 VUS变异占所有检测结果的7%-10%,此类变异的致病性难以通过序列预测确定,导致IHC与基因检测结果的关联性降低。2025年PubMed研究显示,TP53 VUS变异中约38%经功能验证为致病性突变,但其中仅45%表现为IHC突变型模式,其余55%仍为野生型表达,形成特殊类型的“基因疑似突变-蛋白阴性”分歧,给临床解读带来极大困惑。
PART 02临床意义:不一致结果的预后价值与分型启示一、预后分层的关键参考
浙江省肿瘤医院对103例TP53错义突变患者的研究揭示:
1.基因与蛋白不一致率高达41.7%
在103例患者中,43例(41.7%)出现TP53基因型与p53 IHC表达不一致。其中不乏一些高频突变位点,如R273C、R175H、R248Q等。
2.不一致组患者更年轻、肿瘤侵袭性更低
-年龄:不一致组中88.9%患者年龄<60岁,显著低于一致组(56.0%)。
-组织学分级:不一致组中72.2%为“非侵袭性亚型”,高于一致组(32.0%)。
-FIGO分期:不一致组更倾向于早期(I–II期)。
3.生存趋势:不一致组预后更好
尽管未达到统计学显著性(P=0.057),不一致组在无病生存期(DFS)上呈现更优趋势,提示基因-蛋白不一致可能与更好的临床结局相关。
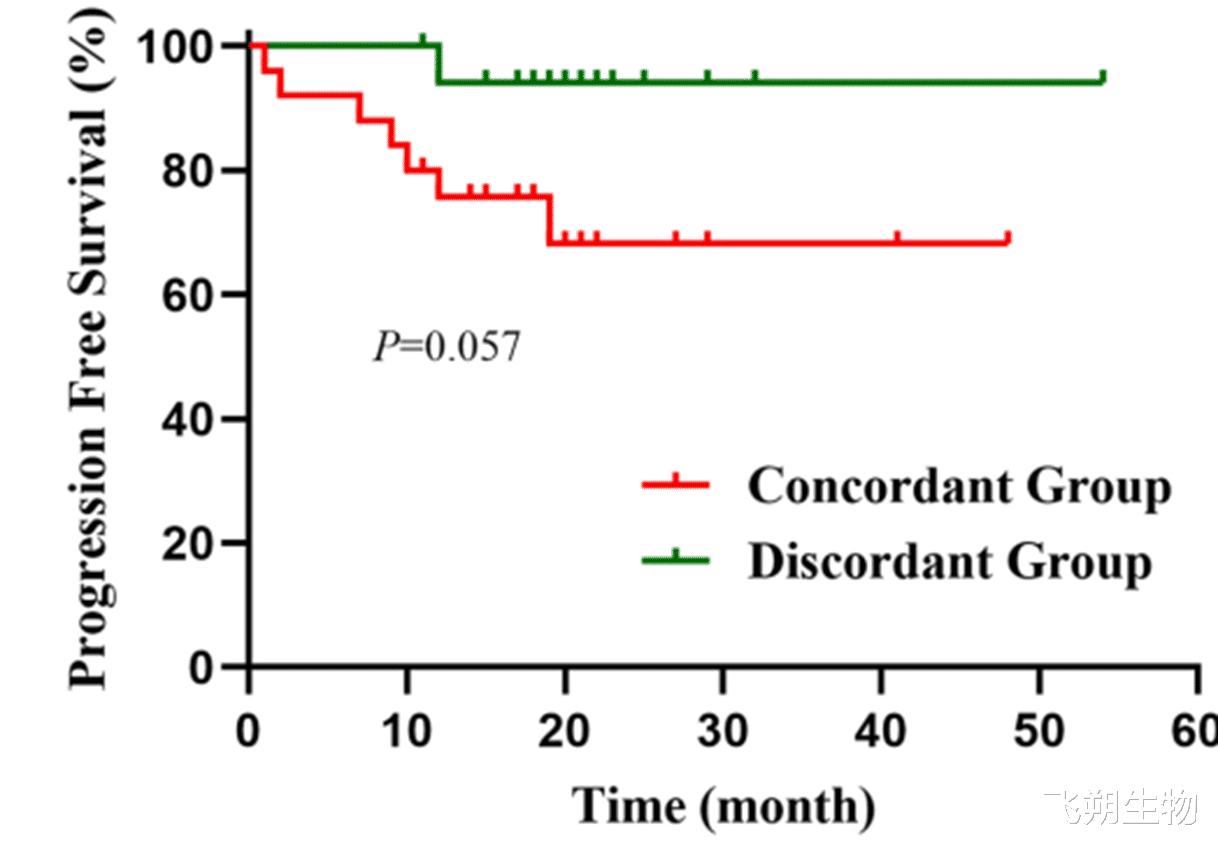
一致组与不一致组无病生存期的比较[2]
二、分型判定的核心原则
指南共识中分子分型体系明确:p53异常亚型需排除POLE突变和错配修复缺陷(dMMR)/MSI后,由P53 IHC或TP53基因检测确认。但针对不一致病例,最新研究建议:
对于“基因突变-蛋白野生型”且无其他高危因素(低级别、早期、无脉管侵犯)的患者,需要经过综合判断考虑是否要强化治疗,避免过度治疗;
对于“基因阴性-蛋白突变型”病例,需复核IHC切片排除技术误差,若确认突变型表达模式,仍应判定为p53异常亚型。
PART 03总结P53 IHC与TP53基因检测结果不一致是子宫内膜癌分子分型中的常见问题,其核心原因在于生物学本质差异(蛋白表达与基因状态的不同维度)与技术层面的干扰因素。子宫内膜癌分子分型目前已逐完善,分子分型并未取代形态学与免疫组化,而是形成“分子特征+形态学+免疫标志物”的整合诊断模式。临床实践证实,三者的融合可显著提升诊断准确性与治疗指导价值,避免单一指标带来的误判。因此针对子宫内膜癌分型而言,采用“技术标准化+结果综合解读+MDT决策”的模式:通过规范检测流程减少技术误差,结合人群特征与临床高危因素判定亚型,借助新型药物为不一致病例提供个体化治疗方案。未来随着检测技术的优化与治疗靶点的突破,有望进一步缩小检测分歧,实现真正意义上的精准分层与个体化治疗。
参考文献
[1] Machuca-Aguado J, Catherwood
M, Gonzalez D, McCluggage WG. Correlation between P53 immunohistochemical
staining and TP53 molecular testing in endometrial carcinomas: a detailed
assessment of discrepant cases with implications for patient management.
Histopathology. 2026 Feb;88(3):591-604. doi: 10.1111/his.70029. Epub 2025 Oct
31. PMID: 41171033.
[2] Yang Y, Sun S, Xi Y, Xu C,
Zhu R, Yin W, Zhan Y, Su D. Correlation analysis of TP53 missense mutations and
p53 protein expression patterns in endometrial carcinoma. Hum Pathol. 2026 Jan
23;171:106056. doi: 10.1016/j.humpath.2026.106056. Epub ahead of print. PMID:
41581707.
声明:本文仅用于分享,如涉及版权等问题,请尽快联系我们,我们第一时间更正,谢谢!