有一则谣言最近广为流传,那就是“CT要被停了”“做完CT人就废了”“辐射会慢慢毁掉你”,但在真正的医院里,每天急诊和体检的人还是排着长龙,CT机依然轰轰作响。如果CT真的有那么可怕,它为什么仍然是医院里最常用的诊断工具?真相到底是什么?
 一、国内将逐渐停止“CT检查”?
一、国内将逐渐停止“CT检查”?事实上,中国的CT保有量早已名列全球前茅,三甲医院急诊里每天都有上百例需要CT的患者。脑出血抢救、创伤评估、肺炎诊断,几乎没有比CT更快速、更准确的办法,所谓“停止CT”,在现实中根本不存在。
在此之前,我们得搞懂一个核心问题:CT 检查到底有什么用?为什么医院离不开它?
从理论上来说,CT 检查的全称是 计算机体层成像,基于 X 线与电子计算机断层扫描原理,通过对人体某个部位进行连续薄层扫描,再将这些薄层数据重建成高分辨率的图像,就像给身体内部切出了百张“透明切片”。相比传统的 X 光片,CT 显像不仅是二维投影,而是三维断层信息,对器官、血管、骨骼等结构的显示更精准、更多细节、诊断能力更强。
举例来说:在头部外伤中,CT可以在数分钟内显示是否存在颅内出血、脑挫裂伤或骨折片移动,这对急诊抢救来说意味着可以提前判断是否需要手术。在肺部疾病 的筛查中,如怀疑肺癌的人群,尤其是高危人群,用低剂量 CT(LDCT)进行筛查可以检测直径甚至小于5 mm的微小病灶,这种敏感性远超普通胸片。
对于腹部疼痛或怀疑腹部实质器官肿瘤(如肝癌、胰腺癌)时,CT可准确显示肿瘤的大小、边界、周围结构关系以及是否有转移,为治疗方案制定提供关键依据。
更关键的是,不仅是我们“感觉 CT 有用”,医学界的大量研究实验证明了它在临床诊断中的巨大价值,目前还没有任何单一检查能完全替代CT在很多场景下的作用。
根据发表在《中国防痨杂志》上一项为《低剂量 CT 在肺癌筛查中的价值》的研究对 210 例高危人群 分别进行了低剂量CT与常规剂量CT对照,并随访 3 年。
结果显示:LDCT 的图像质量优良率为 97.14%,与常规剂量CT的99.05%无显著差异(P>0.05);LDCT 对肺结节的总检出率为45.57%,常规剂量CT为46.30%(差异不显著);LDCT 对恶性病灶鉴别的符合率接近95%以上,与常规 CT 相当;最大有效辐射剂量、DLP、CTDI 等剂量指标均显著低于常规 CT(P<0.05)。

这说明,现代低剂量CT技术在检测敏感性与常规CT基本一致,却能大幅降低辐射剂量,这在肺癌早筛普及时尤为重要 , 减少辐射暴露同时不牺牲诊断质量。
而且,CT 技术本身也在升级,其中一种代表性技术是光子计数探测器 CT(PCD‑CT),它比传统探测器更能精细地捕获 X 射线光子的信息,实现更高空间分辨率、更优对比噪声比,同时有可能进一步降低辐射剂量。
发表于《国际医学放射学杂志》上的一项名为《光子计数探测器 CT 胸部低剂量扫描评估冠状动脉钙化》的研究中:研究纳入63例冠状动脉钙化病人,比较PCD‑CT低剂量胸部扫描与传统心电门控 CT(ECG‑CT)。
结果显示PCD‑C在检测冠状动脉钙化方面对病人级别的准确度达到100%;PCD‑CT 评估危险分层一致性与传统方法高度一致(Kappa=0.963);有效辐射剂量比传统方法降低约37%(P<0.001)。
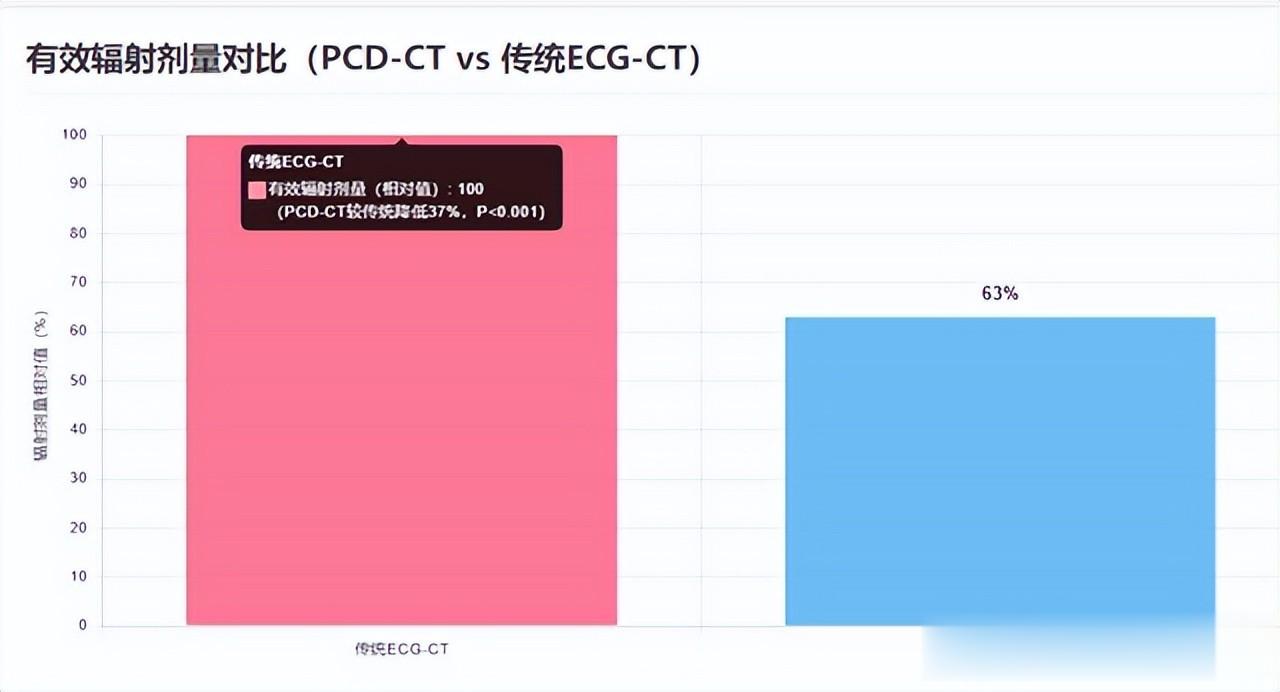
这项研究表明新技术不仅没淘CT诊断价值,反而通过更先进的检测模式提升了图像质量和临床判断准确性,同时能降低辐射剂量 , 意味着更安全、更精准。
所以,CT 的诊断能力和临床价值已经被大量证据证明,它不会被轻易淘汰,只会更精确和更安全地为患者服务。
之所以会有人认为CT被限制,其实有几个原因。第一,医院确实在规范影像检查的适应症,避免不必要的重复扫描。第二,医保控费也会限制滥用,但这只是防止过度医疗,并不是禁止必要检查。第三,公众认知偏差,把“规范”“控制”理解为“全面停用”,信息被过度解读。

更重要的是,CT存在的价值不仅仅是体检或日常筛查,它是临床不可替代的工具,速度快、准确率高,能够在几分钟内扫描全身,为医生提供关键决策依据。
说白了,规范使用CT,是为了让它发挥最大作用,而不是让大家谈CT色变,真正让人担心的,其实不是“停不停止”,而是“做了会不会伤身”。
二、做完CT人就废了吗?网络上更夸张的说法是:“一次 CT 就等于几十次 X 光”“辐射会累积得癌”“做多了人就废了”,这些说法到底正确吗?答案当然是否定的!
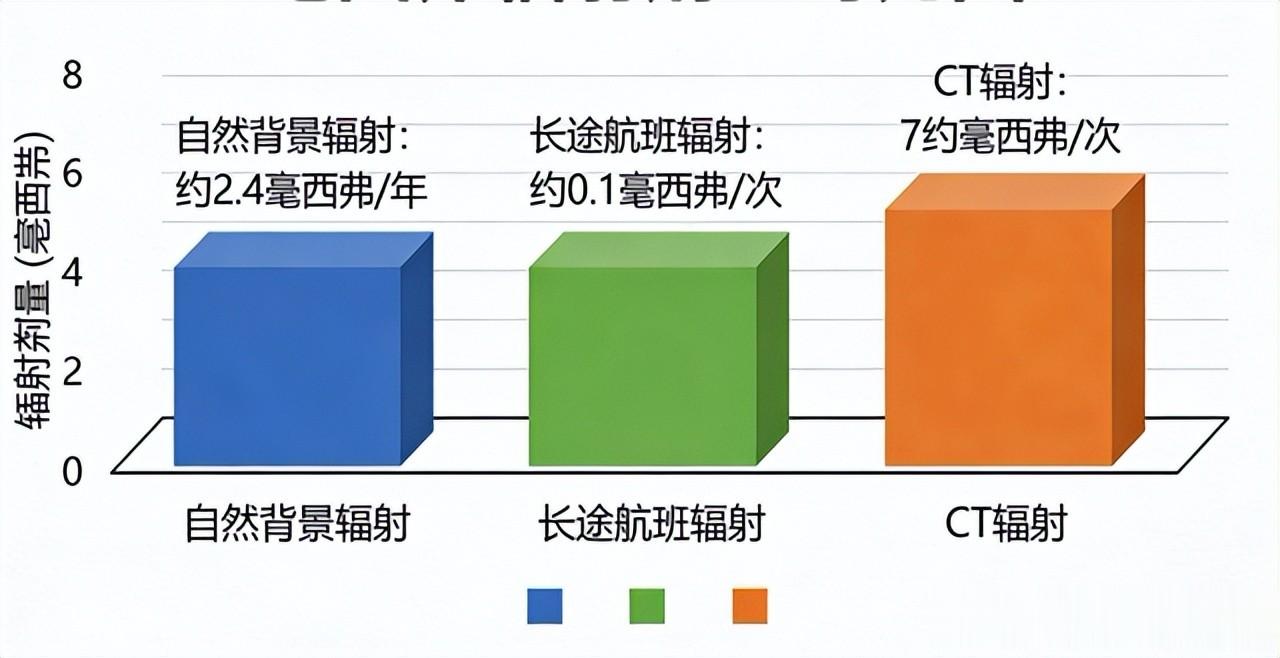
医学上常用毫西弗(mSv)来衡量辐射剂量,普通胸部CT的辐射量约为5–7mSv ,这是一个临床通用的典型范围,不同设备和扫描参数可能略有差异。低剂量 CT(LDCT)的辐射量通常只有1–2 mSv,比普通CT少得多。
普通人一年在自然环境中,接受的背景辐射大约为2–3mSv(全球平均约 2.4 mSv),乘坐一次长途国际航班(比如从新加坡飞欧洲)产生的辐射量,也接近 数毫西弗 的水平(相当于半年到一年的自然背景辐射)。
换句话说,一次低剂量CT的辐射量大约相当于6个月的自然辐射暴露量,把它描述成“几十次 X 光”或“毁掉身体”,显然是夸张过头了。
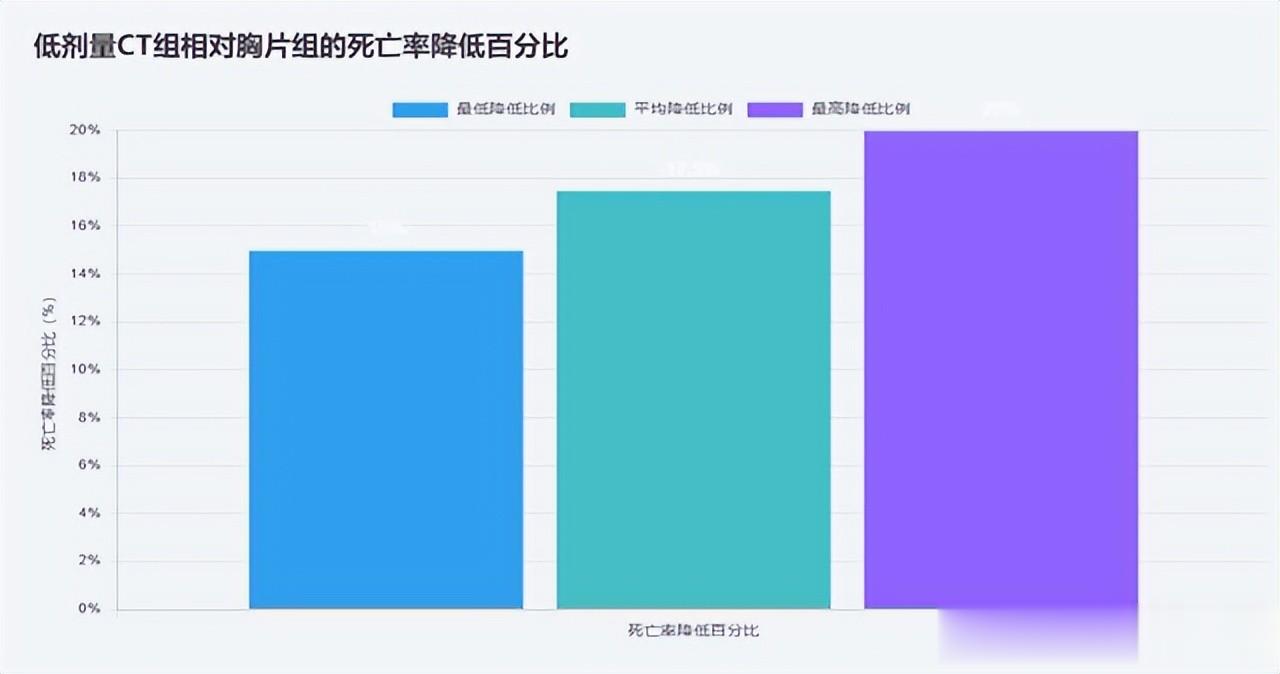
《美国国家肺癌筛查试验(NLST)》的研究纳入了约53 000 名高危人群(长期吸烟者)。他们被随机分为:一组接受 低剂量 CT(LDCT)筛查,另一组接受 标准胸部 X 光检查。
结果显示,经过多年随访,与胸片组相比,低剂量CT组肺癌死亡率降低了约15%–20%。也就是说,每1000名筛查者中,大约减少了3例肺癌死亡。
如果CT真的是“毁人体”的杀手,那么结果应该是相反的——而不是明显降低死亡率。
除了美国NLST之外,欧洲的荷兰–比利时NELSON试验也在高危人群中使用低剂量 CT 进行筛查。多项数据表明:在长期随访中,与不做筛查或常规筛查相比,男性肺癌死亡率降低约24%,而女性降低幅度更大,有研究显示达33%左右。
这说明:从两个不同地区、不同队列的大样本研究都得到了一致的结论,低剂量 CT 在肺癌早筛上确实有显著益处,而不是噱头。
不过,从理论上讲,辐射与癌症风险确实有正相关,这指的是长期大量高剂量暴露确实会增加风险。

但需要注意两点:医疗CT的剂量远低于引发明显风险的高剂量暴露,在NLST等研究估算中,即使多年低剂量CT筛查累计的辐射,在理论上也相当于自然背景辐射的一部分,而因辐射致癌的概率估计非常低。
正如多项风险–收益分析指出,低剂量CT的筛查益处远远大于辐射风险,例如有研究用 BEIR VII 模型估计,肺癌筛查的获益与辐射风险比率非常高(远大于 1),说明筛查能挽救的生命远多于可能因辐射而增加的风险。
换句话说,辐射风险不是“零”,但在符合筛查指征的情况下,它不是决定是否做检查的主要因素,而真正要考虑的是风险–收益的平衡。
真正危险的,并不是做一次CT,而是该做的时候不去做,这也是为什么网络上吓人的“CT废人论”完全站不住脚。
 三、CT什么时候该做?什么时候不该做?
三、CT什么时候该做?什么时候不该做?理解 CT 的真正意义,不是简单地“做”或“不做”,而是要懂得什么时候它是必须、什么时候它应当慎重,这是每个普通人都应该具备的健康判断能力。
什么时候“必须做”CT?在急诊科最典型的应用是怀疑急性脑出血、严重外伤或主动脉夹层等危及生命的情况。例如:对于疑似脑出血或颅内高压患者,急诊头部 CT 能在数分钟内明确出血位置、出血量,对于判断是否需要开颅手术至关重要。对于交通事故后的严重胸腹外伤,胸腹部CT能快速发现内脏出血、脾破裂等,需要紧急手术的病变。

这些情况的诊断窗口极短,影像速度直接关系到患者生死,因此 CT 的高速度与高敏感性是其他检查无法替代的。
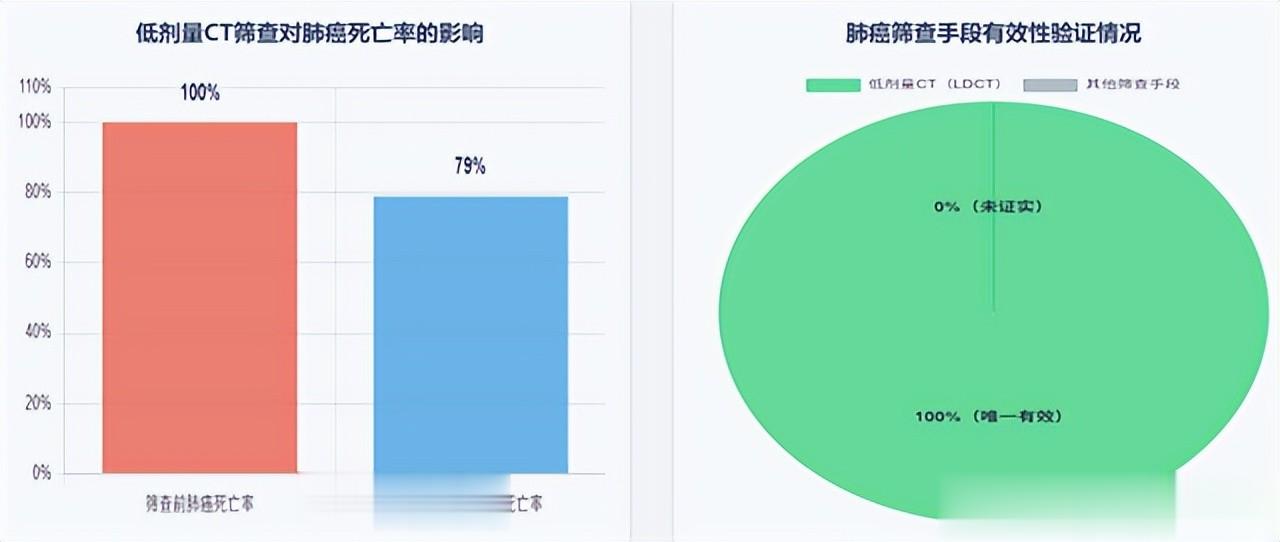
针对高风险人群的筛查,循证医学有明确证据支持低剂量 CT 的临床价值:《肺癌低剂量CT筛查对死亡率的影响》系统评价表明,对于有大量吸烟史的高危成年人,定期做低剂量 CT(LDCT)筛查可将肺癌死亡率下降约 21%,总体死亡率也有降低趋势。
这意味着通过低剂量CT在疾病早期发现肺癌,可以实实在在降低死亡风险,这是唯一一种被大型临床试验证实有效的肺癌筛查手段。
在复杂骨折、肿瘤术前评估、血管介入设计等方面,CT 的三维结构比单一 X 光或超声更全面,例如:对于复杂骨盆骨折、脊柱畸形手术,3D CT reconstruction(3D 重建)能够清晰展示骨折片位置、空间关系,帮助手术规划。肿瘤术前评估血供、邻近重要结构也往往依赖 CT 甚至 CT 血管造影。在这些情况下,CT 不仅不是可有可无,而是提高安全性的必要检查。
那么又在什么时候“要慎重”?儿童身体处于发育阶段,细胞分裂旺盛,对电离辐射更敏感。2025 年中国团队启动的“儿童CT超低剂量临床应用解决方案研究”强调:儿科 CT需要更严格的剂量优化和国家标准制定。

因此,对于一些常见但不太需要用CT判断的问题,可以先采取更温和的评估方式:比如普通感冒、发热、咳嗽等症状,先咨询医生是否可以通过血常规、听诊等常规检查来判断;只有在怀疑肺炎或其他严重问题时,才考虑影像检查。
再比如,偶尔出现的轻微头痛,在没有明显神经系统表现时更常见于紧张、疲劳或血压波动,这类情况通常不需要立即做 CT,先休息观察更合适,再在临床判断需要时再行检查。

所以,别再被那些“CT废人论”“CT要停了”的标题吓得魂飞魄散了,CT 不是洪水猛兽,而是医生手里的高精尖工具,它帮你在关键时刻争取时间、赢得生命。真正需要注意的,不是CT本身,而是盲目恐慌、缺乏科学判断。
参考资料1、《中国防痨杂志》.低剂量 CT 在肺癌筛查中的价值的研究对.2024
2、国际医学放射学杂志.光子计数探测器 CT 胸部低剂量扫描评估冠状动脉钙化的研究.2023
3、中国飞爱杂志.中国低剂量CT肺癌筛查指南(2023版).2024-01-21
评论列表