很多人把“喘不上气”当成小问题:走快了累了,情绪紧张了,天气闷了,甚至觉得“躺一会就好”。可呼吸这件事,表面是吸一口气,背后却是给全身供氧、把二氧化碳排出去的“生命循环”。一旦这套循环在短时间内失衡,就可能滑向急性呼吸衰竭。医学上常用的判断思路是:氧合明显不足(如动脉血氧分压PaO2低于60mmHg等)和/或二氧化碳潴留合并酸中毒(PaCO2升高且pH下降)等情况出现时,就提示呼吸系统已经难以独立完成“进气与换气”的任务。

真正危险的地方在于,它并不总是“轰”一下就倒下,更多时候是从一些看似普通、却越来越不对劲的呼吸异常开始。如果身上出现下面3种表现,建议别再用“忍一忍、扛一扛”来对待。
第一种异常是呼吸频率和节律突然变得不正常。平时呼吸是均匀、自己几乎感受不到的;而当你明显感觉呼吸变快、变浅,甚至出现“停一下再补一口”“一口气接不上下一口”的节律紊乱,往往意味着身体在用加速呼吸去弥补氧气不够,或在艰难维持通气效率。更直观的信号是说话方式变了:一句话说不完整,必须频繁停顿换气,或者只能蹦出几个词。这类表现常被急诊分诊视为“呼吸窘迫”的重要线索。
第二种异常是呼吸“变得很费劲”,身体开始用额外的肌肉帮忙。你会发现胸口像被东西压住,吸气要用力,肩颈也跟着紧,鼻翼一张一合,甚至出现胸骨上窝、锁骨上窝或肋间的凹陷;有的人会不自觉地前倾、双手撑着膝盖或桌沿,像在给胸廓“找空间”,躺平反而更喘。这不是矫情,是呼吸肌负担已经明显加重,身体在用“辅助呼吸肌、改变姿势”换取一点点通气量。

第三种异常是“缺氧或二氧化碳潴留”的外在提示开始冒出来,并且和呼吸异常同时出现。比如嘴唇或指甲发青发紫、出冷汗、心跳很快、明显烦躁坐立不安,或者相反变得反应迟钝、嗜睡、叫不太醒。它们背后的逻辑并不复杂:氧气供应跟不上时,脑和心脏最先受影响;二氧化碳排不出去时,酸中毒会让意识、心律、血流动力学一起变得不稳定。临床资料也反复强调,发绀、出汗、意识改变常和严重呼吸衰竭并行出现。
理解了这3种异常,再往前推一步就更容易明白:为什么“拖延后果会很严重”。呼吸衰竭的可怕不在于一个单一器官出问题,而在于它会触发连锁反应。短时间的持续低氧,会让心肌缺氧、诱发心律失常,让肾脏与肝脏灌注下降,脑功能出现混乱;而二氧化碳潴留与酸中毒会进一步抑制呼吸中枢与呼吸肌,形成“越喘越无力、越无力越排不出去”的恶性循环。到这一步,风险往往从“难受”升级为“随时可能失去自主呼吸能力”,处理窗口会迅速变窄。
那哪些情况更容易把人推向急性呼吸衰竭?常见诱因并不神秘:严重肺部感染、哮喘急性发作、慢阻肺急性加重、肺水肿、肺栓塞、误吸、胸部外伤,甚至一些会抑制呼吸驱动或呼吸肌力量的情况。也正因为诱因复杂,很多人会在家里“先按普通咳喘处理”,错过了最佳干预时点。
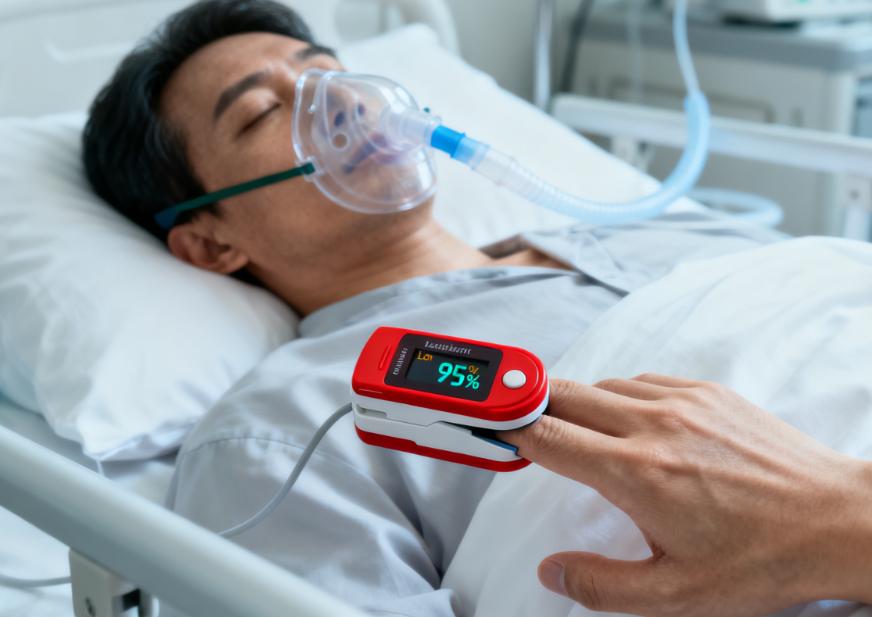
更务实的问题是:一旦出现上述信号,普通人当下该怎么做?可以把思路定在“先稳住呼吸,再争取时间”。第一,立刻停止活动,尽量取坐位或半坐位,松开领口腰带,保持环境通风,别强行平躺硬扛。第二,如果家里有指夹式血氧仪,测一次血氧饱和度并观察趋势;若数值明显偏低、持续下降,或伴随说话断句、口唇发紫、意识变化等表现,不要把它当作“机器不准”。第三,尽快寻求急救或急诊评估,尤其是出现胸痛、咯血、高热、明显嗜睡或叫不醒、呼吸越来越慢或越来越浅时,更不建议自行开车硬撑。
把话说到底,这篇科普不是要把“喘”讲得吓人,而是想帮你分清两类喘:一种是休息后能明显缓解、没有进行性加重的喘;另一种是出现频率节律异常、用力呼吸、缺氧或意识改变等信号的喘。前者可以观察与规范随访,后者更像身体在亮红灯,处理越早越稳妥,越不容易走到需要抢救的那一步。
简单声明:本文为健康科普,不替代面诊与急救处置;如出现明显呼吸困难、口唇发紫或意识异常,请优先就近急诊或拨打急救电话。