你是否以为肠道健康只是“拉肚子”或“便秘”的小问题?殊不知,有一种隐患正悄然潜伏在你的肠道中——肠息肉!它可能毫无症状,却像一颗“定时炸弹”,随时可能引爆癌变危机,甚至危及生命!今天,就让我们揭开肠息肉的神秘面纱,看看这个“隐形杀手”究竟有多危险,又该如何应对!
肠息肉:肠道里的“潜伏者”究竟是什么?肠息肉,是指肠道黏膜表面突起的异常生长组织,通俗地说,就是肠壁上多出来的“小肉疙瘩”。它可能单发或多发,大小形态各异,有的像小蘑菇带蒂,有的则扁平无蒂。值得注意的是,肠息肉≠肉,而是一类异常组织,部分可能癌变!
根据性质,肠息肉可分为两类:
1. 腺瘤性息肉(肿瘤性息肉):最危险的一类,癌变风险高!包括管状腺瘤、绒毛状腺瘤等,体积越大、形态越不规则,癌变可能性越高。
2. 非腺瘤性息肉(非肿瘤性息肉):如炎性息肉、增生性息肉等,癌变风险较低,但需治疗原发疾病(如肠炎)。
惊人数据:约80%的大肠癌由腺瘤性息肉演变而来,从息肉到癌变可能需要5-10年时间!早期发现并切除息肉,是预防肠癌的关键!
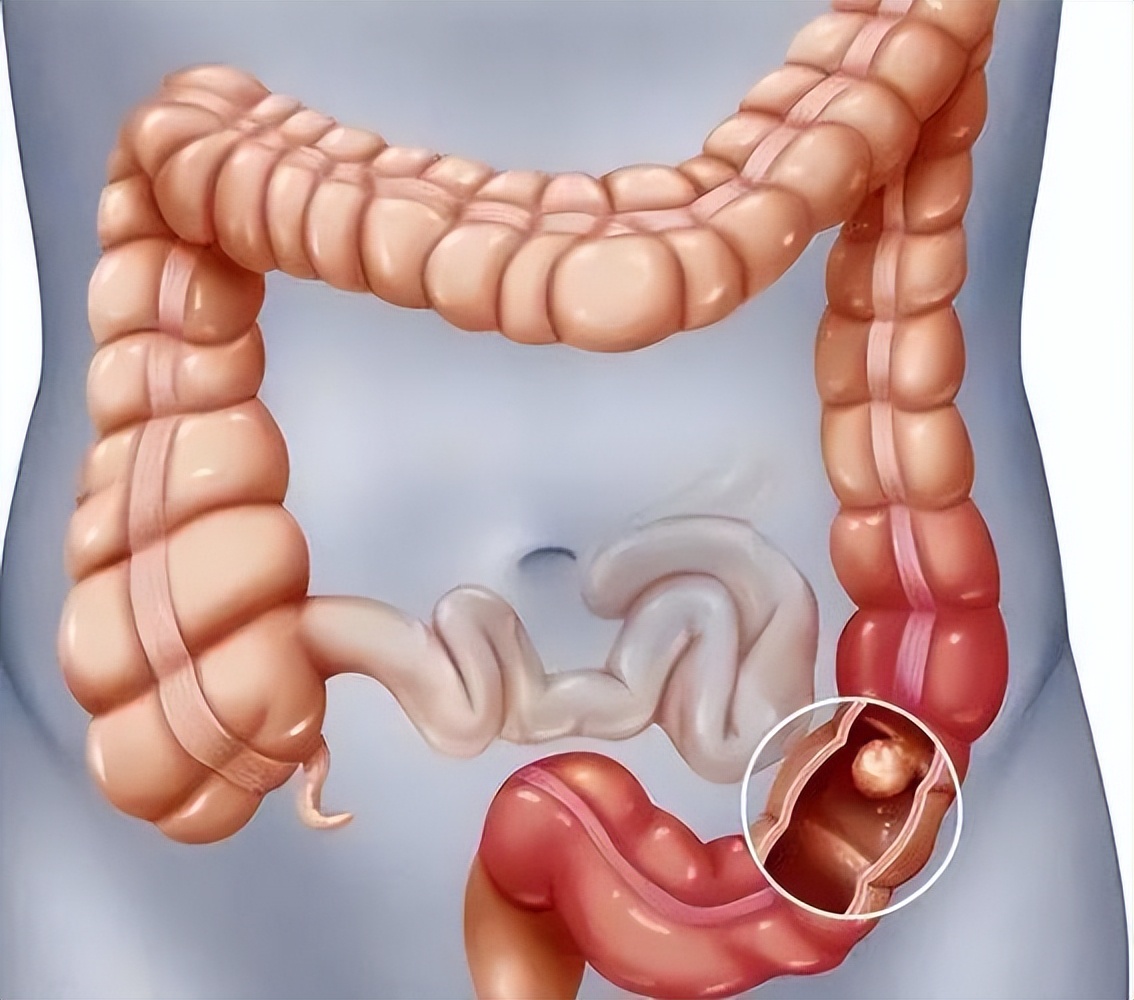
肠息肉并非随机出现,以下人群尤其需警惕:
1. 年龄≥50岁者:发病率随年龄增长显著升高。
2. 有肠息肉或肠癌家族史者:若亲属患病,风险增加2-3倍!
3. 不良生活习惯者:高脂肪、低纤维饮食;吸烟、酗酒;肥胖、缺乏运动。
4. 慢性炎症性肠病患者:如溃疡性结肠炎、克罗恩病。
5. 患有其他疾病者:如2型糖尿病、遗传性息肉病(家族性腺瘤性息肉病)。
肠息肉的“预警信号”:别忽视这些异常!多数肠息肉早期无症状,但出现以下表现需高度警惕:
1. 便血或黑便:最常见信号!血色鲜红或暗红,附于大便表面,与痔疮的滴血不同。
2. 排便习惯改变:长期便秘或腹泻,或便秘与腹泻交替出现。
3. 大便性状异常:变细、有凹槽,或黏液便。
4. 腹痛或腹胀:位置不固定,持续或间歇性隐痛。
5. 贫血或消瘦:长期慢性失血导致乏力、面色苍白。
重要提醒:若出现上述症状超过1周,或40岁以上从未做过肠镜,请务必进行筛查!肠息肉往往“静悄悄”生长,等出现明显症状可能为时已晚!
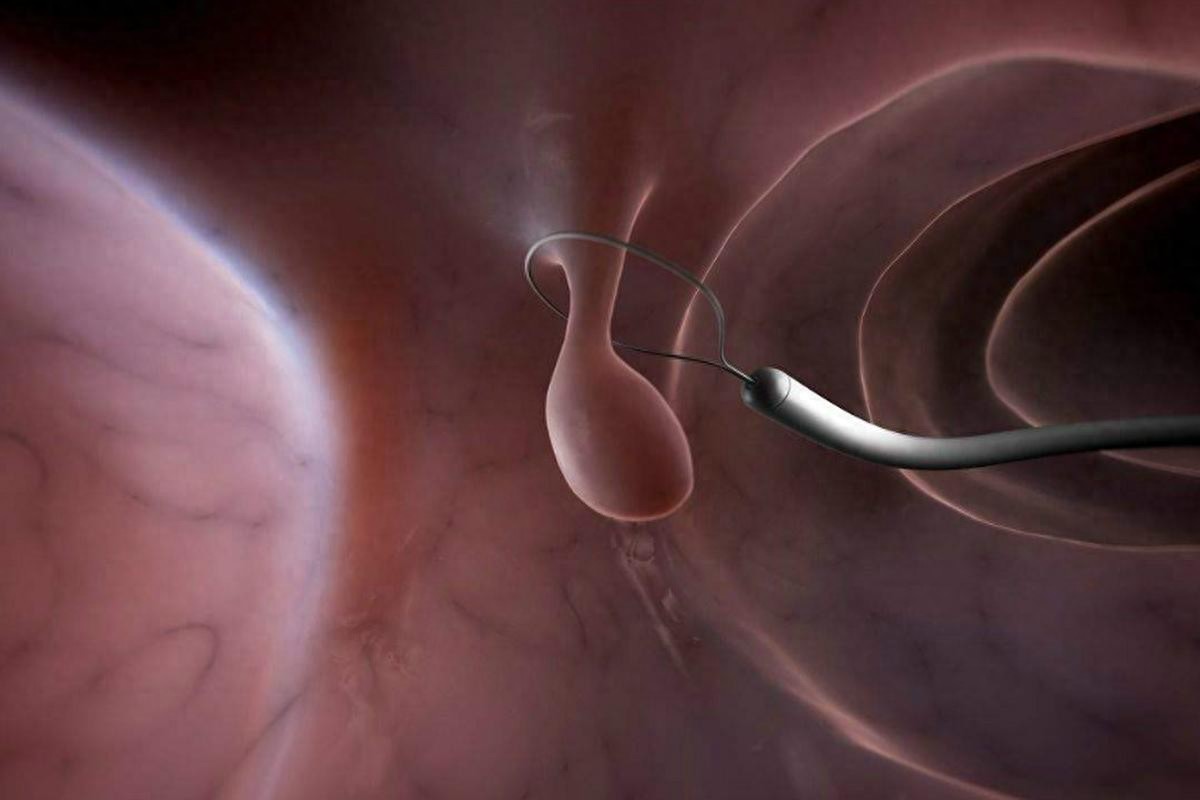
1. 肠镜检查:唯一能直观观察并切除息肉的检查方法!医生通过软管摄像头检查整个大肠,发现息肉可当场切除并送病理检查,明确性质。
2. 其他辅助手段:如粪便隐血试验(早期筛查)、CT仿真肠镜(不适合肠镜者,但无法切除息肉)。
筛查建议:
● 普通人群:50岁开始首次肠镜,若正常每10年复查一次。
● 高危人群:提前至40岁甚至更早,根据医生建议缩短复查间隔。
肠息肉的治疗:发现即切,阻断癌变!1. 内镜下切除:主流方法!通过肠镜进行微创切除(如高频电切、黏膜切除术),创伤小、恢复快,标本送病理检查。
2. 外科手术:极少数巨大息肉、癌变风险高或无法内镜下切除者,需开腹或腹腔镜手术。
术后注意事项:
● 遵医嘱禁食、卧床,避免剧烈运动;
● 定期复查肠镜(一般1-3年一次,根据病理结果调整);
● 改善生活习惯:多吃蔬菜、水果、全谷物,戒烟限酒,保持规律排便。
1. 饮食调整:减少红肉(猪牛羊)、加工肉类(香肠、火腿)摄入,多吃膳食纤维(如燕麦、苹果、芹菜)。
2. 规律运动:每周≥150分钟中等强度运动(如快走、游泳),控制体重。
3. 戒烟限酒:烟草和酒精均增加肠息肉及肠癌风险。
4. 治疗基础疾病:如肠炎、糖尿病等,遵医嘱规范管理。
5. 定期筛查:高危人群务必按时肠镜检查,普通人群也别忽视首次筛查!
辟谣时间!
误区一:“切了息肉就万事大吉了。” ✘ 息肉易复发,尤其腺瘤性息肉术后需严格复查!
误区二:“肠镜太痛苦,能不做就不做。” ✘ 无痛肠镜技术成熟,睡一觉即可完成,早期发现可救命!
肠息肉的“终极警报”:癌变征兆!若息肉出现以下特征,癌变风险极高:
1. 直径>2cm;
2. 绒毛状腺瘤;
3. 病理提示高级别上皮内瘤变;
4. 基底部宽、无蒂。
肠息肉虽然可怕,但只要我们了解它的危害、症状和高危人群,采取有效的预防措施,并在发现后及时治疗,就能够降低它对健康的威胁。