前天门诊,来了一位58岁的患者。他手里攥着肠镜报告,手都在发抖。报告上写着乙状结肠见一枚无蒂息肉,病理提示低级别上皮内瘤变。一进门他就反复问我,徐医生,我这无蒂息肉,是不是比带蒂的坏得多,是不是马上就要癌变了?
说实话,在消化内科门诊,这样的患者时常能遇到。很多人查出肠息肉后,总觉得无蒂就是“定时炸弹”,带蒂就万事大吉。其实这种想法太片面了。今天就结合我们的一些临床经验和《中国结直肠癌早诊早治专家共识2023版》,跟大家把这件事讲明白。
先分清:什么是带蒂息肉,什么是无蒂息肉
首先咱们把基础概念说清楚。
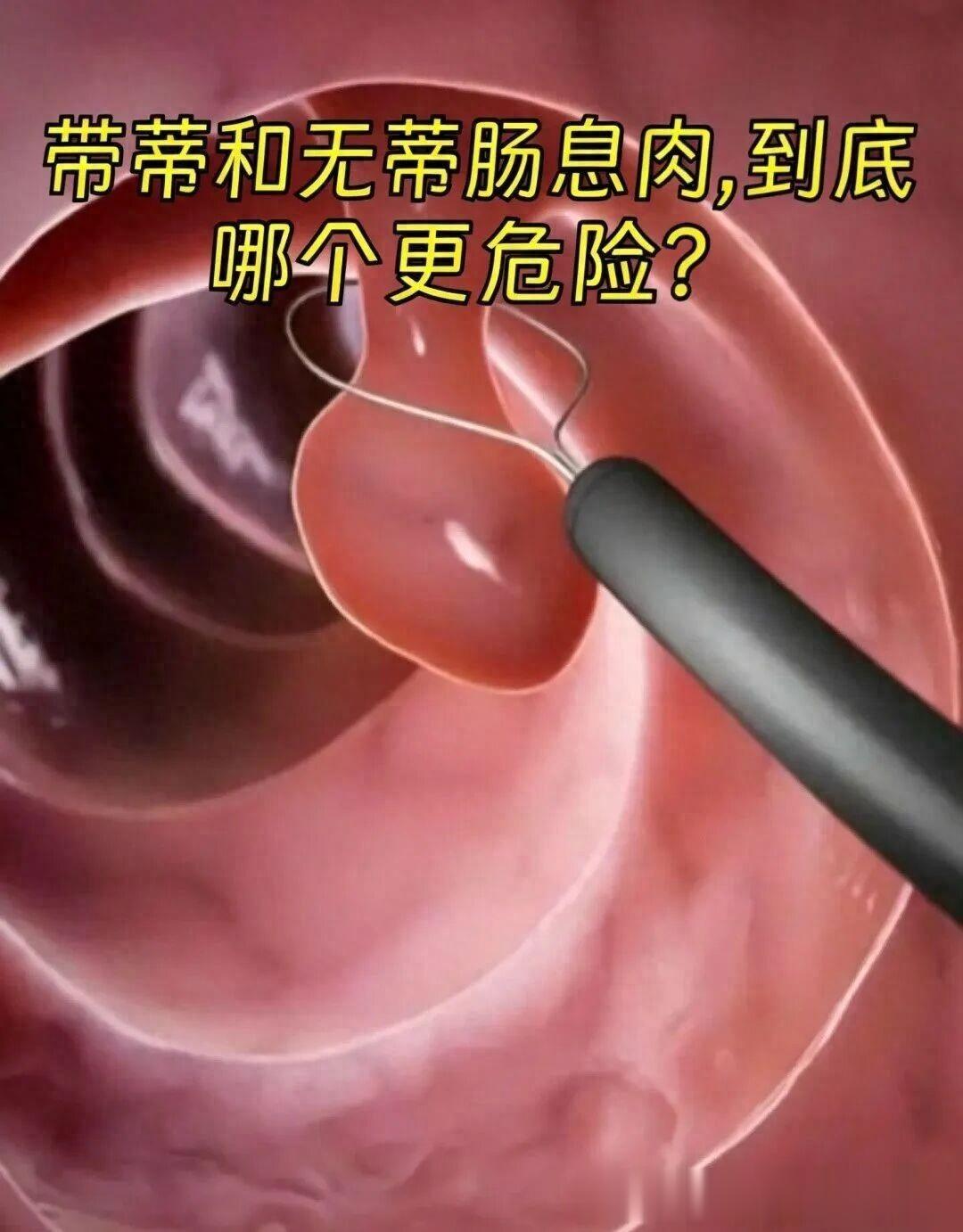
带蒂肠息肉,就像咱们平时吃的蘑菇,有一个细细的“柄”,也就是蒂,把息肉主体和肠壁连在一起。息肉头端凸在肠腔里,和肠壁的接触面积很小。做肠镜的时候,一眼就能看到这个小蒂,形态很直观。
无蒂息肉也叫广基息肉,它没有这个“柄”。就像一块膏药直接贴在肠壁上,息肉基底宽大,和肠黏膜紧紧连在一起。整个息肉扁平、宽基底,和肠壁的接触面远远大于带蒂息肉。
不过大家要知道,这只是息肉的形态分类,是医生在内镜下看到的外观。单凭这一点,根本不能直接判定危险程度。很多人一看到“无蒂”两个字就吓破胆,完全没必要,咱们得往下接着看核心判断标准。
同等条件下,无蒂息肉风险更高,但不是绝对
根据最新的专家共识以及消化内科教科书,在息肉大小、病理类型完全相同的前提下,无蒂息肉的癌变风险,确实要高于带蒂息肉。
那么为什么会这样?其实原因很简单。无蒂息肉基底宽、和肠黏膜的接触面大,癌细胞想往肠壁深处浸润,基本没有什么阻碍。而且无蒂息肉大多扁平,有些甚至藏在肠道褶皱里,肠镜检查时医生稍不留神就容易漏诊,一旦漏诊,悄悄发展的风险就会变大。
而带蒂息肉有蒂部阻隔,癌细胞要浸润到深层组织,得先跨过蒂这一关,速度会慢很多。而且带蒂息肉形态突出,肠镜下很容易被发现,早发现、早处理,风险自然就降下来了。
但是,这里必须强调,这只是同等条件下的对比。如果脱离了大小和病理,单纯比有没有蒂,毫无意义。说实话,我见过直径0.3厘米的无蒂增生性息肉,增生的上皮基本是良性的,医生一般会建议先定期观察,根本用不着马上切掉;也见过直径2厘米的带蒂绒毛状腺瘤,恶变风险极高,必须立刻切除。
比有没有蒂更重要的,是这两个指标
判断肠息肉危不危险,别再盯着“蒂”不放,真正该看重的,是息肉的病理类型和大小,这才是核心依据。
先看病理类型,这是决定息肉好坏的根本。肠息肉主要分两大类,一类是非腺瘤性息肉,包括炎性息肉、增生性息肉。这类息肉不管有没有蒂,几乎不会癌变,只要没有不适症状,定期复查即可。
另一类是腺瘤性息肉,这是公认的癌前病变,也是我们重点警惕的对象。腺瘤性息肉里,绒毛状腺瘤、管状绒毛状腺瘤的恶变风险,远高于管状腺瘤。而且临床数据显示,无蒂的绒毛状腺瘤,癌变风险会显著增高。而同等大小的带蒂管状腺瘤,风险相对就低很多。
再看息肉大小,这也是关键指标。不管是带蒂还是无蒂,直径小于0.5厘米的息肉,风险都很低;直径在0.5到2厘米之间,风险开始上升;一旦超过2厘米,无蒂息肉的恶变风险会急剧增加,带蒂息肉的风险也会明显升高,都必须及时干预。
所以大家记住,看肠息肉风险,先看病理是不是腺瘤性,再看大小,最后才看有没有蒂,顺序千万不能搞反。
查出息肉别恐慌,这样处理最稳妥
很多患者查出息肉,不管大小、不管类型,都要求马上切掉,其实也没必要,按照权威诊疗规范处理,才最安全。
对于带蒂息肉,大多可以通过肠镜下圈套器电切术直接切除,手术操作简单,创伤小,术后恢复快,切除后复发风险也相对较低。
对于无蒂息肉,尤其是宽基底的,切除难度会大一些。一般1到2厘米左右的平坦或广基息肉,医生会采用内镜黏膜切除术,也就是EMR;直径超过2厘米,或者高度怀疑有浅表癌变的,医生通常会改用内镜黏膜下剥离术,也就是ESD。这样做能确保把息肉完整切下来,避免病灶残留。术后医生会对切下来的息肉做全面病理检查,明确有没有癌变倾向。
不管是哪种息肉,切完了都不是一劳永逸。腺瘤性息肉患者,术后一定要遵医嘱定期复查肠镜。
如果是低风险腺瘤,比如只有1到2个小的管状腺瘤,一般可以5到10年之后再复查。如果是高风险腺瘤,比如息肉直径超过了1厘米、病理报告提示绒毛状结构,那么医生通常会建议3年内就要复查一次。如果病理提示有高级别上皮内瘤变的话,建议1年内复查。另外,如果息肉特别大、做了分块切除,或者一次性切了10个以上的息肉,复查时间可能更短,比如3到6个月甚至1年内就需要再做一次肠镜。
同时要调整生活习惯,少吃高脂、油炸食物,多吃膳食纤维,戒烟限酒,减少肠道刺激,降低息肉复发概率。
最后跟大家说句心里话,在消化科见过太多因为误解肠息肉,要么过度焦虑,要么忽视不管,最后耽误病情的案例。不知道大家有没有发现,对待身体的小问题,盲目恐慌和完全不在意,都是不可取的。
肠息肉有没有蒂,只是外观差异,不是判定危险的唯一标准。查出肠息肉,不用自己瞎琢磨,拿着报告找专业消化内科医生,看病理、看大小、看位置,听从医生的建议,该切除就切除,该复查就复查,才是对自己健康最负责的做法。
肠道健康是日积月累养出来的,也是靠科学筛查护出来的。国家卫健委《结直肠癌筛查与早诊早治方案(2024年版)》和不少国内专家共识都指出,40岁以上人群如果没有做过肠镜,哪怕没有任何不适,也应该认真考虑做一次肠镜筛查。早发现、早处理,才能把肠道癌变的风险,彻底扼杀在摇篮里。