急诊科是急危重症患者救治的前沿阵地,国家“十五五”规划建议明确提出要“全方位提升急诊急救能力”1。作为急救医疗的重要组成部分,快速、精准的急诊检验能够为急诊诊疗决策的制定提供重要支撑。
近日,由中华医学会急诊医学分会、急诊临床检验应用策略专家共识组、中国医药教育协会牵头制定的《急诊临床检验应用策略专家共识》(以下简称《共识》)正式发布。《共识》旨在系统性梳理并规范急诊检验临床实践,通过构建以临床需求为导向的急诊检验分层优化策略体系,进一步赋能急诊医学的高质量发展。
八大疾病领域全解析
精准指导急诊“实战”
急诊科面临着患者数量庞大、病种复杂、病情瞬息万变的严峻挑战,这对急诊检验的速度与质量均提出了极高要求。此次《共识》覆盖核心急症场景与关键检验环节,为急诊医生提供了基于循证医学的检验策略指导,确保在关键抢救的“黄金时间窗”获取精准可靠的检验结果,助力临床决策。

《共识》通讯作者
浙江大学医学院附属邵逸夫医院
急诊科主任洪玉才教授
“《共识》紧密围绕急诊临床需求,针对包括急诊感染性疾病、急性胸痛、急性脑血管疾病、严重创伤、急性术前传染病筛查在内的八大疾病领域,提供了常见病种检验标志物推荐(如表1)和规范化的急诊常见检测项目应用策略。通过深入阐述不同检测项目在临床场景下的应用依据和决策价值,《共识》为广大急诊科医生绘制了一份清晰的‘检验导航图’,为急诊‘实战’提供核心支持,将有效助力实现急症患者的个体化精准管理。”
表1:急诊常见病种检验标志物推荐
急诊感染性疾病
在急诊感染性疾病诊疗体系中,降钙素原(PCT)及白介素6(IL-6)凭借其独特的动态变化规律,成为临床快速决策的时间窗工具。《共识》将PCT和IL-6定位为急诊感染诊疗链的核心决策节点,除细菌感染的诊断分层、预后评估等之外,《共识》强调了动态监测PCT以指导抗生素使用的起始、调整及停用的重要意义。
目前专家共识或指南所推荐的PCT检测截断值都是基于溯源到BRAHMS的平台,《共识》提示,非溯源到BRAHMS平台的检测方法可能存在临床截断值差异,同时,溯源BRAHMS的PCT所建立的不同浓度的截断值对抗生素合理化应用更有意义,因此不建议即时检测(POCT)类产品直接使用临床已有截断值或参考区间,并需加强质量管理,避免带来不良的临床后果。
此外,对考虑脓毒症患者,《共识》推荐及时完成血培养的同时,宜同步完善血常规(WBC)+PCT+白介素6(IL-6)+C反应蛋白(CRP)检测,用于临床鉴别诊断、监测疗效和评估预后。
急性胸痛
近年来,心血管生物标志物检测发展为急诊胸痛精准管理提供了关键工具。《共识》强调了高敏肌钙蛋白(hs-cTn)检测在心肌损伤评估中的核心地位,并指出使用电化学发光法进行hs-cTn检测具有反应体系可控、检测快速、高精密度、高敏感度及宽广检测范围等显著优势。《共识》还指出,研究发现,肌钙蛋白T(cTnT)在诊断心肌炎时,其诊断敏感性显著优于肌钙蛋白I(cTnI),应根据临床情况和患者特征合理选择适当的检测方法,且肌钙蛋白I(cTnI)检测易受到巨肌钙蛋白的干扰。总之,电化学发光法(Elecsys法)高敏肌钙蛋白T(hs-cTnT)检测具备反应体系可控、检测快速、高精密度、高敏感度及宽广检测范围等显著优势。
此外,《共识》推荐了基于hs-cTn检测的0h/1h、0h/2h、0h/3h快速排除与确诊算法流程(图1),为急诊胸痛患者的快速诊断、分流提供了标准化方案。
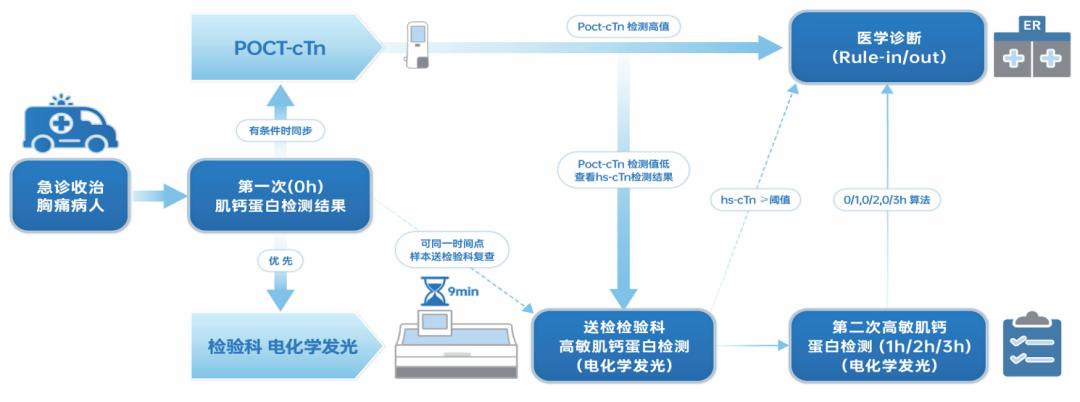
图1:急诊胸痛患者肌钙蛋白使用及0 h/1 h、0 h/2 h、0 h/3 h算法执行流程
在急性心衰诊断方面,《共识》肯定了N末端脑钠肽前体(NT-proBNP)检测的重要价值,并指出其诊断界值必须根据患者的年龄和肾功能进行分层设定:50岁以下患者NT-proBNP>450 ng/L、50~75岁>900 ng/L、75岁以上>1800 ng/L,肾功能不全(肾小球滤过率<60 ml min)时>1200 ng/L。
急性术前传染病筛查
针对重大创伤急诊患者需紧急手术、输血或侵入性操作等场景,《共识》强调术前传染病筛查是保障医疗安全、防止医源性感染的关键环节。在完成血常规、出凝血功能等常规检测的基础上,《共识》建议将术前的传染病四项联合检测扩展至“传染病八项”筛查(含HBsAg、HBsAb、HBeAg、HBeAb、HBcAb、抗-HCV、HIV-Ag/Ab、抗-TP),以更全面评估感染风险、优化围术期管理及职业暴露防护。
HCV抗原抗体联合检测显著缩短窗口期,提高急性HCV感染的早期诊断率,尤其适用于急诊疑似暴露或高危人群(如静脉药瘾者、不明原因肝功异常者)。
值得指出的是,《共识》不仅强调了中心实验室在确诊性检验中的核心地位,也讨论了即时检测在危重患者初步评估中的作用(如血气、乳酸、电解质等检测可缩短脓毒症、急性冠状动脉综合征(ACS)等疾病的救治时间窗),两者协同可实现“快速初筛-精准确认”的闭环管理,有效支撑急诊临床决策。
强化急诊检验能力建设
筑牢质量控制“防线”

《共识》通讯作者
浙江大学医学院附属邵逸夫医院
检验科主任张钧教授
“当前,我国急诊检验实验室在资源分配、质量管理和信息化建设等方面仍存在不足,强化急诊检验能力建设势在必行。此次《共识》不仅对急诊检验项目的选择进行了详细梳理,还系统性地阐述了急诊检验必需的实验室能力建设与质控管理要求。通过急诊科与检验科的紧密协同、检验技术和设备升级、检验流程优化等举措,可持续改善急诊检验系统的运作效率,为急危重症患者的救治提供有力保障。”
在实验室急诊检验仪器配置上,《共识》指出,急诊检验仪器须满足急诊医疗需求,保证结果及时、准确,为疾病诊治争取时间,须具备快速准确的分析系统、低频的维修保养、适宜的通量和检测能力、稳定可靠的售后服务等特征。因此,应优先考虑自动化流水线和生化免疫一体机,凭借高度的自动化检验能力,实现节省人力、整合资源、提高检测速度的目标。

《共识》专家组成员
南方医科大学南方医院副院长
检验医学学科带头人郑磊教授
“质量控制是急诊检验的生命线。结合近年来检验技术的发展趋势,《共识》强调急诊检验实验室应建立完善的质量控制体系,通过建立有效的检测分析系统、定期进行设备校准和性能验证、开展检验项目结果的可比性验证等措施,持续提升急诊检验服务水平,满足急诊场景对‘速度’与‘质量’的双重严格需求,进而进一步强化急诊检验在公共卫生应急事件中的支撑作用。”
1.中共中央关于制定国民经济和社会发展第十五个五年规划的建议.
审校丨洪玉才教授、张钧教授、郑磊教授

![医生会得抑郁症吗?长时间的接触病患,医生该如何调节[呲牙笑]我跟我一个同学聊天,他](http://image.uczzd.cn/410542682000385767.jpg?id=0)