大家好,我是癫痫医生张光明。不少癫痫患者可能有这样的困惑:同样身处嘈杂环境、经历熬夜或情绪波动等诱发因素,有人安然无恙,有些人却更容易被“触发”癫痫。这背后隐藏着一个关键的医学概念——癫痫阈值。每个人的大脑都有一道抵御癫痫发作的 “安全防线”,这道防线的高低,直接决定了癫痫发作的难易程度。
一、癫痫阈值:大脑的 “发作临界线”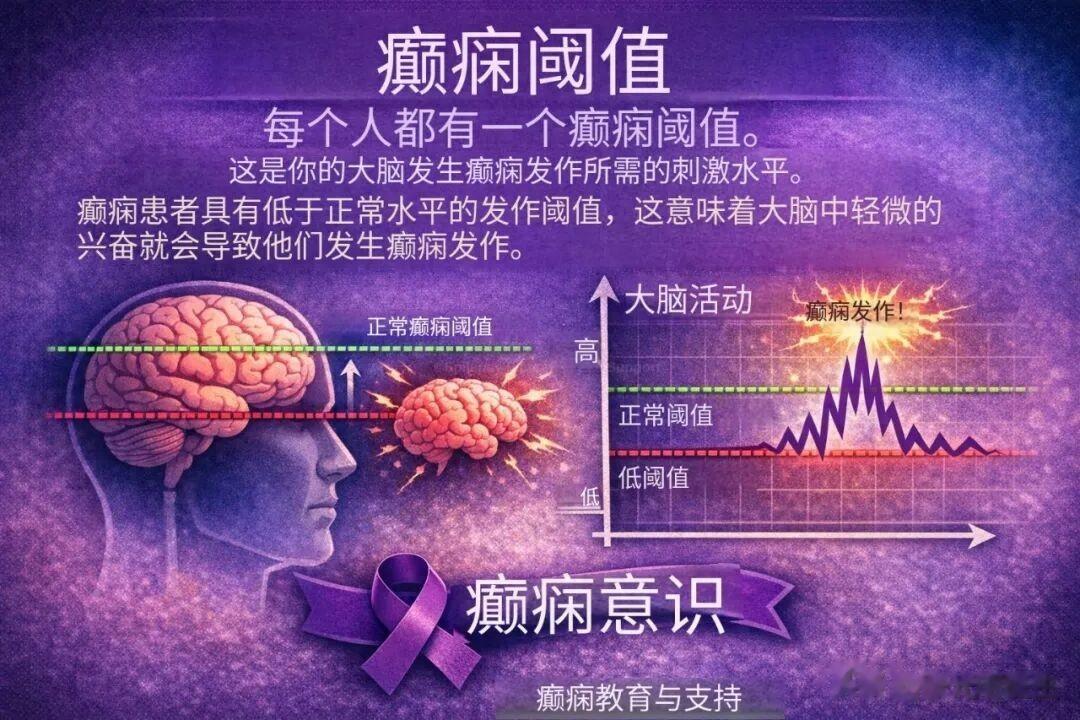
癫痫阈值,简单来说,就是大脑出现癫痫发作所需的最低刺激水平。我们可以把它想象成大脑里的一个“安全阀”:正常人的安全阀设定在较高位置,需要较强的刺激(如严重脑外伤、高烧等)才会“爆开”;而癫痫患者的安全阀天生或后天被调低了,即使是轻微的刺激(如闪光、疲劳、情绪波动),都可能打破大脑电信号的平衡,引发癫痫发作。
从生理机制来看,大脑的正常运转依赖神经元的有序放电,而这种有序性源于兴奋与抑制的动态平衡。兴奋性神经递质(如谷氨酸)如同 “油门”,推动神经元放电;抑制性神经递质(如 γ- 氨基丁酸)如同 “刹车”,抑制异常兴奋。当 “油门” 踩得过猛、“刹车” 失灵,或离子通道功能异常时,神经元兴奋性急剧升高,癫痫阈值便会下降,轻微刺激即可诱发异常放电,形成癫痫发作。这也解释了为何同样的外界刺激,对不同人会产生截然不同的结果。
二、影响癫痫发作阈值的先天因素(一)遗传易感性

遗传是影响癫痫阈值的主要先天因素之一。部分基因突变会直接导致神经元离子通道功能异常、神经递质合成或传递障碍,从根源上降低癫痫阈值。比如 SCN1A、KCNQ2 等基因的突变,会破坏钠离子、钾离子通道的正常调控,让神经元始终处于 “易兴奋” 状态,这类人群往往在儿童期就出现癫痫发作,且发作频率相对较高。
家族中有癫痫病史的人群,癫痫阈值普遍低于普通人群,发病风险是无家族史者的 2-3 倍。
(二)脑部发育异常

胎儿期或婴幼儿期的脑部发育缺陷,会直接拉低癫痫阈值。孕期母体感染风疹病毒、巨细胞病毒,接触放射性物质,或服用致畸药物,可能导致胎儿脑回畸形、灰质异位等发育异常;早产儿、低体重儿因脑部发育不成熟,神经元网络稳定性不足,也会出现阈值偏低的情况。
这类发育异常会破坏大脑神经元的正常连接与调控机制,导致抑制性神经元数量不足、兴奋性突触异常增多,大脑对刺激的耐受能力大幅下降。临床数据显示,约 30% 的儿童癫痫患者,病因与先天脑部发育异常相关,且这类患者的癫痫发作往往更难控制。
三、影响癫痫发作阈值的后天因素(一)脑部器质性损伤

颅脑外伤、脑血管疾病、脑肿瘤、中枢神经系统感染等后天损伤,是降低癫痫阈值的重要诱因。车祸、高空坠落等导致的中度颅脑外伤,癫痫发生率约 10%,重度外伤发生率可达 30%,损伤后的脑组织水肿、坏死会破坏神经元网络,数月甚至数年后才诱发癫痫发作;脑出血、脑梗死引发的脑组织缺血缺氧,会导致神经元坏死,阈值随之下降;脑肿瘤对周围神经组织的压迫,会干扰局部电信号传导,也会成为癫痫发作的 “导火索”。
此外,病毒性脑炎、脑膜炎等感染性疾病,会引发脑部炎症反应,损伤神经元细胞膜,抑制性神经递质分泌减少,约 20% 的感染患者病愈后会出现癫痫发作。这类后天损伤导致的阈值下降,具有不可逆性,需长期通过药物或手术干预治疗。
(二)生活方式与环境诱因
日常不良生活习惯,会持续侵蚀大脑的阈值防线。睡眠不足是最常见的诱因,长期熬夜、失眠会打乱大脑生物钟,神经元兴奋性持续上升,约 35% 的癫痫患者发作前存在睡眠紊乱;过度饮酒会直接刺激中枢神经,加速抗癫痫药物代谢,同时抑制 γ- 氨基丁酸功能,大幅降低阈值;长期饮用高咖啡因饮料、暴饮暴食引发的血糖剧烈波动,也会刺激神经元异常放电,突破阈值。
情绪波动亦不可忽视。长期焦虑、抑郁会导致皮质醇水平升高,促进神经元兴奋;突然的重大精神打击,会引发神经内分泌紊乱,阈值急剧下降。临床中,不少患者在高考、职场高压期或重大变故后首次发作,正是情绪因素拉低了阈值。
(三)药物与疾病干扰
部分药物会直接降低癫痫阈值,成为发作的 “隐形推手”。喹诺酮类抗生素、抗抑郁药、部分抗精神病药物,会抑制抑制性神经递质功能,或干扰离子通道调控,对阈值偏低的人群风险更高;此外,糖尿病患者长期血糖控制不佳,会引发脑部微血管病变,神经元能量供应不足,阈值下降;甲状腺功能亢进、肝肾功能异常等疾病,会导致代谢紊乱,影响神经递质平衡,间接降低阈值。
四、年龄与生理阶段:阈值的动态变化
癫痫发作阈值并非一成不变,会随年龄和生理阶段发生显著波动。儿童期是癫痫阈值的 “低谷期”,儿童大脑神经元发育尚未成熟,抑制性神经递质分泌不足,神经元兴奋性高,因此儿童是癫痫发病的高峰人群。随着年龄增长,大脑发育逐渐完善,阈值会逐步升高,青少年期后发作频率有所下降。
老年期则迎来阈值的再次下降,老年人因脑萎缩、脑血管硬化、神经元数量减少,抑制性神经递质分泌减少,阈值显著降低,同时伴随脑肿瘤、脑血管疾病等高发疾病,癫痫发作风险大幅上升。此外,女性生理期、孕期、更年期,激素水平的波动会影响神经递质平衡,部分女性会出现 “经期性癫痫”,生理期阈值下降,发作频率显著升高。
五、如何能减少癫痫发作?(一)精准评估,明确阈值特点
癫痫患者应通过脑电图、头颅核磁、基因检测(有条件的)等检查,明确自身癫痫发作阈值的高低及诱因。脑电图可检测神经元异常放电情况,头颅核磁排查脑部器质性病变,基因检测明确遗传风险,为后续干预提供依据。
(二)规避诱因,稳定阈值
规律作息,保证每天充足的睡眠,避免熬夜、过度劳累等;
远离酒精、高咖啡因饮料,规律饮食,避免血糖剧烈波动;
调节情绪,通过运动、冥想、社交等方式释放压力,避免长期焦虑、抑郁;
避免强光、强声、过度嘈杂噪音等强刺激,减少诱发因素。
(三)规范治疗,提升阈值
癫痫患者需严格遵医嘱服用抗癫痫药物,不可擅自减药、停药,药物可通过增强抑制性神经递质功能、抑制兴奋性放电,提升癫痫阈值。对于药物难治性癫痫患者,可评估手术指征,通过癫痫灶切除术、电极(SEEG)或激光(LITT)热凝毁损、神经调控术(如迷走神经刺激、脑深部电刺激)等方式,直接干预异常放电区域,减少发作。
(四)定期监测,及时调整方案
每 3-6 个月定期复查(病情稳定的可以延长到1年),通过脑电图、血药浓度检测,评估阈值变化及药物效果,及时调整治疗方案。同时,记录发作时间、诱因,为医生判断阈值变化提供依据。
最后癫痫的发作与否,本质上是 “癫痫阈值” 与外界刺激的博弈。有人天生阈值偏低,有人后天损伤、诱因拉低阈值,才让癫痫有了可乘之机。理解癫痫阈值的核心逻辑,不仅能帮助我们认清癫痫发作的本质,更能通过精准评估、规避诱因、规范治疗。
对于普通人而言,了解癫痫阈值的意义,也能减少对癫痫的误解,给予患者更多包容与支持,共同营造友好的健康环境。