2025年秋招,广东某医学院校一项就业数据发布,该校临床医学硕士毕业生中,52%放弃三甲医院offer,主动签约一二线城市社区卫生服务中心。同期,深圳龙华区某社区医院招聘全科医生,收到37份简历中有12人是博士。9月,河北公布的一招聘名单中,清河县坝营中心卫生院的拟录用名单上,整整一列全部是硕士研究生......
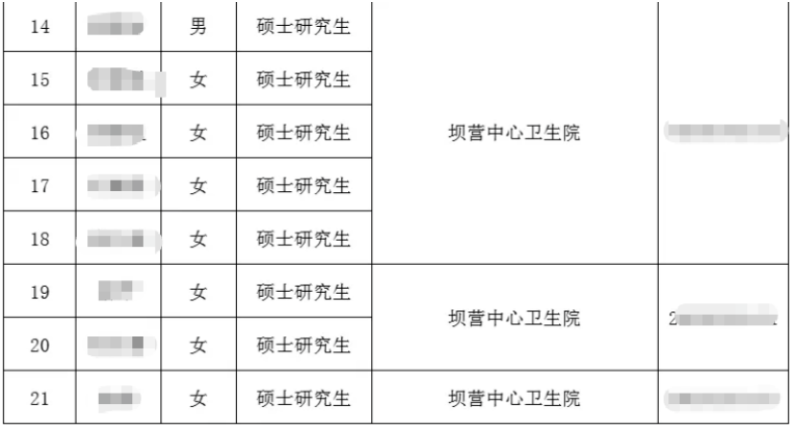
图源:清河发布
曾几何时,三甲医院是医学人才的终极梦想,是实现专业抱负的殿堂;另一边,社区医院门口冷冷清清,是广大医学生走投无路,退而求其次的选择。而如今,时代不一样了,硕博主动“下沉”社区,患者也不再非三甲不可,这场看似反常识的局面,还要从一场变革说起。

图源:CMT
医疗就业为何逆向反转?什么是“深圳模式”?“放弃三甲时,我爸妈说我疯了;现在他们却很满意我能准时下班陪家人。”一入职深圳某社区医院的硕士说道,她曾拿到3家三甲医院offer,但规培时经历了24小时连轴转、一晚上3台急诊手术等等痛苦经历,让她最终还是选择了社区医院。“现在我每周出门诊4天,不用写科研论文,还能专注给老人做慢性病管理,这就是我想要的。”
近年来学历内卷已成社会常态,三甲医院招聘门槛持续提高,不仅要求的学历门槛越来越高,还对科研能力提出了更高要求。
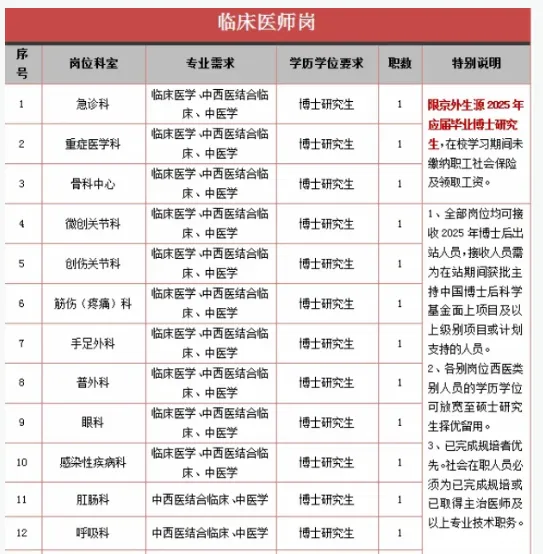
图源:某北京三甲医院招聘条件
面对此种困局,深圳开始了基层医疗变革,创立了独特的“深圳模式”:将社区医院纳入医疗集团管理,由核心三甲医院统筹人事、财务和诊疗资源。在这种模式下,社区医生与三甲医生享受同等待遇——深圳某社区医院医生平均月薪1.5万元,与三甲同级别医生持平,还能领取每月2000元的基层补贴。
对此,国际顶尖医学杂志《柳叶刀》以独立篇幅刊发文章,将深圳模式称为中国整合型医疗卫生服务体系的成功试点,直言这套模式为全球基层医改提供了中国方案。

据《三联生活周刊》报道,广州、深圳、上海等一些社区医院,已经开始招博士了,有的要求研究生学历且有工作经验,甚至有的还要求“主治起步”。“现在去社区医院,和去三甲没什么不一样!”深圳市民李阿姨感慨。随着“深圳模式”开始逐步推广,社区医院引进了越来越多的高学历人才,医疗水平与三甲的鸿沟逐渐缩小,也推动了居民医疗选择从迷信头衔走向按需匹配。
溯源:曾被嫌弃的基层医疗,缘何过去让医学生“避之不及”?“十年前,我宁愿待业也不去乡镇卫生院。”一名北京社区医生,至今记得2015年的求职经历。当时她拿到某乡镇卫生院offer,却因“月薪3000元、没编制、进修机会少”果断放弃。而这种对基层的嫌弃,曾是医疗行业的普遍共识。
招聘市场“结构性困境”,基层招人难
基层招人难是普遍现象。2021年,安徽省某县级医院因岗位报名人数不足,13个岗位被取消或核减;江西、黑龙江等地县医院招聘中,多次出现无人报考的尴尬。三甲进不去、基层不愿去的就业矛盾——普通医学生挤不进三甲,而高学历人才又曾对基层不屑一顾,导致基层医疗人才队伍长期青黄不接。
基础设施不足
“以前乡镇卫生院连心电图仪都经常坏,遇到胸痛患者只能建议转院。”济南某乡镇卫生院退休医生回忆,2018年前,他所在的机构只有30余种常见病药物,慢性病患者想开进口药必须去大医院,这让很多基层医生缺乏“存在感”。
而且,社区医院的核心职责在于初级诊疗与基础检查,这既是其功能定位,也是分级诊疗体系的起点。因此,许多患者就算信任社区医生的能力,但担心若病情需要更深入的影像或专项检测时,社区医院无法提供相应检查条件,可能延误后续判断,也会选择直接去三甲医院。
待遇与发展“双失衡”,人才留不住
国家卫健委2020年《基层医疗卫生机构薪酬调查报告》显示,全国社区卫生服务中心医生平均月薪5800元,仅为三甲医院同级别医生的45%;乡镇卫生院待遇更低,部分地区甚至不足4000元。更关键的是,基层晋升通道狭窄——不少医生工作十年仍停留在“住院医师”职称,而三甲医院医生通常5-8年就能晋升主治。
职业发展空间的缺失更让人才却步。基层医院硬件设施薄弱,科研支持几乎为零,难以满足医学生自我提升的需求。《中国社会医学杂志》2024年调查显示,12,928名定向医学生中,仅17.5%愿意在履约期满后续约,超过八成的人才可能流失。2019年,甘肃卫健委曾公示五年内251人的农村订单定向医学生违约名单,违约人数连年递增。
破局:基层医疗“招得来”,更要“留得住”在基层医疗吸引力提升的同时,医疗系统整体压力依然严峻,我国二级以上医院医师平均每周工作时间超过50小时,其中约四分之一的医师每周工作达60小时以上。在门诊量较大的三甲医院,不少医生每日接诊患者超过80人次,高峰时段平均每名患者问诊时间不足5分钟。此外,超过七成的医生需要经常性加班,近半数医生每月值夜班次数在8次以上。
高强度、高负荷的工作状态不仅挤压了医生的休息与学习时间,也对其身心健康造成持续影响。
在“深圳模式”下,很多医护人员选择“转投”社区医院,希望获得更好地工作和生活“配比”。对此,四川一名医生指出,高学历人才“下沉”社区,正倒逼基层医院升级管理与服务。留住人才、满足患者,光有硬件和学历不够,更需同步提升运营机制的“软实力”。
图源:丁香园
完善待遇保障,解除后顾之忧
合理的待遇是尊严的前提,一些地方已经开始有价值的探索。例如,江苏省太仓市对医学类本科生、硕士研究生分别给予最高5万元、8万元学业资助,毕业后在当地就业可享受最高30万元购房补贴及生活补助。这类“真金白银”的投入,直接降低了优秀医学毕业生的安家成本和初期生存压力。另外,与三甲医院接轨、基于能力和贡献的动态薪酬增长机制正逐步建立,让基层医生能看到随着经验和能力提升,收入也能同步增长。
拓宽发展通道,避免“职业天花板”
对于心怀理想的医学人才,比待遇更让人焦虑的,往往是发展的停滞。如果基层被看作是技术洼地,个人专业水平无法提升,那么离开就成了必然选择。因此,留住人才的关键,是把基层变成人才成长平台。
一方面,要强力推动优质医疗资源实质性下沉。广东省实施的“组团式”紧密型帮扶,要求三甲医院派遣专家团队常驻县级医院,“带土移植”先进技术和管理经验。当基层医生能接触到、学会并主导更复杂的诊疗技术时,职业成就感和归属感便会油然而生。
另一方面,必须改革僵化的晋升与岗位结构,为年轻人腾出发展空间。当前医疗体系内一个突出的矛盾,是有限的职称岗位与庞大的青年医生群体之间的冲突。有观点指出,部分医院大量返聘退休专家,可能在一定程度上挤占了年轻医生的临床机会和晋升通道。或许,在基层人才建设中,应科学规划返聘制度,更应着力构建以中青年为骨干的人才梯队。
减轻工作压力,守护身心健康
这一个个悲剧极端却非偶然地揭示了超负荷工作、高压环境以及情感支持匮乏所带来的毁灭性影响,制度上,必须严格规培带教管理,杜绝以用代培。苏诗雨所在的医院,规培护士在培训不足的情况下就被推上手术台自学,这种模式本身就是巨大的风险源。国家卫健委在《新入职护士培训大纲》中已有框架,关键在于医院层面严格落实,保障足够的带教时间和质量,让新人平稳过渡。
文化上,亟待建立更具支持性、容错性的团队氛围。医院管理层应当带头,将尊重、沟通与团队协作纳入科室考核,建立有效的心理疏导和危机干预机制。当医生护士自己都能感受到被治愈时,他们才能更好地去治愈他人。
医疗变革的终极目标,是“人”的幸福
图源:CMT
“深圳模式”的成功,不仅在于提升了基层医疗的硬件水平,更在于让医生找回了职业价值,让患者获得了便捷服务。但基层医疗要实现全国均衡发展,不能只靠“深圳样本”;医生群体的身心健康要得到真正保障。未来的医疗生态,应该是医生能在适合自己的岗位上安心执业,不用为生计奔波、不用为压力焦虑,不负数十载的求学与辛勤,更不用累倒在岗位上;患者能根据病情找到最优选择,不用为挂号排队、不用为费用发愁;社区与三甲各司其职、无缝衔接,共同守护每个人的健康。
参考文献
[1]Li X, Krumholz HM, Yip W, et al. Quality of primary health care in China: challenges and recommendations. Lancet. 2020 Jun 6;395(10239):1802-1812. DOI: 10.1016/S0140-6736(20)30122-7.
[2]三联生活周刊https://www.toutiao.com/article/7577997510376047158/?upstream_biz=doubao&source=m_redirect
来源:医学论坛网
编辑:白术
审核:梨九
排版:蓝桉
封面图源:CMT