年轻群体突发心律失常死亡综合征(Sudden Arrhythmic Death Syndrome, SADS)一直是极具挑战性的研究课题。SADS是指在年轻人(通常指35岁以下)中,因心脏原因导致的突发性死亡,且在尸检中未发现明显结构性心脏异常。这类疾病往往发病突然,死亡迅速,给患者家庭和社会带来了巨大的冲击。据估计,在欧洲国家,SADS的发病率约为1-3/10万每年。尽管近年来对一些遗传性心脏病的认识不断深入,如肥厚型心肌病(HCM)和致心律失常性心肌病(ACM),但仍有相当一部分SADS患者在发病前无明显症状,且在尸检中未发现明确的结构性心脏病变。
2025年9月,The American Journal of Cardiology杂志发表了一篇题为“Sudden Arrhythmic Death Syndrome in the Young: Risk Factors are Identifiable Prior to Sudden Cardiac Arrest”的文章,为这一领域带来了新的曙光。该研究通过详细分析SADS患者的临床特征,揭示了在发病前可识别的风险因素。

本研究是一项基于瑞典全国注册数据库的回顾性观察研究,旨在描述2000—2010年间瑞典1-35岁SADS患者的临床特征,并与对照组进行比较。研究纳入了149例SADS患者,每例患者匹配5-10名对照组成员,共计1475名对照。研究通过瑞典国家法医局数据库、国家患者登记处、死亡原因登记处等多个数据源,收集了患者的医疗记录、心电图(ECG)、尸检报告等信息。研究的主要终点是SADS患者在发病前的医疗接触情况、症状、心电图异常以及家族心脏病史等。通过对这些数据的详细分析,研究旨在识别SADS的潜在风险因素,并探讨其在年轻群体中的发病机制。
研究结果SADS在年轻群体中的占比与基本特征
研究期间,瑞典1-35岁人群中突发性心脏死亡(SCD)的总发病率为1.6/10万/年,其中SADS占所有SCD的22%(149/670)。这表明SADS是年轻群体中SCD的主要类型之一。SADS患者中男性占65%(97/149),中位死亡年龄为23岁,提示该病在年轻男性中更为常见,可能与男性在该年龄段的生理、生活方式或其他未知因素有关。大多数SADS发生在院外(85%,126/149),且多在家中,这可能与患者在家中放松状态下,突发心脏事件时缺乏及时救治有关。此外,死亡时最常见的活动状态是睡眠或休息(38%,56/149),可能与睡眠期间心脏自主神经调节变化等因素有关。
发病前的医疗接触与症状
在发病前180天内,SADS患者因任何原因就医的比例显著高于对照组(34% vs 23%,P=0.011,OR=1.7,95%CI:1.1~2.5),表明SADS患者在发病前可能存在较多健康问题或不适,从而增加了医疗接触机会。在发病前1年内,因晕厥就医的比例在SADS患者中显著高于对照组(4% vs 0.2%,P=0.007,OR=13,95%CI:2.1~77)。晕厥可能是心脏电活动异常导致脑供血不足的表现,这一结果强调了对晕厥患者进行详细心脏评估的重要性,以早期发现潜在的心脏病变,降低SADS发生风险。同样,因抽搐/癫痫就医的比例在SADS患者中也显著高于对照组(4% vs 0.4%,P=0.006,OR=11,95%CI:1.9~62)。这提示抽搐/癫痫可能并非单纯的神经系统疾病,在某些情况下可能与心脏电活动异常有关,如心源性晕厥导致的抽搐样发作,因此在抽搐/癫痫的诊断和治疗过程中,应考虑心脏因素的排查。
心电图异常与家族史
18%的SADS患者存在异常心电图,其中预激综合征是最常见的心电图异常。预激综合征是一种心脏传导系统异常,可导致快速性心律失常,增加心脏性猝死风险。这一结果表明,心电图检查在SADS高危人群筛查中具有重要价值,尤其是对于有心脏症状或家族心脏病史的个体,早期发现心电图异常并进行干预,可能有助于预防SADS的发生。此外,13%的SADS患者有心脏病家族史,提示家族遗传因素在SADS发病中可能起重要作用。家族史的存在可能意味着患者携带遗传性心脏病基因,如长QT综合征、布鲁加达综合征等,这些基因突变可导致心脏电活动异常,增加SADS发生风险。因此,对于有心脏病家族史的年轻个体,应加强心脏监测和遗传咨询,以早期发现潜在的心脏病变,采取针对性的预防措施。
精神疾病与药物使用
17%的SADS患者有精神疾病诊断,11%的患者使用过精神药物。这一结果提示精神疾病和精神药物的使用可能与SADS的发病风险有关。某些精神药物可能具有心脏毒性,如引起QT间期延长,增加心律失常风险。此外,精神疾病患者可能存在生活方式不规律、忽视身体症状等情况,从而增加心脏事件的发生风险。因此,在精神疾病患者的治疗和管理过程中,应关注其心脏健康,合理选择药物,避免使用可能增加心脏风险的药物,并加强对患者心脏症状的监测和评估。
发病前症状与可能的触发因素
在发病前24小时内,感染(9%)和恶心/呕吐(7%)是最常报告的症状(图1)。这些症状可能并非SADS的直接原因,但可能是触发因素。感染可能导致全身炎症反应,影响心脏电活动稳定性;恶心/呕吐可能引起自主神经调节紊乱,增加心脏负荷,从而在有潜在心脏病变的个体中诱发心律失常。这一结果提示,在SADS的预防中,除了关注心脏本身的因素外,还应重视全身健康状况,及时治疗感染等疾病,避免可能诱发心脏事件的因素。
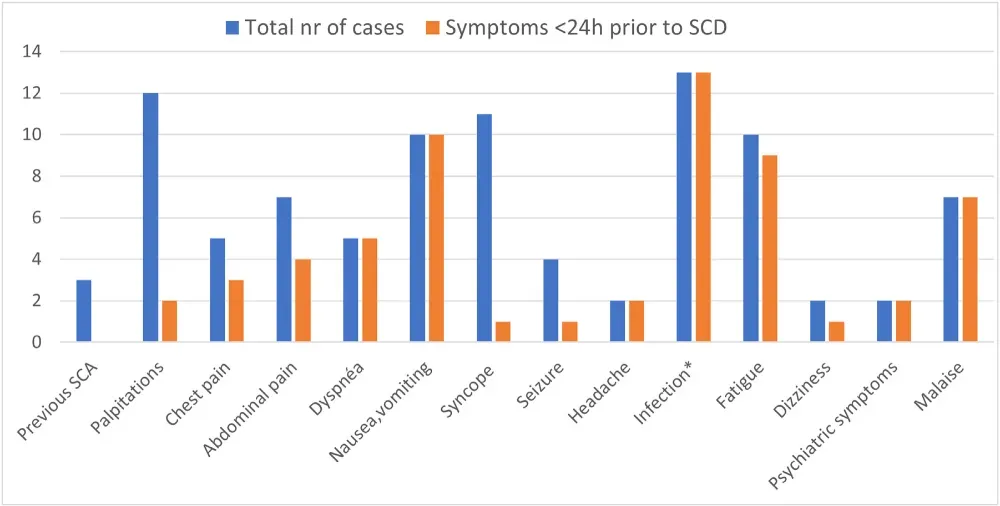
图1 突发性心律失常死亡人群的症状分布
注:蓝色为总体;橙色为突发性心源性死亡前24小时。总结本研究通过对2000—2010年瑞典1-35岁SADS患者的全面分析,揭示了其在年轻群体中的流行特征及潜在风险因素。研究发现,SADS占该年龄段SCD的22%,男性更为常见,且多数死亡发生在院外。发病前,患者存在较高的就诊频率,晕厥、抽搐等前驱症状较为突出,提示需对这些症状进行详细心脏评估,以便早期发现潜在的心脏病变。此外,心电图异常、家族心脏病史、精神疾病和精神药物的使用等因素在SADS发病中可能起重要作用。与以往研究相比,本研究利用瑞典全国注册数据库的高质量数据,结合医疗记录、心电图、尸检报告等多方面信息,确保了结果的可靠性。这些发现不仅丰富了对SADS疾病特征的认识,也为临床实践中的早期识别、风险评估和预防策略提供了科学依据,有望推动SADS防治领域的进一步发展,减少年轻群体中突发性心脏死亡的发生率。

图源:CMT
参考文献
TORELL MF, SVENNBLAD B, WISTEN A,et al. Sudden arrhythmic death syndrome in the young: risk factors are identifiable prior to sudden cardiac arrest[J]. Am J Cardiol,2025:S0002-9149(25)00626-5.DOI:10.1016/j.amjcard.2025.09.062
“医学论坛网”发布医学领域研究成果和解读,供专业人员科研参考,不作为诊疗标准,使用需根据具体情况评估。
编辑:薄荷
审核:白术
排版:半夏
封面图源:CMT