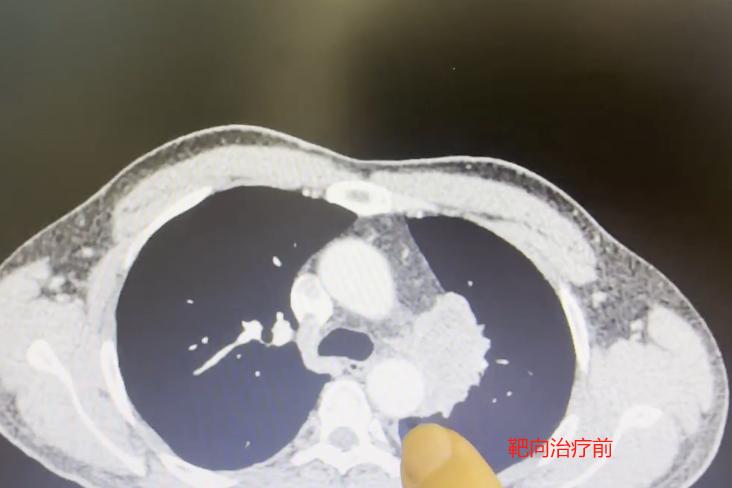
大家都知道,肺癌靶向治疗的效果特别好,但靶向药也不可避免地或多或少存在一些不良反应。
所以,很多患者都特别想知道在服用靶向药期间,有没有什么办法可以在相对安全的前提下服用靶向药,以降低其毒副作用,从而避免影响治疗的进程。
今天,郑医生就来和大家聊一聊这个话题。
在我看来,要想降低靶向药的毒副作用,可以从这几个方面入手:用药前的风险评估、用药初期的临床评估以及稳定后的联合决策。

用药前的风险评估

在进行用药前的风险评估时,应注意以下几方面。
首先,通过阅读药品说明书,去了解拟选用的靶向药可能会出现哪些毒副作用,做到心中有数。
然后,需通过抽血等一系列检查来判断自己的身体是否具备接受相应靶向治疗的条件。
此外,还要避免为求最大疗效而忽视一切风险的治疗选择。
比如,针对EGFR突变的肺癌术后开展奥希替尼靶向治疗的ADAURA研究,在设计时,为了避免增加治疗的风险,强调对于术后患者,应在化疗彻底结束后才能接受靶向治疗。
这就是在规避风险。因为患者在刚做完手术后,身体是非常虚弱的,如果太激进地去同时开展化疗和靶向联合的方案,身体很可能会吃不消。
郑医生在临床中也发现,有的朋友在做完手术后会特别着急:“郑医生,既然我既要上靶向,又要上化疗,那如果同时开展靶向和化疗,治疗效果不是会更好吗?”
但是,他只关注了疗效,却忽视了治疗本身可能存在的毒副作用对身体的影响,最终导致身体无法耐受强劲的治疗方案,治疗无法顺利开展,靶向药也不得不减量甚至停药,这就非常尴尬了。
所以,要降低靶向药的毒副作用,用药前的风险评估非常重要。

用药初期的临床评估
在各种肿瘤治疗方案中,靶向药可以说是不良反应最小的那类。但即便安全如靶向药,也仍然会出现各种各样的毒副作用。
如果你认真打开过靶向药的说明书,就会发现各种并发症数不胜数。
不过,落实到具体的现实中,其实并不是每个患者都会出现药品说明书中所有的并发症。
很可能是A出现皮疹,B出现肝功能损害,C出现心律失常,D也许只有轻微的腹泻,而E或许是什么异常都没有的幸运儿,如果他自己不说,你甚至完全看不出来他是个肿瘤患者。
需要注意的是,前面准备得再好,也不代表在真正开始用药后一定就会安全。
所以,用药初期的临床评估其实非常重要。
一般来说,靶向用药后会出现什么样的副作用,在服药一个月后就能看出来,此时是评估靶向药安全与否的最关键阶段。
换句话说,如果你已经安全地用了一个月靶向药却还没有出现明显的异常,那么,后面继续再用此药,大概率也是比较安全的。
在服药后的第一个月内,我一般会建议患者密切监测血液学的指标变化,包括:血常规、肝功能、肾功能、电解质这些指标。并采取相对密集的监测频率去观察和随访,确保自己的身体可以承受这样的治疗强度。
而如果我们的身体在第一个月的用药过程中都能够保持良好的反应,后续监测的频率就可以适当放宽标准。

稳定后的联合决策

在临床中,往往会碰到很多这样的问题:“郑医生,我在吃靶向药的同时能不能再吃点儿中药?以降低靶向药的毒副作用?”
在这个问题上,我的态度是,在刚开始服靶向药的阶段最好不要吃中药。
为什么?
因为靶向药作为现阶段治疗权重最大的关键手段,在用药初期,我们要做的最重要的事情是评估我们的身体是否可以耐受这样的治疗强度。
但假如你一开始就把靶向药和中药同时服用。万一出现了毒副作用,到底是靶向药的副作用?还是中药的副作用?该如何去评估?
如果因为毒副作用太大必须选择停药,是选择停中药?还是选择停靶向药?你能区分得开吗?
所以,一开始就眉毛胡子一把抓,会严重干扰医生对药物不良反应的判断,从而影响治疗的进程和效果。
如果我们都还不清楚自己用靶向药的效果到底怎么样,就着急地把几种药一股脑地用上,这不是对自己不负责吗?
所以,最稳妥的办法是:如果坚持要靶向药和中药联用,在初始阶段也需要一个一个地用。先上治疗权重最大的靶向药,在确保一切安全、身体可以接受后,再考虑增加其他治疗方式。
不过,郑医生还是要提醒大家:如果我们希望增加其他联合治疗手段,最稳妥的做法,还是要在联合用药后的短期内重启应急判断流程,确认自己的身体是否可以在联合治疗的模式下,保持住良好的内环境状态。
请记住,在肿瘤治疗的过程中,有时候,克制也许比激进更加重要。少即是多,精准便是力量。