【编者按】这世上有五种极致的病痛:三叉神经痛、癌痛、带状疱疹痛、肾结石痛和痛风。
“凌晨两点,病人突然被剧痛惊醒,脱臼一般的疼痛从大脚趾袭来,然后在脚踝、小腿、关节游移不定。病人颤抖着,身体轻微发热,疼痛随时间愈演愈烈……”
这段听起来能把隔壁家小孩疼哭,非常具有画面感的描述,来自17世纪英国著名的内科医生Thomas Sydenham,他同时也是一位被痛风折磨了几十年的患者,对痛风的形容堪称经典。

图源:搜狐网
超一半以上痛风患者为年轻人
近几年,曾被认为是“老年病”的痛风逐渐年轻化。2021年中国高尿酸及痛风趋势白皮书显示,目前我国痛风人群约为1500万人,其中近60%为18-35岁年轻人群。
上海同济医院内分泌科的刘光辉医生曾在媒体平台表示,痛风年轻化与不良的生活方式和饮食结构密切相关,尤其未成年患者的自制力不强,喜欢喝含果糖的软饮料,更喜欢高加工的肉类食品。另一个重要因素是肥胖,加之学业压力较大,运动时间压缩,有些人可能还经常熬夜,久而久之则会形成恶性循环,就容易促使高尿酸血症甚至痛风的发生。
痛风简单来说是:尿酸太高→形成结晶→卡在关节里→引发强烈炎症反应。
图源:摄图网
痛风的典型症状
急性发作期:常发作于夜间,关节(尤其是大脚趾)突然红肿、剧痛,像刀割或火烧一样,12小时达高峰。
慢性期:表现为持续关节肿痛、压痛、畸形和功能障碍,会导致关节骨质的破坏、关节周围组织纤维化、继发退行性变,甚至影响肾脏功能。
2025年5月14日,一篇发表在医学期刊《柳叶刀-区域健康(西太平洋)》的研究报告数据显示,在中国人群中,痛风患者比未患痛风人群的全因死亡率高58%。[1]
图源:The Lancet 官网截图
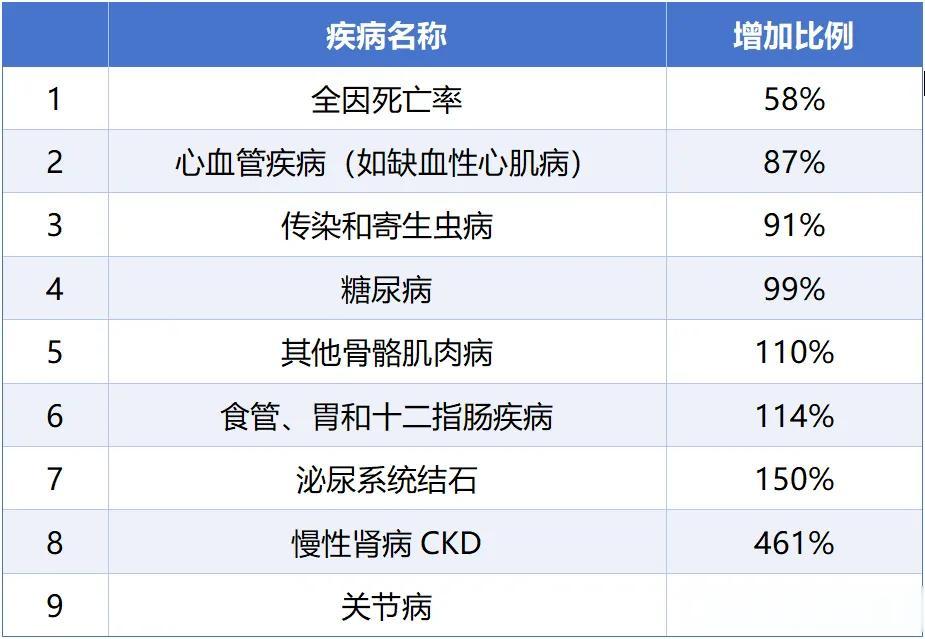
除此之外,相比于未痛风患者,痛风患者发生心血管疾病、糖尿病、慢性肾病、关节病、胃病等多种类型疾病的风险均显著上升。[1]
表1 痛风患者与未痛风人群相比增加疾病风险
降尿酸中西用药汇总
《疯狂的尿酸》一书中提到,高尿酸人群都在关注嘌呤摄入量,但单单控制嘌呤的摄入是远远不够的,还有更多因素需要被重视。比如被大量摄入的含糖饮料、酒精,不喝水、不运动、一躺就是一整天的生活习惯,经常熬夜以及每晚高油高盐的夜宵,又或者是为了追求瘦身而过度节食……
除了生活方式的干预,就是用药了。关于降尿酸治疗的中西用药,小编进行了如下整理:
表2 降尿酸中西用药

注:在非布司他基础上联合百令胶囊或丹参注射液均可较单用非布司他更有效的降低血尿酸。在别嘌醇的基础上联合黄葵胶囊能较单用别嘌醇进一步降低血尿酸,且无药物不良反应。
临床上常用的降尿酸药物主要是抑制尿酸合成药和促进尿酸排泄药物,痛风患者可选择非布司他、别嘌醇、多替诺雷或苯溴马隆;无症状高尿酸血症患者可选择别嘌醇或苯溴马隆。
注意事项:
非布司他:与茶碱联用时应谨慎,禁用于正在接受硫唑嘌呤、巯嘌呤治疗的患者;
别嘌醇:可增强抗凝药如双香豆素等或免疫抑制剂硫唑嘌呤及巯嘌呤的作用,应注意调整后者剂量。与氨苄西林同用,皮疹的发生率增多;与环磷酰胺同用,骨髓的抑制更明显;与尿酸化药同用,可增加肾结石形成的可能;不宜与铁剂同服;
多替诺雷:不应用于尿路结石患者(促进尿酸排泄,从而可能加重尿路结石的症状)。
苯溴马隆:中、重度肾功能不全及肾结石患者禁用。罕有暴发性肝坏死报道。
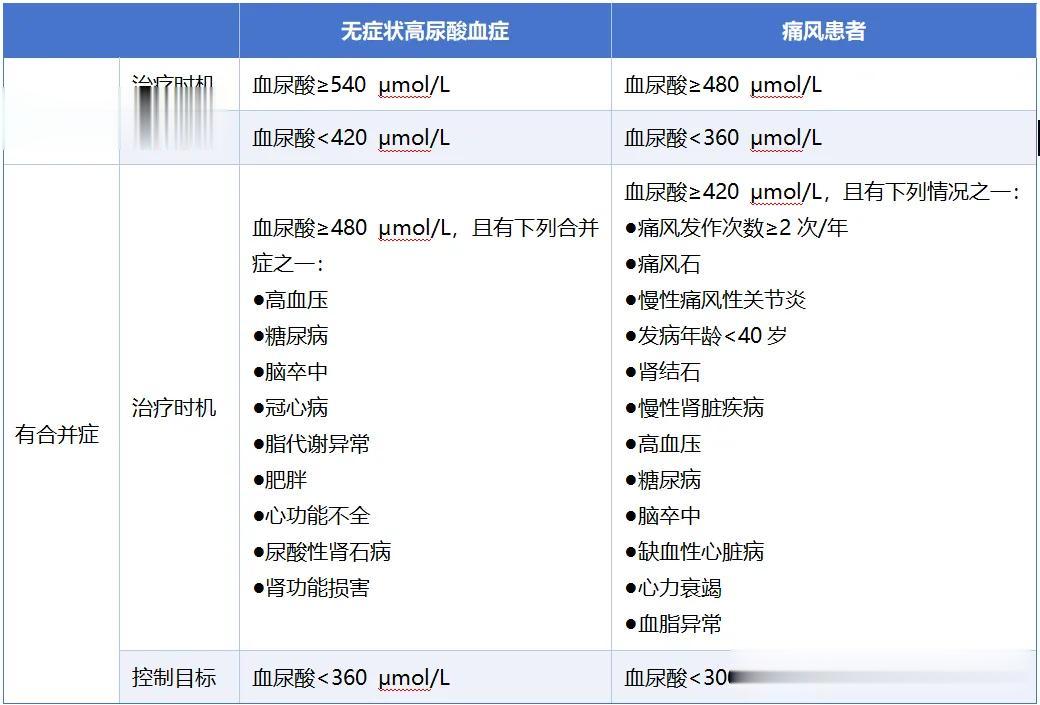
需明确降尿酸药物治疗时机
降尿酸药物可引起胃肠道反应、肝功能损害,甚至致命的别嘌醇过敏综合征等,无症状高尿酸血症患者首选非药物治疗,如调整饮食、控制体重等。
表3 降尿酸药物治疗时机和血尿酸控制目标值
如果痛风急性发作,可通过三步及时缓解:
冷敷:禁止热敷,用冰袋缓解局部肿痛;
避免活动:越动越痛,卧床静养;
提前备药:秋水仙碱或非甾体类止痛药(医生指导下使用)。
【写在最后的话】
关于痛风,很多人犯的最大错误是:痛的时候吃药,不痛就停药。这种“断断续续”的治疗方式,反而容易让病情反复、加重。
当然药物始终是救火手段,想要真正釜底抽薪,还得是靠矫正不良生活方式。“管住嘴、迈开腿、多喝水”九字真言虽然看似泛泛,但对治疗痛风却也行之有效。
参考文献
[1]Im PK, Kartsonaki C, Kakkoura MG, et al. Hyperuricemia, gout and comorbidities in China: a prospective study of 0.5 million adults. Lancet Reg Health West Pac. 2025;58:101572.